Можно ли панкреатите есть перловку
Содержание статьи
Чем полезна перловка при панкреатите и как правильно ее приготовить
При лечении панкреатита наряду с медикаментозным лечением большое значение имеет и диетическое сбалансированное питание. Чтобы избежать нагрузки на поджелудочную железу, составляющие компоненты пищи должны быть максимально дробленные или перетертые, желательно приготовленные на пару или в духовом шкафу, отварные.
Очень часто в рационе больного панкреатитом присутствуют разнообразные крупы в виде рассыпчатых каш. Не все крупяные блюда годятся для такого диетического питания. Диетологами рекомендуется в качестве диетического питания перловка при панкреатите, так же разрешены каши из риса, гречки, овсянки.
Что это за каша?

Благодаря своим свойствам, блюда из каш являются практически основным компонентов в диетическом питании больных, у которых есть проблемы с поджелудочной. Их можно вводить в рацион практически со второго дня, когда у больного произошло обострение панкреатита, и они продолжат находиться в ежедневном питании еще довольно долго. Блюда из каш по своим свойствам питательные, помогут удалить чувство голода, вкусные. При правильном приготовлении они легко усваиваются в организме, не перегружают поджелудочную железу, что крайне важно при воспалительном заболевании.
Основным сырьем, из которого делается перловка — ячменные зерна. Этот продукт содержит множество витамин, питательных веществ, макро и микроэлементов, которые необходимы для нормального функционирования всего организма человека.
Зерна ячменя позитивно влияют на организм и оказывают содействие таким процессам:
- способствуют нормальному возобновлению и поддержанию обмена веществ в организме;
- укрепляют костные ткани опорно-двигательного аппарата;
- удаляют токсины и шлаки;
- приводят в норму работу таких необходимых организму систем — почечную, мочевыводящую, желчный пузырь, систему желудочно-кишечного тракта, нормализуют работу сердца, сосудистую систему.
- восстанавливают функции щитовидной железы, что немаловажно для защиты всего организма от воздействия негативных факторов из окружающей среды;
- благоприятно влияют на усиление защитных функций организма;
- улучшают состояние волос и кожных покровов.
Крупа перловая, изготовленная из зерен ячменя, имеет несколько вариантов и разновидностей. Приобрести её можно в таких модификациях:
- Обычная крупа, которая получается из ячменного цельнозернового сырья и не имеет внешней оболочки.
- Имеет форму «голландки» — ячменное зерно остается целым, при этом проходит максимальную термическую обработку.
- Ячневая крупа — это определенный вид перловой крупы, которая характеризуется мелкой фракцией зерна.
Для приготовления диетических блюд в виде перловой каши больным с панкреатитом лучше использовать обычную крупу, которую получают из цельного ячменного зерна. Такая крупа хорошо разваривается, каша получается рассыпчатая, вязкая, что благоприятно влияет на работу пищеварительной системы.
Полезные особенности перловки
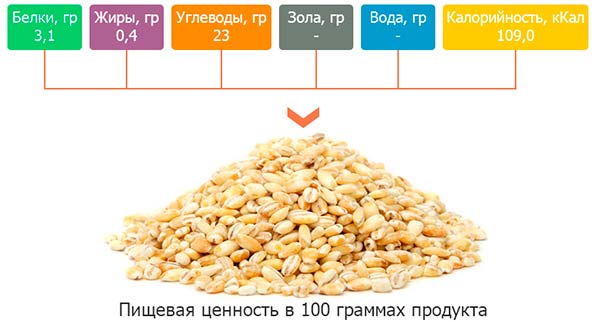
Перловка в своем составе имеет большое количество полезных и необходимых организму компонентов:
- широкий спектр витаминов, но основная роль отводится витаминам группы В, А, Е, РР, D;
- немало микроэлементов — калий магний, никель, марганец, бром, йод;
- клетчатка — необходимый компонент для нормальной работы пищеварительного тракта;
- органические соединения — белки, необходимые полноценного питания организма;
- аминокислоты — играющие первую роль в построении клеток организма.
Отвар, в котором была сварена перловка, не стоит выливать. Благодаря составляющим компонентам, отвар может оказывать благоприятное лечебное действие на органы пищеварения, успокаивать слизистые оболочки, создавая обволакивающее действие. Такой отвар, как и сама перловая крупа при панкреатите будет правильным компонентом в диетическом питании больного. Еще его применяют в виде слабого мочегонного средства, он может убирать спазмы и воспаление таких органов, как печень и желчный пузырь. Отваром перловки лечат сухой кашель при простуде, он поможет разжижить мокроту, что значительно облегчит состояние больного.
И даже вода, где замачивают перловую крупу перед приготовлением, имеет полезные особенности. В ней содержится компонент гордецин — своего рода антибиотик, который неплохо справляется с лечением заболеваний кожи, в основном грибковых поражений.
Не вредна ли перловка при панкреатите?

Панкреатит — довольно серьезный недуг поджелудочной железы, который имеет хроническое течение и моменты обострения. Чтобы избежать серьезных последствий, связанных с болезнью, следует прислушиваться к своему организму, а тем, кто уже «приобрел» эту болезнь, следить за своим образом жизни и в первую очередь питанием. Кроме медицинских указаний и рекомендаций по приему лекарственных средств, особое внимание следует уделять диете. Только тщательно соблюдая все эти предписания больному легче будет переносить обострения болезни и стремиться к выздоровлению.
Перловка относится к тем крупам, с помощью которых можно не только планировать свой рацион в разгрузочные дни, но и в моменты обострения панкреатита. Больные часто задают вопрос — можно ли есть при панкреатите перловку? Ответ будет строго положительным. Однако во время приготовления каши, следует четко придерживаться рецептов и правил приготовления.
Правильно приготовленная крупа окажет благоприятное влияние на всю работу желудочно-кишечного тракта, позволит быстрее пройти преодолеть период острого воспаления. Перловка действительно приносит положительный эффект, когда ее вводят в свой рацион люди с проблемами ПЖ.
Не стоит отказываться от перловой каши и после купирования обострения, когда поджелудочная железа придет в норму. Во время ремиссии больным также будет полезно кушать перловую кашу. При постоянном положительном воздействии на органы пищеварения будет меньше риска возвращения болезни.
Важно: Если у больного наблюдается период обострения панкреатита, диетологи однозначно советуют ему включить в свой рацион кашу из перловки. Этот продукт будет оказывать благоприятное влияние на работу многих органов — не будет перегружена поджелудочная железа, будет ярко выражено антибактериальное и кровоочистительное действие.
Правила приготовления диетических перловых блюд
Как правильно приготовить перловые блюда для больных с панкреатитом, лучше всего подскажет лечащий врач. Одно из основных условий приготовления — это то, что крупа должна максимально развариться, не быть жесткой. Такое блюдо можно употреблять больным, как в периоды обострения болезни, так и после снятия приступов.
Перловая каша
 Что бы каша была правильно приготовлена, полезна для больного, и одновременно была вкусной, при ее приготовлении не следует пренебрегать определенным правилам приготовления и рекомендациям.
Что бы каша была правильно приготовлена, полезна для больного, и одновременно была вкусной, при ее приготовлении не следует пренебрегать определенным правилам приготовления и рекомендациям.
- В первую очередь перловую крупу нужно тщательно промыть несколько раз.
- После этого ее засыпают в кастрюлю, где предполагается ее готовить.
- Затем ее заливают полностью холодной водой и оставляют для набухания на всю ночь. Самые оптимальные пропорции — на один стакан крупы следует взять один литр холодной воды. В некоторых случаях, для придания блюду нежности, обычную воду можно заменить простоквашей. Но готовить на простокваше можно лишь для больных, находящихся в периоде ремиссии.
- Утром, когда крупа хорошо набухнет, её заливают теплым обезжиренным молоком и варят на водяной бане до готовности. Чтобы каша получилась хорошо разваренной, варить её необходимо несколько часов. Если у больного существует непереносимость молока, его можно заменить простой очищенной водой.
- Кушать кашу желательно в теплом виде, тогда можно будет в полной мере почувствовать её вкус.
Суп с перловкой
 Ингредиенты:
Ингредиенты:
- Перловка — 200 грамм;
- Вода или овощной, куриный отвар — 1,5 литра;
- Морковь — 1 шт.;
- Репчатый лук — 1 шт.;
- Стебель сельдерея — 2 шт.;
- Щепотка соли;
- Свежая зелень укропа или петрушки.
Приготовление супа, прежде всего, начинается с подготовки крупы. Перловку хорошо промывают и заливают кипятком на три часа, чтобы она как следует разбухла и стала более мягкой. Далее вскипятите в кастрюле воду, переложите в нее всю замоченную крупу и варите на протяжении 30 минут.
В это время морковка натирается на терке, лук и сельдерей мелко шинкуются. Подготовленные овощи тушатся на сковородке с небольшим количеством жидкости и растительного масла в течение 15 минут до полной готовности, причем сначала кладут лук и морковь, а в середине тушения — сельдерей.
Овощную смесь вводят в кастрюлю, где варится крупа, размешивают, присаливают и доводят до кипения. Готовый суп должен настояться 10-15 минут, после чего его подают на стол с измельченной зеленью и белыми сухариками.
Пюре из крупы
 Ингредиенты:
Ингредиенты:
- Перловка — 200 грамм;
- Обезжиренный творог — 1 ст. ложка;
- Простокваша — 150 мл.;
Зелень укропа или петрушки — небольшой пучок;
- Щепотка соли.
Промытую и очищенную крупу отваривают в воде в течение 40-50 минут. Готовую кашу процеживают и перекладывают в чашу блендера. Туда же добавляют остальные компоненты — кисломолочные продукты, зелень и соль. Для получения более жидкой текстуры можно добавить пару столовых ложек крупяного отвара.
Смесь взбивают несколько минут и подают в качестве гарнира.
Выводы
Согласно вышесказанному, перловая крупа является продуктом, который очень даже полезен при панкреатите. Нет противопоказаний для ее употребления, кроме условия правильности приготовления. Продукт, обладающий массой полезных свойств, богатый множеством витаминов, микроэлементов, аминокислотами, оказывает благоприятное влияние на работу всей пищеварительной системы.
По отзывам многих специалистов следует, что правильно подобранное диетическое питание, обязательно включающее в себя перловку, позволит уменьшить количество употребляемых лекарственных препаратов. Но такое решение должно быть принято только под контролем лечащего врача ив строго индивидуальном порядке для каждого пациента.
Загрузка…
Источник
Диета при панкреатите: особенности, что можно есть и что нельзя

Панкреатит — это тяжелое воспалительное поражение поджелудочной железы при котором происходит нарушение процесса пищеварения. Причины заболевания могут быть любые, и сама патология протекает в нескольких формах. Чтобы предупредить опасные последствия и купировать симптомы болезни, необходимо начать своевременную терапию, среди которой немаловажное место занимает лечебная диета.
Содержание:
Особенности диеты при панкреатите поджелудочной железы
Что можно есть при панкреатите
Что нельзя есть при панкреатите
Диета при остром панкреатите поджелудочной железы
Режим питания при хронической форме панкреатита
Особенности диеты при панкреатите поджелудочной железы
Поджелудочная железа является главным помощником правильного пищеварения. Без нее невозможен процесс усвоения еды и полезных веществ. Орган вырабатывает особые ферменты, благодаря которым происходит расщепление продуктов на более простые вещества и их успешное всасывание. С такой задачей справляется только здоровая железа. При воспалительных поражениях прием жирной, острой и тяжелой пищи значительно увеличивает нагрузку на орган и переваривание пищи нарушается.
При возникновении панкреатита различной клинической формы важно не только есть разрешенные продукты, а также придерживаться определенных рекомендаций в диете:
Питаться следует маленькими порциями и часто до 5-6 раз. За один прием желательно съедать не более 300 г.
В процессе варки продуктов, их стоит подвергать химическому щажению. Поэтому из рациона больного полностью убирают все, что может вызвать раздражение органа. Пищу рекомендуется варить, выпекать или готовить на пару.
Важно соблюдать механическое щажение желудочно-кишечного тракта. С этой целью всю еду употребляют исключительно в измельченном виде или протирают через терку.
Необходимо контролировать потребление жиров. Их максимально разрешенное количество 50 г. Данный объем равномерно распределяется на все приемы пищи в течение дня. Различные жиры допустимы только в процессе варки, в чистом виде жирные продукты противопоказаны.
Суточная норма белка животного происхождения не выше 60% или приблизительно 200 г в день.
Важно убрать из рациона пищу, которая провоцирует развитие метеоризма.
Диета предполагает ограничение соли и соленых блюд. В сутки допустимо не более 3 г.
Не стоит налегать на сладости и сахар в чистом виде. Его количество в день не должно превышать 40 г. Общее количество углеводистой еды в рационе 350 г. Можно использовать сахарозаменители.
Что можно кушать при панкреатите
Согласно диете, при воспалительном поражении поджелудочной железы можно есть:
Каши, приготовленные исключительно на воде — гречневая, рисовая, манная и с овсяными хлопьями.
Супы — жидкие овощные и суп-пюре.
Обезжиренные молочные продукты — кефир, творог, сыр.
Диетическая рыба и мясо, сваренные на пару или запеченные.
Овощи — картофель, тыква, морковь, помидоры, огурцы, кабачки, капуста.
Фрукты предпочтительны не кислые и не сильно сладкие — яблоки, груши, сливы, банан.
Сладости — мед, галеты, пастила.
Растительное масло в процессе приготовления пищи.
Яйца, сваренные на пару без желтка.
Несвежий хлебобулочные изделия.
Домашние соки из овощей, минеральная вода, чай листовой слабой заварки.
Что нельзя есть при панкреатите
Запрещается при любой форме панкреатита употреблять:
Крупы — бобовые, кукуруза, ячка, являются тяжелыми для переваривания.
Наваристые жирные супы, с добавлением гороха, фасоли и мяса.
Овощи — перец, лук, баклажаны.
Острые и кислые соусы, майонез, кетчуп, хрен и горчица.
Жирные виды мяса и рыбы, копчения, колбаса.
Сладости — дрожжевые изделия, свежий хлеб, крем, шоколад.
Питье — кислые и сладкие соки, любой кофе, черный чай, алкогольные напитки.
Диета при остром панкреатите поджелудочной железы
При остром панкреатите, особенно в стадии обострения важно обеспечить больному полный покой. В этот период рекомендуют голод, чтобы снизить нагрузку с поджелудочной железы. Поэтому в первые 1-3 дня назначают внутривенные вливания для поддержания жизнедеятельности организма. Если отсутствует тошнота и рвота, дают воду Ессентуки, Боржоми или слабый теплый чай, отвар до 1-1,5 л в сутки. В зависимости от состояния, на 2-3 день пациенту разрешают привычно питаться, но небольшими порциями.
Диета при остром воспалении органа предполагает употребление овощных супов, постного мяса и рыбы, пюре из полусладких, некислых фруктов и овощей. Из напитков разрешаются кисели, компоты, отвар из ягод шиповника, чай слабой заварки. Следует исключить жиры и соль при приготовлении блюд.
Режим питания при хронической форме панкреатита
Диета при хронической форме воспаления железы должна соответствовать главным требованиям лечебного питания. Но в данном случае еду вовсе не обязательно измельчать или перетирать.
При таком состоянии важно придерживаться полноценного питания, которое позволит снизить воспаление и улучшит работу органа.
Пациенту запрещается употреблять жирное, острое, продукты, провоцирующие процесс брожения и раздражение железы. Также исключают эфирные масла, специи и приправы с яркими вкусами и экстракты.
Больным назначают диету 1 и 5. Разрешается употреблять здоровую пищу с низким содержанием жиров. Блюда следует готовить на пару, варить или запекать. Есть можно диетические сорта мяса, рыбы, яйца без желтка, некислые овощи — огурцы, помидоры, кабачки, картофель, свекла, свежий зеленый горошек.
Из ягод разрешается рябина, смородина, малина в виде напитков. Фрукты едят обязательно, это главный источник витаминов и микроэлементов. При хронической форме допустимо есть бананы, дыню, сливы, запеченные груши и яблоки без сахара.
Основная пища при воспалении поджелудочной железы — это каши. Их рекомендуется варить на воде, добавляя немного растительного масла и соли. Употреблять можно манную, рисовую, гречневую и овсяную крупу.
Супы должны быть овощными. Хлеб больным дают несвежий. В качестве питья станут полезными отвар шиповника, компот, кисель, минеральная вода.
Следует ограничить сладости, из молочных продуктов предпочтительны обезжиренный творог, сметана, кефир и йогурт без добавок.
Опубликовано: 1 Марта 2021
Автор
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Источник
Правильное питание при панкреатите
02 декабря 2020
При лечении панкреатита особое внимание уделяется правильному режиму питания. Больному нужно подготовиться к исключению из рациона вредной пищи и обязательному употреблению некоторых видов продуктов, необходимых для поддержания работы ЖКТ и других жизненно важных органов. Программа здорового питания при панкреатите составляется индивидуально с учетом формы и характера протекания заболевания.

При воспалении поджелудочной железы пациенту назначается диета «Стол №5». Программа здорового питания складывается из трех этапов:
- 1. При остром панкреатите и обострении хронической формы назначается голодание на протяжении 2-4 дней. Больного переводят на парентеральное питание.
- 2. Переход на щадящее питание.
- 3. Постепенное добавление в рацион новых продуктов с увеличением калорийности и объема блюд.
Существует два варианта программы питания: первый (острая форма) и второй (хроническая фаза).
Диета при остром панкреатите или обострении хронической формы направлена на устранение болевого синдрома. Она назначается после голодания. В ежедневное меню обязательно входят продукты, содержащие следующие вещества:
- Белки: 90 г;
- Углеводы: 300-350 г.
Второй вариант назначается при хронической форме. Пациент должен употреблять больше белка (130-140 г), содержание углеводов в продуктах остается прежним, разрешается включить в рацион жиры — не более 80 г. Энергетическая ценность рациона составляет 2440-2680 ккал в сутки.
Диета при хроническом панкреатите корректируется при плохом переваривании еды с содержанием белков. В этом случае концентрацию белковой пищи можно сократить и заместить углеводами. Дневная норма потребления соли составляет не более 8 грамм. Абсолютно противопоказаны экстрактивные вещества и грубая клетчатка.
Ниже предлагаем Вашему вниманию список продуктов, которые запрещены и разрешены при соблюдении диеты.
| Виды продуктов | Разрешенные | Запрещенные |
| Напитки | Соки: тыквенные, шиповниковые, абрикосовые, морковные. Другие напитки: чай, простая и минеральная негазированная вода | Соки: апельсиновые, виноградные. Другие напитки: алкоголь (в т.ч. безалкогольное пиво), кофе, газированная вода |
| Фрукты | Сладкие груши, сладкие сорта яблок, некоторые сухофрукты | Все виды ягод, апельсины, бананы, кислые яблоки, финики, изюм, орехи |
| Овощи | Огурцы, помидоры (в небольшом количестве), брокколи, цветная капуста, кабачки, тыква, картофель | Закрутки, баклажаны, болгарский перец, белокочанная капуста, редька, редис, хрен, горох, грибы, болгарский перец, щавель |
| Рыба | Все нежирные сорта: минтай, щука, камбала, хек и др. | Лососевая икра, копченая и все жирные сорта рыбы |
| Мясо | Говядина, кролик, грудка индейки, курица | Копченое и жирное мясо, сало, колбасы, гусь, утка |
| Молочная продукция | Простокваша с небольшой жирностью, кефир, 1% творог | Сливки, сметана и молоко повышенной жирности |
| Масла и жиры | Сливочное и растительное масло | Жиры животного происхождения |
| Сыры | Неострые сорта | Острые сорта сыров |
| Яйца | Куриные яйца | — |
| Хлебобулочная продукция | Пшеничный и хлеб, выпеченный днем ранее | Свежевыпеченный и ржаной хлеб, сдоба |
| Кондитерка | Желе, зефир, мед. Несдобное печенье, мармелад, варенье, пастила | Шоколад, мороженое, песочное тесто |
| Крупы и каши | Рис, овсяная, манная и гречневая каша | Фасоль, горох, пшенная, ячменная и кукурузная каша |
| Соусы и пряности | — | Кетчуп, горчица, майонез, приправы и пряности |
При воспалении поджелудочной железы диета предполагает 5-разовое дробное питание. Ежедневное меню можно составлять на основе следующих блюд:
- Завтрак: овсяная или рисовая каша на воде, чай (можно с медом), несоленый сыр или творог с вареньем;
- Второй завтрак: морковный сок, печеные яблоки или груши без кожуры, простокваша;
- Обед: овощной или куриный бульон, молочный суп с мясным пюре, суп с овощами и крупой, фруктовый кисель, рулет из говядины;
- Полдник: омлет из белка, некрепкий чай, фруктовый кисель, компот из сухофруктов, несдобное и галетное печенье, творожный пудинг;
- Ужин: овощной салат, овощное пюре, тушеный кролик, котлеты из судака, филе индейки, цветная капуста на пару, чай или компот из сухофруктов.
Непосредственно перед сном можно выпить стакан кефира или простокваши.
Врач-гастроэнтеролог расписывает индивидуальное меню при панкреатите с учетом характера протекания болезни, противопоказаний и вкусовых предпочтений пациента.
При воспалении поджелудочной железы нужно соблюдать следующие правила питания:
- Продукты должны быть только запеченными или отварными (рыбу можно готовить на пару), жареные блюда запрещены больным панкреатитом;
- Блюда имеют комнатную температуру — слишком холодная и горячая пища противопоказана при заболеваниях ЖКТ;
- Каши готовятся только на воде, супы — на овощных отварах;
- Овощи необходимо тщательно измельчать;
- Допускается употребление только черствого хлеба, чтобы не вызвать вздутие кишечника из-за содержания дрожжей в продукте.
Для консультации и составления диеты для лечения или профилактики заболеваний поджелудочной железы, обращайтесь за помощью в клинику «Консилиум Медикал».
Источник