Можно ли на узи сердца был ли инфаркт
Содержание статьи
УЗИ сердца: когда назначают и что покажет?
УЗИ сердца: когда назначают и что покажет?
Для уточнения кардиологического диагноза одним из наиболее часто назначаемых исследований является ЭКГ. Однако нередко врач направляет пациента на УЗИ сердца. Что показывает эта диагностика и стоит ли ее вообще делать?
Сегодня у нас не совсем обычная беседа, так как нашими консультантами будут сразу два доктора.
Об УЗИ сердца и его возможностях нам рассказывают специалист по ультразвуковой диагностике, врач-кардиолог ООО «Клиника Эксперт Смоленск» Виткова Ольга Николаевна, и ее коллега, врач ультразвуковой диагностики в детской практике, Попова Инна Вячеславовна.
— Ольга Николаевна, Инна Вячеславовна, расскажите, пожалуйста, что такое УЗИ сердца и когда его назначают?
Это метод исследования, в основе которого находится применение ультразвука с определенными характеристиками с диагностической целью. Ультразвук находится за пределами слышимости человеческого уха. В процессе исследования аппарат УЗИ генерирует поток ультразвуковых волн. Врач направляет их с помощью датчика в ту или иную часть тела. Ультразвук, дойдя до анатомических образований, отражается от них и возвращается. Эти сигналы регистрируются аппаратом УЗИ, который по их характеристикам «строит» изображение исследуемого органа на экране монитора.
Ультразвуковое исследование позволяет судить о размерах сердца, его слоях, клапанах, об особенностях кровообращения.
Его назначают при болях в сердце, повышенном артериальном давлении, отеках, одышке, хрипах в легких; при головокружениях, потере сознания, общей слабости, продолжительном повышении температуры тела неясного происхождения, пациентам с сахарным диабетом, с перенесенным инфарктом миокарда; людям, родственники которых страдали определенными заболеваниями.
Зашкалило! Ищем причины высокого давления. Читать здесь
У детей УЗИ проводится по направлению кардиолога или педиатра — чаще всего при подозрении на порок сердца. Более половины маленьких пациентов приходят на обследование именно по этой причине.
Назначается УЗИ детям с перенесенными серьезными инфекциями — в частности, бактериальными. Изредка — при подозрении на опухоли сердца, крайне редко, но всё же встречающийся у деток диагноз.
Также выполняется профилактическое исследование малышам до года.
— УЗИ сердца и эхокардиография — это одно и то же исследование или между ними есть различия? И если да, то в чем заключается разница?
УЗИ сердца и эхокардиография — это одно и то же.
— УЗИ сердца может заменить ЭКГ? В чём отличие этих исследований?
Нет, эти исследования не взаимозаменяемы. Правильно говорить о том, что они дополняют друг друга. Эти методы характеризую разные стороны работы сердца. ЭКГ говорит о функции проводящей системы сердца, ее возможных нарушениях. С ее помощью можно косвенно судить о размерах полостей сердца.
Вместе с тем ЭКГ не информативна в отношении структурных особенностей органа — например клапанного аппарата, наличия пороков, тромбов или воспалительных изменений в сердце. В этих случаях, по сравнению с ЭКГ, методом выбора является УЗИ. Оно позволит напрямую оценить камеры сердца, его слои, клапаны и их дефекты, аневризмы после перенесенного инфаркта, количество выбрасываемой камерами сердца крови и т.д.
Конкретный пример. У пациента на УЗИ выявлена тахикардия (учащенное сердцебиение), однако мы ничего не можем сказать о ее происхождении, разновидности. Это под силу ЭКГ.
От чего бывает тахикардия? Рассказывает врач-кардиолог «Клиника Эксперт Курск» Новикова Елена Викторовна
— Какие заболевания позволяет диагностировать УЗИ сердца?
С учетом того, что уже было перечислено выше, ультразвуковое исследование также выявляет признаки застойной сердечной недостаточности (например жидкость в полости перикарда), новообразования и аневризмы сердца, расширения камер сердца и тромбы в них, расслаивающую аневризму аорты.
— Для того, чтобы выявить патологию сердца, больному достаточно пройти только УЗИ или диагностика должна быть комплексной?
Нет, одного УЗИ, безусловно, недостаточно. Обследование должно быть комплексным и обязательно включать опрос и осмотр врача, ЭКГ и/или — по показаниям — холтеровское мониторирование (суточное ЭКГ), лабораторные исследования (в зависимости от предполагаемого диагноза), УЗИ сосудов головы и шеи, желудочно-кишечного тракта, по показаниям — коронарографию (рентгеновское исследование сосудов сердца с применением контрастного препарата).
Чем опасен рентген? Рассказывает Юлия Александровна Руцкая — заведующая отделением лучевой диагностики «Клиника Эксперт Курск»
— Есть ли альтернатива УЗИ сердца?
Смотря что понимать под альтернативой. Если это безопасность, неивазивность и доступность метода, то альтернативы нет. Если же под ней понимаются диагностические возможности, в определенной степени альтернативой может быть чрезпищеводная эхокардиография, а также спиральная компьютерная томография с контрастным веществом. Эти методы могут использоваться в случаях, когда традиционная эхокардиография по каким-то причинам затруднена, либо не дает ответа на некоторые вопросы доктора.
— Насколько безопасно УЗИ сердца и как часто можно проходить это исследование?
Совершенно безопасно. Его можно выполнять настолько часто, насколько это требуется.
— Как проводится УЗИ сердца взрослым и детям?
Принципиальных отличий между взрослыми и детьми нет. Проводится оно в положении пациента лежа, чаще — на левом боку. С помощью датчика врач осматривает все образования сердца, оценивает целый ряд функциональных параметров.
Особенностями у детей является то, что их нередко удается с трудом убедить лечь на левый бок, а потому исследования часто выполняются на спине. Другой момент — место расположения датчика. В детском возрасте зачастую исследование проводится через так называемый субкостальный доступ (когда датчик находится в эпигастрии). У взрослых такой подход используется редко в силу их анатомических особенностей.
— Необходима ли подготовка к ультразвуковому исследованию сердца?
У взрослых особой подготовки не проводится.
Детей важно успокоить перед исследованием. Они, в силу свойственной им подвижности, непоседливости, могут не лежать так, как нужно. Поэтому в этом плане большую роль играют родители, которые должны объяснить ребенку происходящее, успокоить его. До планируемого исследования можно дома играть с ребенком в УЗИ.
Рекомендуется, чтобы перед исследованием ребенок был выспавшимся, сытым (но желательно не сразу после еды, т.е. не с полным желудком). Или же, если позволяют условия, маленького ребенка можно сначала усыпить, и лишь затем обследовать.
Изредка проводится исследование под наркозом — как правило, в условиях стационара и по определенным показаниям.
— Ультразвуковое исследование сердца может быть рекомендовано как профилактический метод?
Да. Кроме того, у детей до 1 года эхокардиография с профилактической целью обязательна, не говоря уже об обследовании после перенесенных инфекционных заболеваний.
— Для того, чтобы пройти УЗИ сердца в «Клинике Эксперт», необходимо направление врача?
Пройти обследование можно и с направлением, и без него. Преимущество направления в том, что доктор может предоставить какие-то дополнительные сведения о больном (например о выявленном во время обследования шуме в области сердца). Алгоритм «сначала доктор — затем эхокардиография» более целесообразен.
Записаться на УЗИ сердца можно здесь
внимание: диагностика доступна не во всех городах
Для справки:
Виткова Ольга Николаевна
Выпускница лечебного факультета Смоленской государственной медицинской академии 2012 года.
С 2012 по 2014 годы проходила клиническую ординатуру по специальности «Терапия».
В 2014 году прошла профессиональную переподготовку по специальности «Кардиология», в 2015 году — по специальности «Ультразвуковая диагностика».
С 2016 года работает в ООО «Клиника Эксперт Смоленск» на должности «Врач ультразвуковой диагностики».
Попова Инна Вячеславовна
Выпускница педиатрического факультета Смоленской государственной медицинской академии 2007 года.
В 2008 году окончила интернатуру по специальности «Педиатрия»
В 2009 году прошла профессиональную переподготовку по специальности «Функциональная диагностика», а в 2010 году — по специальности «Ультразвуковая диагностика».
С 2016 года работает в ООО «Клиника Эксперт Смоленск» на должности «Врач ультразвуковой диагностики».
Источник
Мелкоочаговый инфаркт миокарда
Педиатр
Здравствуйте сделайте экг,УЗИ сердца,бх крови
Возможно,если было, изменения будут
Педиатр, Терапевт, Массажист
После любого инфаркта на ЭКГ остаются следы. Инфаркт- это рубец. Убрать рубец полностью , при любом лечении невозможно. Но. Факторы, которые привели к инфаркту. К ним относятся- уровень холестерина, стрессы, высокое АД, ИБС. Если был микроинфаркт- были причины. Необходимо обследоваться, выявить их и убрать.
Аноним, 5 декабря 2018
Клиент
Наталья, благодарю Вас за помощь.
Рентгенолог, Хирург
Здравствуйте. 1. Да, конечно можно, достаточно выполнить ЭКГ. 2. Полностью восстановить сердце нельзя к сожалению.
Здоровья вам и вашим близким!
Аноним, 5 декабря 2018
Клиент
Вадим, благодарю Вас за помощь.
ЛОР, Детский ЛОР
Здравствуйте. Да, выявить можно, так как после перенесенного инфаркта на всю жизнь остается рубец на сердечной мышце и будут характерные изменения на ЭКГ. Достаточно ЭКГ выполнить.
Мышца сердца восстанавливается в любом случае, но не полностью, к сожалению.
Аноним, 5 декабря 2018
Клиент
Татьяна, благодарю Вас за помощь.
Терапевт, Нефролог
Добрый день! Диагностировать перенесённый инфаркт можно при помощи УЗИ сердца. ЭКГ в случае мелкоочаглвого инфаркта, может быть неинформативным. Если очаг действительно мал, то на функцию сердца это не повлияет. Другое дело,что привело к возникновению инфаркта?! Давление,стресс, нагрузки,врождённые аномалии?! Если известна причина, то у вас должна быть насторожённость и профилактика возможных повторных острых инфарктов и ишемической болезни в целом. Должны быть некоторые ограничения и возможно приём кардиологических препаратов, стать на учёт к кардиологу и проходить регулярное кардиологическое обследование.
Аноним, 5 декабря 2018
Клиент
Лариса, благодарю Вас за помощь.
Невролог, Терапевт
Здравствуйте.
1. Конечно, 2-3 месяца — это срок, при прошествии которого выявить изменения реально. Если на ЭКГ их не окажется, то на УЗИ будут зона акинезии.
2. Восстановление функции сердца возможно полностью, но рубец (как шрам) останется навсегда.
Для лучшего восстановления необходим отказ от алкоголя, выполнение назначений врача.
Аноним, 5 декабря 2018
Клиент
Виктория, благодарю Вас за помощь.
Врач УЗД, Терапевт
Ранее перенесенный инфаркт диагностировать можно для этого необходимо эгк пройти
Инфекционист
Здравствуйте! После перенсенного инфаркта миокарда в мышце сердца образуются изменения.Вам необходимо сделать ЭКГ,ЭХО КГ,по результатам этих исследований можно судить о состоянии мышцы сердца.С иезультатами осмотр кардиолога.
Аноним, 5 декабря 2018
Клиент
Нина, благодарю Вас за помощь.
Гематолог, Терапевт
Здравствуйте , сейчас выполнить УЗИ сердца, холтер монитор, общую биохимию, коагулограмму д димером, нужно определиться что вообще с сердцем происходит в таком молодом возрасте
Аноним, 5 декабря 2018
Клиент
Анастасия, благодарю Вас за помощь.
Кардиолог, Терапевт
Если вы имеете в виду непроникающий инфаркт, то в последствии Экг может не иметь рубцов. А вот на эхо-кг могут выявляться зоны сниженной сократимости, но могут быть и признаком недостатка кровообращения, т.е. Стеноза артерий в этом месте, при нарастании которого может случиться инфаркт. Вовремя оказанная помощь и правильное лечение вернет вас в строй. Но профессиональный спорт противопоказан, а другие спортивные нагрузки нужно будет скорректировать
Аноним, 5 декабря 2018
Клиент
Анастасия, благодарю Вас за помощь.
Офтальмолог, Окулист
Если был инфаркт его будет видно на экг, и полностью к сожалению не восстанавливается, инфаркт это рубец
Педиатр, Врач УЗД
Здравствуйте! Диагностировать конечно же возможно с помощью ЭКГ и ЭхоКГ. Желательно посетить очно кардиолога и дообследоваться(сдать биохимический анализ крови с липидограммой коагулограмму, д- димер, холтеровское мониторирование и др.), чтобы подобрать для вас безопасную физ.нагрузку. Здоровья вам!
Аноним, 5 декабря 2018
Клиент
Аида, благодарю Вас за помощь.
Терапевт
Здравствуйте! Даже на Эхо КГ это могут быть неспецифические изменения( такая же картина, допустим, мождет быить и при миокардите). На экг это вообще может не отображаться. Если инфаркт был, то его благлоприятный исход-только рубец, сроед ткань, а она не рассасывется. Поэтому сейчас задача-иметь нормальное АД. вес.коагулограмму, липидограмму,нормальный водно-электролитный баланс( натрий-калий крови), сахар крови, вес.минимум стрессов.
Аноним, 5 декабря 2018
Клиент
Альфира, благодарю Вас за помощь.
Хирург
Добрый день,ЭКГ и Эхокардиография покажут,на счет восстановления,инфаркт значит некроз мышечной ткани,после восстановления мышечная ткань заменяется соединительной тканью,рубец образуется,которое не имеет сократительную способность,так что о полном восстановлении речь не может идти,поскольку в некотором участке уже отсутствует мышечная ткань
Аноним, 5 декабря 2018
Клиент
Арам, благодарю Вас за помощь.
Терапевт
Здравствуйте.Вам не надо тратить деньги на эхо или кт,простое экг покажет,что был инфаркт миокарда.Сегмент ST будет ниже изолинии.Убрать рубец от инфаркта,к сожалению,невозможно.Сейчас вам надо продолжить такой образ жизни как у вас и пробовать кушать здоровую пищу и исключить или уменьшить употреблению жареного,соленое,перченое,копченое.
Если у вас будут вопросы ко мне-пишите мне в чат.Жду ваших сообщений.Крепкого вам здоровья и всех благ.
Аноним, 5 декабря 2018
Клиент
Евген, благодарю Вас за помощь.
Инфекционист, Терапевт, Кардиолог
Здравствуйте,Диагностировать перенесённый инфаркт можно при помощи ЭХО КГ сердца. , если будут выявлены отклонения необходимо обсудить с кардиологом тактику лечения
Педиатр, Врач УЗД
Терапевт, Нефролог
Будут вопросы обращайтесь.
Терапевт
Кардиолог, Терапевт
Здравствуйте! Перенесенный инфаркт миокарда подтверждается ЭКГ, УЗИ сердца. При перенесенном мелкоочаговом инфаркте миокарда могут оставаться на ЭКГ и УЗИ сердца измерения, а могут и НЕТ при полной восстановлении функции сердца. Но анатомически (моофологически) на сердце присутствует рубец, он не исчезает со временем.
Кардиолог
Здравствуйте!
1. возможно, а возможно и не диагностировать, смотря как восстановились ткани сердца и насколько обширный был инфаркт. В течение полугода-года обычно бывают заметны характерные изменения на ЭКГ. УЗИ выявляет только грубые, обширные изменения — обычно если речь идет о крупноочаговом инфаркте, обширном или осложненном аневризмой. МРТ собственно, как и УЗИ, выявляет участки пониженной сократимости сердечной мышцы, иногда уплотненные рубцы, но далеко не всегда перенесенный инфаркт заметен будет. Особенно чувствителен именно ЭКГ-метод.
2. восстановление возможно, имеется в виду оптимальная сократимость сердца, то есть сердечная мышца будет выполнять ту же нагрузку, что и до инфаркта, но это зависит от ряда причин — от обширности инфаркта, опять же, от наличия осложнений, от способов лечения и реабилитационного периода (это очень важно) и главное — от состояния сосудов сердца. Именно там и происходит проблема при инфарктах. И ведь она же отчего то происходит (наследственность, нарушения обмена холестерина, курение, сахарный диабет, высокое давление… если с этим не разобраться, то придется ждать следующего инфаркта.)
инфаркты в возрасте 36 лет — это ранние! Сдавайте ЛИПИДОГРАММУ развернутую и ищите нарушения обмена холестерина. Не болейте.
Источник
Инфаркт
Что такое инфаркт?
Кровь в сердце поступает по коронарным артериям. Если они закупориваются, приток крови прекращается, участок сердечной мышцы перестает получать кислород и погибает — развивается инфаркт. При этом человек испытывает характерные симптомы. Появляется боль в груди, холодный пот, одышка, страх смерти.
По информации ВОЗ, ежегодно в мире от сердечно-сосудистых заболеваний умирает 17,5 млн. человек. К этим заболеваниям относится и инфаркт сердца, являющийся одной из форм ишемической болезни.
По данным ВОЗ, 80% случаев сердечных приступов можно предотвратить.
При ишемической болезни кровоснабжение сердечной мышцы нарушается из-за закупорки коронарных артерий. Нарушение может быть относительным (частично кровоток сохраняется) или абсолютным (кровоснабжение прекращается). Коронарные артерии закупориваются из-за образования бляшек из жира, холестерина и других веществ.
Причины
Инфаркт миокарда происходит, если нарушается кровоток в одной из коронарных артерий. Причина этого явления — атеросклероз. При нём артерии сужаются, потому что на их стенках накапливаются отложения (бляшки) холестерина, жира, входящего в состав клеточных мембран и участвующего в синтезе стероидных гормонов в организме. Такие бляшки могут образовывать тромбы, которые полностью блокируют кровоток. В этом случае ткани сердца будут полностью лишены кислорода и питательных веществ.
Нарушение кровотока в коронарной артерии может происходить из-за спазма. Его может провоцировать употребление наркотических веществ или курение. Крайне редко инфаркт развивается как осложнение артериитов (воспаление стенок артерии), инфекционного эндокардита (воспаление внутренней оболочки стенок сердца из-за инфекции), травм или аномалий коронарной артерии, других заболеваний.
Факторы риска
Риск инфаркта миокарда повышают следующие факторы (рис. 1):
- высокий уровень холестерина, триглицеридов, липидов, липопротеинов низкой плотности в крови;
- курение (включая долгое действие пассивного курения);
- лишний вес;
- низкая физическая активность;
- длительное действие стресса;
- гипертоническая болезнь;
- сахарный диабет;
- возрастной фактор. Риск инфаркта считается повышенным после 55 лет, но для мужчин он может быть высоким уже после 45 лет;
- семейный анамнез. Фактором риска считается ишемическая болезнь или сердечные приступы в относительно раннем возрасте у родственников;
- мужской пол. По статистике инфаркт развивается примерно в пять раз чаще у мужчин.
 Рисунок 1. Факторы риска инфаркта. Источник: cdc. gov
Рисунок 1. Факторы риска инфаркта. Источник: cdc. gov
На ряд этих факторов можно влиять, корректируя образ жизни, укрепляя сердце и снижая вероятность инфаркта.
Важно! В клинической практике для расчета риска сердечно-сосудистых патологий также используется шкала SCORE. Чтобы быстро рассчитать свой риск инфаркта или инсульта через 10 лет, обратитесь к калькулятору.
Классификация
Существует несколько классификаций инфарктов:
- по локализации гибели тканей. Возможен инфаркт левого или правого желудочка, межжелудочковой перегородки, верхушки сердца, либо сочетанная локализация;
- по ширине поражения: обширный (крупноочаговый) или мелкоочаговый. Этот параметр оценивают по ЭКГ;
- по глубине: если охвачены все слои сердца, инфаркт является трансмуральным. Также может развиваться субэндокардиальный (поражает внутренний слой оболочки стенок сердца), субэпикардиальный (поражает внешний слой оболочки стенок сердца), интрамуральный инфаркт (мелкоочаговое поражение);
- по течению: моноциклический (приступ развивается быстро), затяжной, рецидивирующий (новый очаг некроза развивается через 3-7 дней после первого приступа), повторный (инфаркт происходит еще раз в срок до 1 месяца).
При диагностике оценивают расположение некроза (локализацию, глубину и ширину очага омертвения тканей), а также этиологию и сопутствующие обстоятельства. Инфаркт может быть спонтанным и обусловленным ишемией, связанным с кислородным голоданием, с коронарным вмешательством, другими причинами.
Стадии
За несколько недель, дней или часов до сердечного приступа могут появляться связанные с ним симптомы. Обычно это — боли, ощущение жжения или сжатия при физических нагрузках, слабость, лёгкое недомогание. Такие симптомы появляются в продромальном, предшествующем приступу периоде. Если обратиться к врачу на этом этапе, можно предотвратить развитие инфаркта (рис. 2).
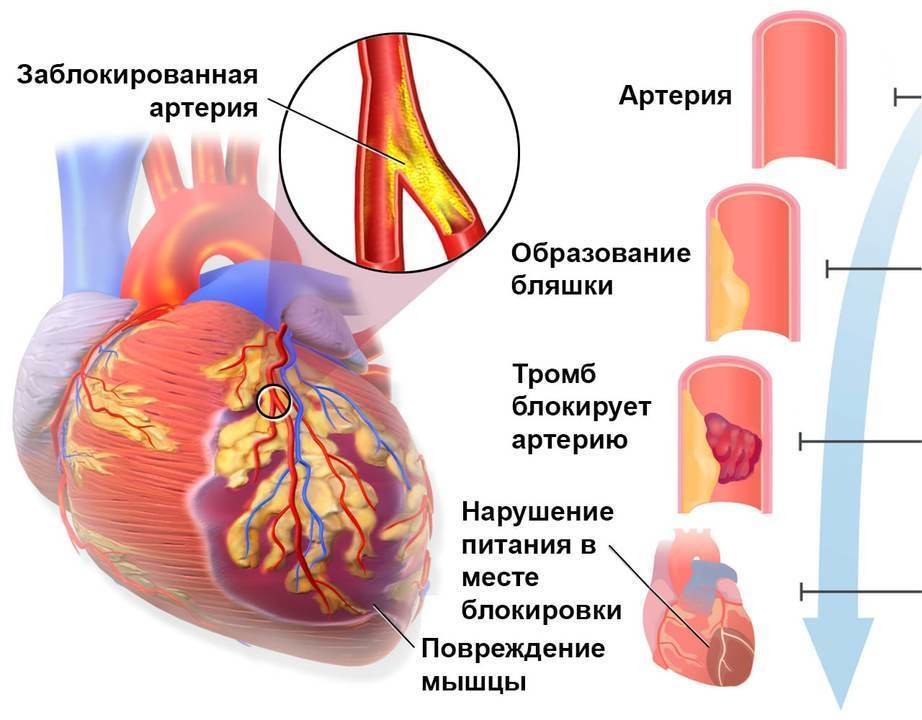 Рисунок 2. Этапы развития инфаркта. Источник: Blausen Medical Communications, Inc. / Wikipedia и Journal of the American College of Cardiology
Рисунок 2. Этапы развития инфаркта. Источник: Blausen Medical Communications, Inc. / Wikipedia и Journal of the American College of Cardiology
У сердечного приступа четыре основных стадии:
- острейшая. Она продолжается с момента развития ишемии и до омертвения участка тканей сердца. Средняя продолжительность — от 20 минут до 2 часов. Нормальный кровоток нужно восстановить как можно быстрее. Для этого нужно убрать тромб с помощью тромболитической терапии. При подозрении на инфаркт нужно немедленно вызвать скорую помощь, чтобы врачи начали такое лечение;
- острая. Начинается, когда омертвение тканей уже произошло. На этой стадии происходит ферментативное расплавление некротической ткани, которое может длиться от 2 до 14 суток;
- подострая. На месте очага некроза начинает образовываться рубец. Он формируется от 4 до 8 недель;
- постинфарктная. На этой стадии рубец созревает и происходит адаптация сердца.
Чем опасен инфаркт? Осложнения
При инфаркте ткани сердца повреждаются, и из-за этого могут развиваться следующие осложнения:
- аритмия. Самое частое осложнение, может развиваться сразу после сердечного приступа. Нарушение сердечного ритма может приводить к фибрилляции желудочков, при которой они сокращаются нескоординированно, к желудочковой тахикардии, при которой сердечный ритм учащается, и т. п.;
- сердечная недостаточность. При повреждении большого объёма тканей сердечная мышца не может перекачивать кровь в достаточном объёме. Состояние может быть временным. Если повреждение сердца необратимо, развивается хроническая сердечная недостаточность;
- внезапная остановка сердца. Из-за аритмии сердечная мышца внезапно останавливается. Без экстренной помощи это может привести к смерти.
Симптомы
Общими признаками инфаркта считают (рис. 3):
- боль, ощущение сдавливания, высокого давления, тяжести, жжения в груди. Эти ощущения могут распространяться на руки, область спины между лопатками, челюсть или шею;
- усталость, слабость, головокружение.
 Рисунок 3. Симптомы инфаркта. Источник: МедПортал
Рисунок 3. Симптомы инфаркта. Источник: МедПортал
Симптомы сердечного приступа не всегда одинаковы. Одни люди испытывают сильные боли, у других они могут быть слабыми, у третьих почти незаметными. Болевые ощущения могут распространяться на руки, шею и горло, область между лопатками. При инфаркте боли могут увеличиваться при любой, даже небольшой физической нагрузке: при попытке встать или переменить позу, при ходьбе. Часто сердечный приступ сопровождается страхом, чувством сильной тоски, обречённости. Из-за этого поведение может становиться тревожным, возбуждённым.
Частота сердечных сокращений при инфаркте может возрастать до 90-100 ударов в минуту, но при этом артериальное давление не повышается или растёт незначительно. Кожа выглядит бледной, становится влажной на ощупь, возможно посинение ногтей и носогубного треугольника. В некоторых случаях может появляться тошнота и рвота.
Мужчины и женщины переносят инфаркт по-разному. У женщин к стандартным симптомам чаще добавляется одышка, тошнота или рвота, боли в спине, в челюсти (рис. 4).
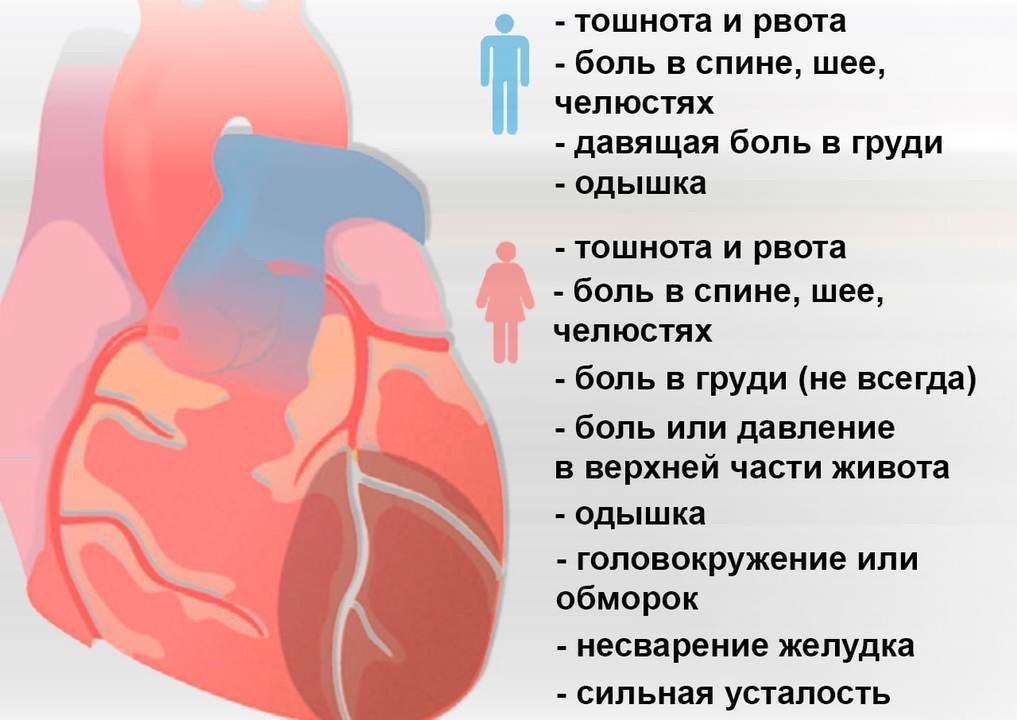 Рисунок 4. Симптомы инфаркта сердца у мужчин и женщин. Источник: МедПортал
Рисунок 4. Симптомы инфаркта сердца у мужчин и женщин. Источник: МедПортал
За несколько недель, дней или часов до инфаркта в некоторых случаях появляются предупреждающие признаки, предвестники. Это боль или ощущение сжатия, давления в груди, возникающее при физических нагрузках и проходящее в состоянии покоя. Также может появляться ощущение слабости и одышка.
Первая помощь при инфаркте сердца
Если появлись симптомы инфаркта, нужно действовать немедленно (видео 1):
- вызвать скорую медицинскую помощь;
- разжевать и проглотить 250 мг ацетилсалициловой кислоты и принять нитроглицерин (распылить в рот одну дозу спрея или положить одну таблетку под язык). Лучше заранее уточнить у лечащего врача, терапевта или кардиолога, можно ли принимать нитроглицерин (он резко снижает артериальное давление, поэтому важно контролировать дозу лекарства);
- обеспечить доступ свежего воздуха: открыть форточку или окно;
- сесть или лечь, приняв удобное положение, расслабиться, постараться не волноваться, чтобы не увеличивать нагрузку на сердце;
- оставаться в тепле (надеть тёплую одежду или укрыться одеялом, если нужно).
Видео 1. Как распознать инфаркт миокарда и что делать до приезда скорой. Борис Тодуров. Кардиохирург, директор Института сердца (Украина)
Важно! Даже если есть сомнения в том, что это сердечный приступ, скорую медицинскую помощь нужно вызывать сразу же. Инфаркт может развиваться очень быстро, и нужно действовать без промедлений.
Если сердечный приступ развивается у другого человека, нужно:
- вызвать скорую медицинскую помощь;
- проверить дыхание и пульс;
- если пульс не прощупывается или дыхания нет, провести сердечно-лёгочную реанимацию.
При сердечно-лёгочной реанимации проверяют дыхательные пути и освобождают их, если нужно, делают искусственное дыхание и проводят компрессию грудной клетки.
Важно! Запустить сердце, если оно не бьется, в общественном месте (в аэропорту или в торговом центре) можно с помощью внешнего дефибриллятора. Поищите на стене коробку с надписью «AED», голосовые инструкции помогут вам правильно прикрепить электроды, аппарат сам определит необходимость дефибрилляции и разрешит нажать на кнопку запуска электрического импульса.
Диагностика
При инфаркте диагноз ставят, основываясь на клинической картине, результатах электрокардиографии и лабораторной диагностики. Сердечный приступ быстро развивается, и поэтому при появлении его симптомов нужно сразу же вызывать скорую помощь. Позже, когда состояние будет стабилизировано, нужно будет пройти расширенную диагностику у кардиолога.
Диагностическими признаками инфаркта считают:
- долгую, сохраняющуюся больше 30 минут боль в груди (может ощущаться как жжение, сдавливание);
- лейкоцитоз и повышенный показатель СОЭ в результатах клинического анализа крови;
- повышение уровня сиаловых кислот, фибриногена и присутствие C-реактивного белка при биохимическом анализе крови;
- присутствие в крови маркеров некроза ишемии, сердечной мышцы (тропонина).
Некоторое значение при сердечном приступе может иметь дифференциальная диагностика. Обычно инфаркт миокарда несложно отличить от других болезней, сопровождающихся болью в области сердца (межрёберная невралгия, стенокардия, тромбоэмболия лёгочной артерии, плеврит и другие). При атипичном течении инфаркта диагностика может усложняться. Абдоминальная форма может быть похожа на панкреатит, язвенную болезнь или пищевое отравление, а церебральную форму можно принять за инсульт.
Лечение
При лечении обязательна госпитализация. Пока состояние не станет стабильным, человек остаётся в отделении реанимации или интенсивной терапии. Затем его переводят в стационар для завершения основного этапа терапии. Обращаться за медицинской помощью и начинать лечение нужно как можно быстрее. Это позволит улучшить прогноз, упростит реабилитацию, уменьшит риск тяжёлых последствий.
Медикаментозное лечение
При инфаркте сердца медикаментозное лечение ведут в следующих направлениях:
- обезболивание. При слабом болевом синдроме используют анальгетики. При сильной боли, при болевом синдроме, который сопровождается тревожностью, чувством страха, может применяться седация, анальгетические наркотические средства;
- восстановление кровотока с помощью тромболитической терапии. Её начинают сразу же, она должна проводиться уже в первые 90 минут после обращения за медицинской помощью. Если сохраняются боли и изменения электрокардиограммы, терапию продолжают в течение суток. Тромболитическую терапию проводят с осторожностью, учитывая риск возможных кровотечений и другие противопоказания.
Дополнительно применяется:
- ацетилсалициловая кислота. Ускоряет разрушение сформированных кровяных сгустков, улучшает кровоток;
- гепарин. Вводится внутривенно, помогает восстановить проходимость артерии и нормализовать кровоток;
- бета-блокаторы. Используются после завершения тромболитической терапии и снижают риск повторного инфаркта миокарда;
- ингибиторы АПФ. Помогают нормализовать кровоток, уменьшают нагрузку на сердце, помогают снижать смертность. Применяются с учётом риска возможного снижения артериального давления.
Медикаментозное лечение при инфаркте миокарда назначает кардиолог с учётом возможных противопоказаний, состояния здоровья, риска осложнений.
Хирургическое вмешательство
Хирургическое вмешательство при инфаркте миокарда направлено на увеличение коронарного кровотока. Для этого используют операции двух видов:
- обходное шунтирование коронарных артерий. Место сужения артерии обходят, устанавливая шунт, создавая новый «путь» для кровотока;
- чрескожное коронарное вмешательство. Вмешательства, которые позволяют восстановить проходимость коронарной артерии. Для этого выполняют стентирование. Оно предполагает установку стента, внутрисосудистого протеза, который помогает восстановить просвет артерии в местах ее атеросклеротического сужения.
Реабилитация после инфаркта
Реабилитация проводится, чтобы восстановить нормальную работу сердца и улучшить состояние здоровья. Реабилитационную программу разрабатывают с учётом эмоционального и физического состояния пациента. Она предполагает контроль над факторами риска повторного сердечного приступа, коррекцию образа жизни, оказание психологической помощи.
Восстановление качества жизни после инфаркта
Эта часть программы реабилитации направлена на восстановление нормальных показателей функционального здоровья. Для этого врач может рекомендовать:
- отказ от курения и употребления алкоголя;
- соблюдение диеты, если нужно снижать вес или контролировать высокое артериальное давление;
- умеренные физические нагрузки. Количество, интенсивность и сложность физических упражнений увеличивают постепенно;
- лекарственную терапию: возможно продолжение приёма антитромбоцитарных препаратов, ингибиторов АПФ, бета-блокаторов, статинов в течение некоторого времени;
- снижение уровня стресса;
- контроль сопутствующих заболеваний, профилактику их осложнений.
По согласованию с лечащим врачом при реабилитации после перенесённого сердечного приступа можно использовать дополнительные программы лечения. В восстановлении после инфаркта могут применяться новые технологии — например, лечение стволовыми клетками.
Психологическая поддержка после перенесённого инфаркта
Сердечный приступ угрожает жизни и может вызывать острую психологическую реакцию. Если она нормальна, человек сохраняет контроль над эмоциями, но может испытывать страх перед повторным инфарктом, перед смертью. Он переживает о последствиях сердечного приступа, может быть склонным к осторожности, чувство страха может быть довольно сильным. Для реабилитации в этом случае достаточно консультаций кардиолога, психологической поддержки, поэтапного восстановления здоровья.
При патологической реакции на перенесённый инфаркт может развиваться тревожное, угнетённое, депрессивное, напряжённое состояние. Оно плохо влияет на самочувствие: появляется потливость, учащённое сердцебиение, бессонница. Реакция может быть депрессивно-ипохондрической. Это значит, что человек становится чрезмерно мнительным, он слишком сосредоточен на состоянии своего здоровья. В поведении после сердечного приступа возможны истерические проявления: демонстративность, эгоцентризм, постоянные попытки привлечь к себе внимание.
Если развивается патологическая реакция, программу реабилитации дополняют психотерапией. Возможно назначение седативных препаратов, транквилизаторов, которые помогут стабилизировать психическое состояние. Без психологической реабилитации состояние может ухудшаться: возможны психозы, грубые нарушения поведения, ночные блуждания (у пожилых людей).
Профилактика
Профилактика сердечных приступов направлена на снижение их риска. Основные меры — это ведение здорового образа жизни и контроль основных показателей состояния здоровья:
- физическая активность. Её увеличивают постепенно, предварительно обсуждая уровень нагрузок с врачом. Особенно полезны ходьба, бег, плавание, катание на лыжах. Интенсивность занятий увеличивают постепенно, по мере улучшения физической формы;
- отказ от вредных привычек. Курение и злоупотребление алкоголем увеличивают нагрузку на сердечно-сосудистую систему и могут провоцировать инфаркт миокарда. Чтобы снизить риск сердечного приступа, нужно контролировать употребление спиртного и перестать курить;
- контроль веса. Если у человека есть лишний вес, нагрузка на сердце увеличивается, и это может провоцировать сердечный приступ;
- контроль артериального давления. При гипертонии нужно контролировать показатели давления, следить, чтобы оно не становилось повышенным;
- профилактические осмотры у врача. При повышенном риске инфаркта нужно периодически сдавать анализы крови, контролировать состояние сердца и консультироваться с терапевтом или кардиологом.
Если сердечный приступ уже произошёл, важна профилактика повторного инфаркта. К основным профилактическим мерам в этом случае добавляют приём лекарств, назначенных врачом, соблюдение специальной диеты, проведение реабилитации.
Диета
Режим питания и рацион влияют на состояние сердечно-сосудистой системы. Чтобы снизить риск инфаркта сердца, рекомендуют:
- есть больше зелёных овощей, свежих фруктов, корнеплодов и свежей зелени;
- чаще есть нежирные блюда из рыбы, морепродуктов, мяса птицы;
- реже употреблять животное мясо;
- уменьшить количество жирных продуктов;
- ограничить потребление соли;
- есть больше продуктов с высоким содержанием кальция и магния.
Такой рацион поможет снизить уровень холестерина, нормализовать вес, улучшить состояние сердечно-сосудистой системы.
Прогноз
Последствия инфаркта зависят от состояния сердечно-сосудистой системы, общего состояния здоровья, от того, как быстро человек получит медицинскую помощь. Важно вызывать скорую помощь сразу же, при первых признаках сердечного приступа.
Риск смерти повышается в пожилом возрасте, при наличии сердечной недостаточности, повышении частоты сердечных сокращений, при передней локализации инфаркта, при наличии сахарного диабета и некоторых других заболеваний. Процент смертности в течение первого года после перенесённого инфаркта составляет от 8 до 10%. Человек может снижать риск смерти, ответственно подходя к лечению, проходя реабилитацию, восстанавливая здоровье.
Заключение
Инфаркт сердца — тяжелое состояние, угрожающее смертью. Чтобы не допустить его, важно вести здоровый