Можно ли есть скумбрию при панкреатите
Содержание статьи
Почему скумбрия при панкреатите относится к нежелательным продуктам и чем ее заменить
Скумбрия достаточно популярная рыба. Она обладает изумительным вкусом, не зависимо от способа приготовления, а также очень полезна для организма.
Вместе с тем, скумбрия относится к жирным сортам рыбы, поэтому при проблемах с органами пищеварения возможности ее употребления значительно ограничиваются.
Полезные свойства скумбрии

Скумбрия содержит большое количество витаминов, минеральных элементов, жирных кислот Омега-3 и Омега-6, поэтому полезна для организма. Обладает следующими свойствами:
- Укрепляет иммунитет.
- Улучшает зрение.
- Препятствует образованию холестериновых бляшек.
- Улучшает кровообращение.
- Препятствует развитию атеросклероза.
- Активизирует работу головного мозга, улучшает память и концентрацию внимания.
- Оказывает антиоксидантное действие: способствует выведению из организма шлаков, токсинов и свободных радикалов.
- Оказывает благотворное влияние на щитовидную железу, способствует нормализации гормонального фона.
- Нормализует проводимость нервных импульсов.
- Улучшает работоспособность, помогает избавиться от вялости.
Употребление скумбрии также снижает риски заболевания раком, повышает стрессоустойчивость.
Особенно полезна такая рыба для пожилых людей, так как вещества, содержащиеся в ней, берут участие в строительстве клеточных мембран головного мозга, активизируют интеллектуальную деятельность, предотвращают развитие склероза.
Скумбрию полезно употреблять и диабетикам, так как продукт способствует снижению сахара в крови.
Состав

В ста граммах продукта содержится:
- 68 грамм воды;
- 18 грамм белков;
- 13,2 грамм жиров.
Скумбрия богата витаминными и минеральными элементами:
- Витаминами А, В, С, Д, Е, Н, К, РР.
- Кальцием, калием, магнием, натрием, серой, фосфором, хлором, железом, йодом, марганцем.
- Заменимыми и незаменимыми аминокислотами.
- Жирными кислотами, в том числе Омега-3 и Омега-6.
Калорийность
В ста граммах съедобной части скумбрии содержится 191 ккал. Таким образом, продукт можно назвать среднекалорийным. Однако если сравнивать ее с другими видами, то скумбрия относится к жирным сортам рыбы, так как содержание в ней жиров превышает 8%.
Противопоказания к употреблению рыбы

Несмотря на всю полезность, существуют случаи, когда кушать скумбрию противопоказано:
- Аллергия на морепродукты, непереносимость рыбы.
- Заболевания органов пищеварения, особенно в период острого течения.
- Нарушение функционирования печени.
- Гипертония.
- Дисфункция почек средней и тяжелой степени.
Возможный вред
Употребление скумбрии при личной непереносимости может привести к развитию аллергических реакций:
- кожная сыпь;
- покраснение, зуд, жжение и отечность кожных покровов;
- затруднение дыхания.
Некачественный, неправильно обработанный продукт способен привести к диспепсическим расстройствам разной степени тяжести:
- боль в верхней части живота;
- желудочно-кишечные колики;
- рвота;
- понос;
- метеоризм;
- вздутие живота;
- повышенное газообразование.
Употребление некачественной либо плохо приготовленной рыбы может привести к тяжелому отравлению, интоксикации организма. Зараженная копченая рыба способна стать причиной развития тяжелейшего заболевания — ботулизма, которое поражает нервную систему и часто приводит к летальному исходу.
Наиболее вредно для организма употребление соленой и копченой рыбы. Такой продукт раздражает органы пищеварения, представляет собой большую нагрузку для поджелудочной, печени и почек. После соленых блюд человеку хочется много пить, так как соль впитывает воду. Поэтому употребление соленого и копченого может привести к таким неблагоприятным последствиям:
- Образование внутренних отечностей.
- Повышение давления.
- Нарушение функционирования почек вследствие перенагрузки.
Кроме того, сегодня в процессе приготовления копченой рыбы производители преимущественно используют химикаты. Эти вещества травмируют и раздражают органы ЖКТ, а в случаях накопления — приводят к развитию заболеваний пищеварительного тракта.
Поэтому рыбу лучше всего кушать в запеченном, тушенном или отварном виде. Сам продукт рекомендуется покупать в специализированных магазинах, и ни в коем случае не приобретать на стихийных рынках, так как существует большой риск взять некачественный продукт.
Целесообразность употребления скумбрии при проблемах с поджелудочной

Скумбрия очень полезна для организма, в том числе и для органов пищеварения:
- Улучшает аппетит.
- Активизирует обмен веществ.
- Берет участие в строении клеточных мембран.
- Защищает от негативного воздействия свободных радикалов, снижая риски ракового поражения органов ЖКТ.
- Способствует регенерации поврежденных тканей.
- Замедляет процессы старения.
Можно ли есть скумбрию при панкреатите, зависит от формы и тяжести заболевания. Однако ввиду некоторых особенностей, при заболеваниях пищеварительного тракта употребление скумбрии следует значительно ограничивать либо же совсем исключать этот продукт из рациона.
При остром воспалении
Скумбрия при остром воспалении поджелудочной железы категорически запрещена к употреблению. В первую очередь, это объясняется повышенной степенью жирности продукта:
- С одной стороны, жирные кислоты стимулируют выработку пищеварительных ферментов. Вследствие воспалительного процесса они не могут попасть в кишечник, активизируются в поджелудочной и травмируют ее ткани.
- С другой стороны, в кишечнике не хватает ферментов для переработки поступивших жиров, поэтому рыба плохо переваривается. В свою очередь это приводит к развитию болезненных ощущений, появлению чувства несварения, желудочно-кишечных колик. Частички не переваренной пищи могут спровоцировать процессы гноения и привести к перитониту.
Скумбрия при остром панкреатите категорически запрещена к употреблению в любом виде, даже отварном. Нарушение этого запрета приведет к еще большему обострению воспалительного процесса и усилению болевых ощущений.
При хроническом панкреатите
Скумбрия при панкреатите на стадии стойкой ремиссии, при хронической форме заболевания также не рекомендуется к употреблению. Это связано с тем, что в ней содержится более 8% жиров. Это не благоприятно для железы, так как:
- Создается повышенная нагрузка на поджелудочную, что может привести к рецидивам острых приступов заболевания.
- При панкреатите, даже в хронической форме, снижается уровень выработки липазы, необходимой для расщепления жиров.
- Плохая переработка жиров приводит к нарушению пищеварительных процессов и развитию симптомов диспепсического расстройства.
Попробовать небольшой кусочек отварной или запеченной скумбрии можно исключительно с разрешения врача через шесть месяцев после достижения стойкой ремиссии, при условии полного отсутствия каких либо симптомов заболевания и нормальной переносимости продуктов с содержанием жиров.
Соленая и копченая рыба под строжайшим запретом при любой форме и тяжести панкреатита. При поджелудочной недостаточности кушать скумбрию категорически запрещено.
При холецистите

Диета при панкреатите и холецистите очень похожа. Часто эти заболевания тесно связаны между собой. Поэтому, как и при воспалении поджелудочной, при холецистите скумбрию употреблять не рекомендуют.
По причине насыщенности жирами, скумбрия может привести к раздражению слизистой оболочки желчного пузыря. Вследствие этого в организме повышается уровень холестерина и развиваются симптомы желудочно-кишечного расстройства:
- Метеоризм.
- Тошнота.
- Повышенное газообразование.
- Диарея.
Кроме того, жирные продукты оказывают желчегонное действие. Это повышает нагрузку на желчный пузырь и его стенки, активизирует процессы брожения, загнивания остатков не переваренной пищи.
Скумбрия при холецистите также оказывает повышенную нагрузку на печень. Это может привести к сгущению желчи, застою желчных масс, образованию камней.
На стадии стойкой ремиссии врач может разрешить попробовать небольшой кусочек отварной, тушеной либо запеченной скумбрии. Однако это является исключением из правил. Соленую, копченую рыбу при холецистите употреблять категорически запрещено вне зависимости от тяжести заболевания.
Чем заменить скумбрию
При панкреатите показана высокобелковая диета. Рыба не просто полезна, но и не обходима для восстановления поджелудочной железы. Вместе с тем, при заболевании паренхиматозного органа важно обращать внимание на жирность продуктов:
- После купирования острых приступов панкреатита в рацион рекомендуется постепенно вводить нежирные сорта рыбы, жирность которых составляет не более 3%.
- После достижения стойкой ремиссии меню разрешается обогатить рыбой, жирность которой составляет 3-8%.
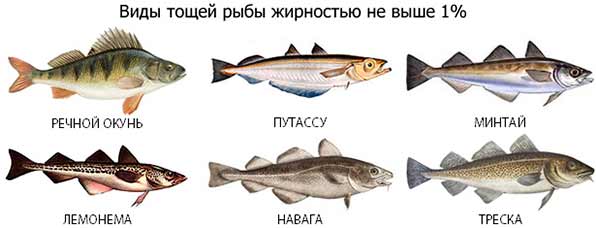
| Сорта рыбы с жирностью менее 3% | Рыба с жирностью от 3 до 8% |
| Минтай. Хек. Судак. Щука. Карась. Треска. Окунь речной. | Горбуша. Сом. Тунец. Карп. Салака. Зубатка. Морской окунь. Ставрида. |
Как есть и выбирать рыбу
Основные рекомендации:
- Чтобы не навредить поджелудочной, важно использовать качественный продукт.
- Нельзя подвергать рыбу повторной заморозке.
- В холодильнике блюда рекомендуется хранить не более 1-2 дней.
- При покупке важно обращать внимание на кожицу — при нажатии пальцем она должна отпружинить, а оставшиеся вмятины свидетельствуют о том, что этот продукт не первой свежести.
- Тухлый запах, «поржавевшая» кожа на тушке — явные признаки того, что рыба уже пропала.
При этом кушать рыбу разрешается только в отварном, запеченном или тушеном виде. Блюдо также можно приготовить на пару.
В процессе приготовления не следует использовать перец, пряности, лимон и лимонный сок, соль — по минимуму. Копченую, соленую рыбу, консервы употреблять категорически противопоказано.
Загрузка…
Источник
Диета при панкреатите: особенности, что можно есть и что нельзя

Панкреатит — это тяжелое воспалительное поражение поджелудочной железы при котором происходит нарушение процесса пищеварения. Причины заболевания могут быть любые, и сама патология протекает в нескольких формах. Чтобы предупредить опасные последствия и купировать симптомы болезни, необходимо начать своевременную терапию, среди которой немаловажное место занимает лечебная диета.
Содержание:
Особенности диеты при панкреатите поджелудочной железы
Что можно есть при панкреатите
Что нельзя есть при панкреатите
Диета при остром панкреатите поджелудочной железы
Режим питания при хронической форме панкреатита
Особенности диеты при панкреатите поджелудочной железы
Поджелудочная железа является главным помощником правильного пищеварения. Без нее невозможен процесс усвоения еды и полезных веществ. Орган вырабатывает особые ферменты, благодаря которым происходит расщепление продуктов на более простые вещества и их успешное всасывание. С такой задачей справляется только здоровая железа. При воспалительных поражениях прием жирной, острой и тяжелой пищи значительно увеличивает нагрузку на орган и переваривание пищи нарушается.
При возникновении панкреатита различной клинической формы важно не только есть разрешенные продукты, а также придерживаться определенных рекомендаций в диете:
Питаться следует маленькими порциями и часто до 5-6 раз. За один прием желательно съедать не более 300 г.
В процессе варки продуктов, их стоит подвергать химическому щажению. Поэтому из рациона больного полностью убирают все, что может вызвать раздражение органа. Пищу рекомендуется варить, выпекать или готовить на пару.
Важно соблюдать механическое щажение желудочно-кишечного тракта. С этой целью всю еду употребляют исключительно в измельченном виде или протирают через терку.
Необходимо контролировать потребление жиров. Их максимально разрешенное количество 50 г. Данный объем равномерно распределяется на все приемы пищи в течение дня. Различные жиры допустимы только в процессе варки, в чистом виде жирные продукты противопоказаны.
Суточная норма белка животного происхождения не выше 60% или приблизительно 200 г в день.
Важно убрать из рациона пищу, которая провоцирует развитие метеоризма.
Диета предполагает ограничение соли и соленых блюд. В сутки допустимо не более 3 г.
Не стоит налегать на сладости и сахар в чистом виде. Его количество в день не должно превышать 40 г. Общее количество углеводистой еды в рационе 350 г. Можно использовать сахарозаменители.
Что можно кушать при панкреатите
Согласно диете, при воспалительном поражении поджелудочной железы можно есть:
Каши, приготовленные исключительно на воде — гречневая, рисовая, манная и с овсяными хлопьями.
Супы — жидкие овощные и суп-пюре.
Обезжиренные молочные продукты — кефир, творог, сыр.
Диетическая рыба и мясо, сваренные на пару или запеченные.
Овощи — картофель, тыква, морковь, помидоры, огурцы, кабачки, капуста.
Фрукты предпочтительны не кислые и не сильно сладкие — яблоки, груши, сливы, банан.
Сладости — мед, галеты, пастила.
Растительное масло в процессе приготовления пищи.
Яйца, сваренные на пару без желтка.
Несвежий хлебобулочные изделия.
Домашние соки из овощей, минеральная вода, чай листовой слабой заварки.
Что нельзя есть при панкреатите
Запрещается при любой форме панкреатита употреблять:
Крупы — бобовые, кукуруза, ячка, являются тяжелыми для переваривания.
Наваристые жирные супы, с добавлением гороха, фасоли и мяса.
Овощи — перец, лук, баклажаны.
Острые и кислые соусы, майонез, кетчуп, хрен и горчица.
Жирные виды мяса и рыбы, копчения, колбаса.
Сладости — дрожжевые изделия, свежий хлеб, крем, шоколад.
Питье — кислые и сладкие соки, любой кофе, черный чай, алкогольные напитки.
Диета при остром панкреатите поджелудочной железы
При остром панкреатите, особенно в стадии обострения важно обеспечить больному полный покой. В этот период рекомендуют голод, чтобы снизить нагрузку с поджелудочной железы. Поэтому в первые 1-3 дня назначают внутривенные вливания для поддержания жизнедеятельности организма. Если отсутствует тошнота и рвота, дают воду Ессентуки, Боржоми или слабый теплый чай, отвар до 1-1,5 л в сутки. В зависимости от состояния, на 2-3 день пациенту разрешают привычно питаться, но небольшими порциями.
Диета при остром воспалении органа предполагает употребление овощных супов, постного мяса и рыбы, пюре из полусладких, некислых фруктов и овощей. Из напитков разрешаются кисели, компоты, отвар из ягод шиповника, чай слабой заварки. Следует исключить жиры и соль при приготовлении блюд.
Режим питания при хронической форме панкреатита
Диета при хронической форме воспаления железы должна соответствовать главным требованиям лечебного питания. Но в данном случае еду вовсе не обязательно измельчать или перетирать.
При таком состоянии важно придерживаться полноценного питания, которое позволит снизить воспаление и улучшит работу органа.
Пациенту запрещается употреблять жирное, острое, продукты, провоцирующие процесс брожения и раздражение железы. Также исключают эфирные масла, специи и приправы с яркими вкусами и экстракты.
Больным назначают диету 1 и 5. Разрешается употреблять здоровую пищу с низким содержанием жиров. Блюда следует готовить на пару, варить или запекать. Есть можно диетические сорта мяса, рыбы, яйца без желтка, некислые овощи — огурцы, помидоры, кабачки, картофель, свекла, свежий зеленый горошек.
Из ягод разрешается рябина, смородина, малина в виде напитков. Фрукты едят обязательно, это главный источник витаминов и микроэлементов. При хронической форме допустимо есть бананы, дыню, сливы, запеченные груши и яблоки без сахара.
Основная пища при воспалении поджелудочной железы — это каши. Их рекомендуется варить на воде, добавляя немного растительного масла и соли. Употреблять можно манную, рисовую, гречневую и овсяную крупу.
Супы должны быть овощными. Хлеб больным дают несвежий. В качестве питья станут полезными отвар шиповника, компот, кисель, минеральная вода.
Следует ограничить сладости, из молочных продуктов предпочтительны обезжиренный творог, сметана, кефир и йогурт без добавок.
Опубликовано: 1 Марта 2021
Автор
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Источник
Диета при хроническом панкреатите: правила питания при обострении
Оглавление
- Факторы появления и симптомы панкреатита
- Особенности специального рациона
- Когда назначается диета при панкреатите?
- Продукты, которые рекомендуются и не рекомендуются при болезни
- Преимущества лечения в МЕДСИ
Диета при таком заболевании поджелудочной железы, как панкреатит, не менее важна, чем лекарственная терапия. Именно благодаря постоянному правильному питанию пациентам удается избежать обострений патологии. Сбалансированный рацион дает возможности и для устранения целого ряда неприятных симптомов заболевания (сильная боль, тошнота и рвота, лихорадка и др.).
Факторы появления и симптомы панкреатита
Для патологии характерны воспалительные рецидивы, вследствие которых нарушаются нормальная работа поджелудочной железы и выделение ей достаточного количества ферментов и гормонов. Заболевание опасно своим прогрессированием. При развитии панкреатита ткани органа разрушаются, что приводит к необратимым последствиям для всего организма.
Важно! Воспалительные явления могут быть следствием острой стадии заболевания или самостоятельным проявлением, если больной страдал желтухой, циррозом печени, атеросклерозом, злоупотребляет алкоголем или жирной, вредной пищей.
К основным симптомам панкреатита относят:
- Тяжесть в желудке (преимущественно после еды)
- Выраженный болевой синдром с правой стороны в области пупка
- Отрыжку
- Изжогу
- Вздутие живота
- Острое ощущение голода
- Сладковатый привкус в ротовой полости
- Неприятный запах изо рта
- Тошноту
- Частый стул маслянистого и жидкого характера
- Отечность век
- Сухость губ
- Покраснение кожи
Также для заболевания характерны накопление в организме пациента токсических веществ и нарушение производства инсулина.
Особенности специального рациона
Диета при панкреатите должна содержать большое количество белка, но при этом минимальное количество жиров. Такие компоненты следует устранить из рациона во время обострений полностью или свести их к минимуму. Это позволит улучшить состояние поджелудочной железы и желчного пузыря. В некоторых случаях допускается употребление небольшого количества растительного масла. Необходимость в белке обусловлена тем, что он позволяет быстро обновить травмированные участки поджелудочной железы. Больным можно употреблять и углеводы, но при условии отсутствия предрасположенности к сахарному диабету. Если такая предрасположенность имеется, следует отказаться от продуктов, в составе которых содержится сахар.
Диета при хроническом панкреатите (при обострениях) также подразумевает и сокращение употребления соли. Снизить отечность железы позволит полное исключение соленой пищи всего на 2-3 недели. Если при сильных обострениях пациент страдает от выраженных симптомов заболевания, ему назначают только жидкую и протертую пищу. Употреблять любые блюда следует в теплом виде. Отказаться нужно от слишком горячих и холодных напитков и пищи.
Еду для больного следует готовить без приправ и специй. Важно тщательно отслеживать и свежесть используемых продуктов. Если пациент питается кашами, готовить их нужно исключительно на воде. Полезными будут овощные пюре, нежирный творог, чай (без сахара и некрепкий), пюреобразные супы.
Постепенно в рацион можно вводить белки яиц, постные мясо и рыбу, слегка подсушенный хлеб, желе. Порции должны быть небольшими, но употреблять пищу нужно достаточно часто, чтобы не допускать возникновения ощущения голода, при котором многие больные жалуются на выраженный дискомфорт в области органа. Лучше всего перейти на шестиразовое питание.
Когда назначается диета при панкреатите?
Обычно питание пациентов корректируется сразу же после постановки диагноза. Особенно важно обратить внимание на рацион в период обострения. При выраженной симптоматике панкреатита специалисты советуют придерживаться принципа «холод, голод и покой». В первые 2-3 дня после приступа разрешается пить некрепкий и несладкий чай, минеральную негазированную воду и отвар шиповника. При выходе из голодания постепенно включают в рацион блюда, которые хорошо сказываются на состоянии воспаленного органа. К ним относят отвар овса и овощные бульоны.
При обострениях специальное щадящее дробное питание рекомендовано как минимум на 6-12 месяцев. За такой срок орган может полностью восстановиться. Одновременно с этим сам пациент уже успеет привыкнуть к полезному питанию. Диета при панкреатите не станет для него слишком жесткой и требующей высокого уровня самоконтроля. При этом она будет залогом выздоровления. Благодаря ей можно избежать не только оперативного вмешательства, но и длительной и часто утомительной консервативной терапии.
Важно! Как лечение, так и диета при панкреатите поджелудочной железы у мужчин и женщин, вне зависимости от симптомов, должны назначаться исключительно врачом. Только гастроэнтеролог владеет точной информацией о состоянии поджелудочной железы, а также обладает специальными профессиональными навыками и знаниями.
Продукты, которые рекомендуются и не рекомендуются при болезни
При панкреатите следует употреблять такие продукты, как:
- Нежирное мясо: постную свинину, телятину, курицу, крольчатину, индюшатину
- Нежирную рыбу: щуку, камбалу, минтай и треску
- Крупы: овсяную, манную и рис
- Макаронные изделия из твердых сортов пшеницы
- Кисломолочную продукцию
- Овощи: картофель, кабачки, свеклу, морковь
Молоко разрешается употреблять только в составе каш, молочных супов и киселей. При улучшении состояния можно дополнить рацион неострыми и нежирными сортами сыра. При приготовлении паровых омлетов можно использовать яйца. Из фруктов лучше отдать предпочтение некислым яблокам. Их можно запекать и употреблять в виде пюре.
Категорически запрещены:
- Репчатый лук
- Щавель и шпинат
- Редис, редька, хрен и ревень
- Болгарский перец
- Приправы и острые специи
- Алкогольная продукция
- Кофе и какао
- Газированные напитки
Во время диеты при хроническом панкреатите следует постараться исключить гусиное и утиное мясо, баранину и сало. Нельзя есть жареное мясо, шашлыки, колбасную продукцию и мясные деликатесы. Запрещены больным и все виды рыбных и мясных консервов, наваристые бульоны на мясе, холодец. Из рациона следует убрать жирный творог и кислую сметану, острые и копченые сыры, бобовые, помидоры, торты и сдобную выпечку, мороженое и шоколадные конфеты.
Не рекомендуется при приготовлении блюд использовать маргарин, а также говяжий и свиной жир. Хотя бы на время обострений следует отказаться от масел в любом виде.
Преимущества лечения в МЕДСИ
- Опытные гастроэнтерологи. Наши врачи располагают необходимыми знаниями и навыками для комплексного ведения пациентов с хроническим панкреатитом (в том числе при обострении). Гастроэнтерологи могут подобрать подходящую диету, которая учитывает все особенности образа жизни больного и его текущее состояние
- Современные методы диагностики. Для обследований применяются лабораторные и инструментальные техники. Мы располагаем необходимым оборудованием экспертного уровня, что позволяет быстро поставить диагноз и назначить адекватную терапию в любых ситуациях (в том числе при возникших осложнениях)
- Современные методы лечения. Мы используем как отработанные способы, так и собственные авторские наработки, позволяющие проводить терапию хронического панкреатита при обострении быстро и грамотно, с минимальным дискомфортом для пациента, с использованием эффективных и безопасных лекарственных средств. Особое внимание уделяется правильному питанию
- Подключение к работе с пациентом других специалистов. При необходимости больные могут наблюдаться не только у гастроэнтерологов, но и у диетологов, эндокринологов и др.
Если вы хотите, чтобы наш гастроэнтеролог провел необходимое лечение и подобрал оптимальный для вас рацион питания, позвоните по номеру + 7 (812) 336-33-33.
Источник