Можно ли есть после зондирования
Содержание статьи
:: — ,
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Дуоденальное зондирование желчного пузыря: как и зачем делают, кому противопоказано
Этот сайт сделан экспертами: токсикологами, наркологами, гепатологами. Строго научно. Проверено экспериментально.
Автор этой статьи, эксперт: гастроэнтеролог Даниэла Сергеевна Пургина
Вкратце: Пациенты часто волнуются перед дуоденальным зондированием, потому что нужно будет глотать зонд и потом долго лежать в одном положении. На самом деле, если заранее знать, что вас ожидает, и слушать указания врача, то ничего страшного в этой процедуре нет. Зато она позволяет получить информацию, необходимую для правильного лечения.

Эту статью редактировала врач-гастроэнтеролог Даниэла Сергеевна Пургина.
Дуоденальное зондирование является важной диагностической процедурой, позволяющей оценить состояние печени и желчевыводящей системы. Однако в настоящее время оно не используется так широко, как ранее, в связи с трудоёмкостью процедуры и достаточно узкими показаниями к применению.
Длительность процедуры составляет около 60-90 минут. Она достаточно безболезненна и эффективна при соблюдении всех врачебных рекомендаций.
В каких случаях назначают такую процедуру
Зондирование проводится как по прямым показателям, так и при наличии косвенных признаков:
- В первом случае (когда диагноз уже известен) материал требуется для определения стадии заболевания или динамики лечения.
- Во втором же, когда причина недомогания ещё не ясна, исследование применяется для более точного определения диагноза.
Слепое дуоденальное зондирование улучшает дренирование желчного пузыря и желчевыводящих путей, способствует удалению взвеси в желчном пузыре, приводит к положительному клиническому эффекту при хронических холециститах и функциональных нарушениях желчного пузыря.
Показания для проведения дуоденального зондирования:
- заболевания желчного пузыря (хронический холецистит, хронический холангит);
- заболевания печени;
- подозрения на паразитарную инвазию.
Кому нельзя вводить зонд
Диагностика с помощью зонда не будет проводиться, если у пациента зафиксированы:
- патологии сердечно-сосудистой системы;
- нарушения свёртывания крови;
- кровотечения в пищеварительном тракте;
- серьёзные искривления позвоночника;
- плохая проходимость пищевода;
- язвенная болезнь желудка и двенадцатиперстной кишки;
- варикозно расширенные вен пищевода;
- острые заболевания печени, желудка и желчного пузыря;
- эпилепсия;
- судорожные припадки;
- беременность;
- отравление;
- астма;
- ожоги в пищеварительном тракте;
- заболевания ЛОР органов;
- камни в желчном пузыре.
Процедура не проводится при общем тяжёлом состоянии пациента.
Как проводится дуоденальное зондирование
Для того чтобы произвести забор желчи из двенадцатиперстной кишки, потребуется специальный зонд. Он представляет собой устройство, состоящее из таких деталей:
- Резиновая трубка диаметром около 5 мм и длиной 1,5-1,7 м.
- Насадка из металла, которая крепится к концу для заглатывания и имеет отверстия.
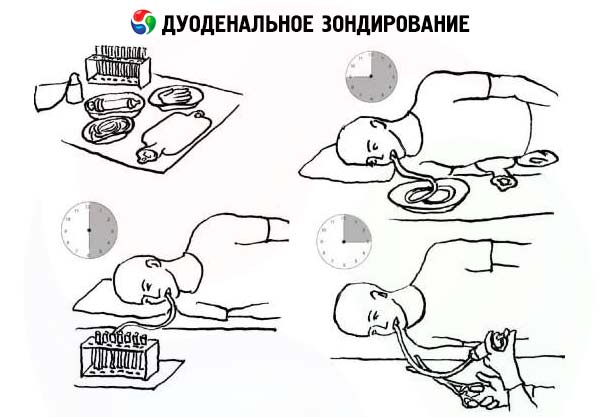
Стандартный алгоритм дуоденального зондирования такой:
- Врач делает замер, по какую длину трубка должна войти в организм пациента. Отметка ставится на уровне пупка, когда конец для заглатывания пациент зажимает зубами.
- Если анестезия потребуется, она вводится на этом этапе. Обычно это местная анестезия аэрозольными формами анестетиков.
- Пациент должен либо стоять, либо сидеть, широко раскрыв рот. В рот вставляется специальный загубник, чтобы челюсть не затекала.
- Когда врач поместит оливу (то есть наконечник трубки) на корень языка, нужно начать глотательные движения — спокойно и без спешки. В этот момент нужно размеренно дышать носом, можно закрыть глаза, чтобы было легче. Врач будет постепенно вводить аппарат, глотательные движения способствуют ускорению процесса.
- Как только трубка дойдёт до пищевода и риска попасть в трахею не будет, пациенту разрешается начать дышать ртом, если ему так удобнее. Чтобы избежать сильных рвотных позывов, рекомендуется продолжать медленно и спокойно делать глубокие вдохи и выдохи носом. Обычно эта часть длится около 10-20 минут в зависимости от того, как пациент будет справляться со рвотными рефлексами и следовать инструкциям.
- После того как олива достигнет желудка, пациент ложится на правый бок. На область печени обычно кладут тёплую (не горячую) грелку, чтобы желчь вырабатывалась лучше. Чтобы пациенту было удобнее, ему кладут валик под голову, а также дают ёмкость для сбора слюны и рвоты.
- Заглатывание зонда продолжается, пока отметка на трубке не окажется у рта пациента. Нужный уровень достигнут.
- Когда трубка достигает желудка, по ней потечёт мутная жидкость. А как только аппарат достигнет двенадцатиперстной кишки, жидкость будет жёлтая. Это желчь и кишечный сок вперемешку с соком поджелудочной, этим нужно наполнить первую пробирку.
- Пациенту вводится препарат для большего выброса желчи. Через 10 минут из трубки во вторую пробирку потечёт ещё желчь — она может быть зеленовато-жёлтой, просто жёлтой или коричневой.
- Когда жидкость теряет свою яркость и тускнеет, это значит, что из желчного пузыря вышла вся жидкость, и теперь выделение происходит из желчных путей внутри печени. Этот материал собирается в третью пробирку. Важно отметить, что каждая пробирка будет наполняться как минимум 20 минут.
- После окончания процедуры пациент поднимается, и зонд ему выводят над раковиной. Иногда может появиться рвота с желчью, это нормальная реакция.
В завершение пациенту дают прополоскать рот антисептиком. После этого больной может отправляться домой и отдыхать. Длится процедура около часа-полутора.
В чём минусы процедуры
Прочитав о том, как проводится зондирование, вы уже и сами представили, в чём недостатки такого диагностического мероприятия:
- длительность процедуры;
- необходимость постоянно бороться со рвотными позывами как при вводе, так и выводе устройства;
- неприятные ощущения или боли в горле после удаления аппарата;
- необходимость долго лежать в одном положении.
Как правильно подготовиться
Врач назначает зондирование только после обязательного проведения УЗИ. Но сразу провести эту процедуру нельзя, поэтому за 5 дней до исследования проводится подготовка к дуоденальному зондированию.
В первую очередь пациент должен перестать принимать такие лекарства, как:
- спазмолитические средства вроде но-шпы или спазмалгона;
- слабительные;
- желчегонные;
- препараты, влияющие на работу ЖКТ;
- любые «народные средства».
Вместо всех этих препаратов на протяжении 5 суток нужно будет принимать газовыводящие средства: к примеру, эспумизан. Подробнее об этом вам расскажет лечащий врач во время инструктажа.
После отказа от лекарств, за 3 дня до процедуры начинается диета. Из рациона исключаются:
- жареная и жирная пища. Например, если хочется поесть мясо, то можно только нежирные виды;
- пряности;
- трудноперевариваемые блюда — к примеру, салаты из свежих овощей;
- еда, вызывающая повышенное газообразование в кишечнике — яйца, хлеб, бобы, молочные продукты (кроме нежирного творога).
За 48 часов до процедуры происходит полный отказ от алкогольных напитков, за 24 часа — от никотина. Также за 24 часа до зондирования происходит полный отказ от пищи, пациент может пить только воду или (как максимум) некрепкий чай.
За сутки до процедуры нужно будет посетить врача, чтобы он сделал инъекцию атропина: этот препарат спровоцирует выброс желчи для забора. Вечером перед дуоденальным зондированием нужно сделать клизму, чтобы очистить кишечник полностью.
После процедуры есть можно только через 2 часа. Приём пищи следует начать небольшими порциями и с чего-то нетяжёлого: каши или бульона — а потом постепенно можно вернуться к обычному рациону (уже на следующий день).
Какие могут быть осложнения
Подобные реакции только называются осложнениями, на самом деле это просто неприятные, но проходящие последствия. К примеру, вполне в рамках нормы, если у пациента после зондирования будет:
- повышенное слюноотделение;
- рвота;
- ощущение тошноты и головокружение;
- жидкий стул в ближайшие сутки или полтора;
- слабость и сонливость;
- понижение давления.
Чтобы исключить риск более серьёзных осложнений, рекомендуется не сразу возвращаться домой, а пробыть в больнице хотя бы 40-60 минут на случай обморока или других реакций. Так помощь будет оказана моментально, а не когда приедет скорая.
Какие результаты анализа можно будет увидеть
Желчь, полученная в результате зондирования, направляется на микроскопическое исследование. При необходимости делается бактериологический посев с целью определения патогенных микроорганизмов или для выявления паразитов.
После того как процедура будет проведена, пациенту отдадут бланк, в котором содержится следующая информация:
- Время процедуры. Чем дольше она длится, тем больше это говорит о патологиях ЖКТ и желчного пузыря.
- Количество желчи. Недостаток, как и избыток, тоже помогает определить наличие воспалительных процессов.
- Прозрачность и плотность жидкостей говорит о функционировании желудка, печени и желчного пузыря.
- Цвет. В первой и последней пробирках жидкость должна быть более светлой, во второй — яркой и концентрированной. Кровяные вкрапления и слизь говорят о воспалениях, язвенных образованиях или паразитах в желудочно-кишечном тракте.
Поскольку забор желчи осуществляется в 3 пробирки, то по отклонениям, найденным в составе содержимого этих пробирок, можно косвенно судить о наличии заболеваний:
- Если изменения выявляются в первой пробирке, то это говорит о болезнях желудка, поджелудочной или двенадцатиперстной кишки.
- Если есть отличия от нормы во второй пробирке, это говорит о заболеваниях желчного пузыря.
- О патологиях печени говорят отклонения в третьей пробирке.
Какие заболевания выявляет дуоденальное зондирование
Стоит сразу обратить внимание, что дуоденальное зондирование желчного пузыря не назначают всем пациентам, у которых есть хоть какие-то подозрения на заболевания желудочно-кишечного тракта и близлежащих органов. Процедура не самая простая (по крайней мере, для пациента), обычно её проводят для того, чтобы убедиться в наличии или отсутствии таких заболеваний, как:
- рак одного из проверяемых органов (например, печени);
- застой желчи;
- сужение желчных протоков;
- заболевания печени;
- инфекции и паразитарные инвазии;
- камни в желчном пузыре, сужение желчных протоков, застои жидкости или перегибы органа;
- нарушение работы поджелудочной железы.
Одного исследования было бы недостаточно, но в комплексе с лабораторными анализами и УЗИ результаты дуоденального зондирования увеличат вероятность постановки правильного диагноза до максимума.
Почему не стоит бояться процедуры
В заключение статьи хочется уделить внимание пациентам, которым требуется сделать дуоденальное зондирование. Разумеется, прочитав хотя бы этот материал и ознакомившись с отзывами, вы можете составить не самое приятное впечатление об этой процедуре и успеть испугаться. Здесь нужно сразу себе напомнить, что страх в данном случае связан с тем, что люди боятся болевых ощущений или стесняются «опозориться» перед доктором, не справившись со своими естественными реакциями организма.
Если говорить о боли, то её не будет. Да, процедура неприятная, но не болезненная; притом через 10-15 минут после начала, если дышать правильно, можно настроить себя на нужный лад. Тем более, в такие моменты доктора обычно стараются разговаривать с пациентами, чтобы те не зациклились на ощущениях. После процедуры пищевод может немного болеть, но это не из-за травм, а из-за того, что его сокращения во время рвотных позывов происходили впустую: организм просто не приспособлен к такому.
О том, как пациент будет выглядеть, думает только сам пациент. Врачи, проводящие эту диагностику, готовы к любой ситуации и прекрасно понимают, что реакции могут быть разные. Поэтому если во время процедуры у пациента обильно выделяется слюна, его тошнит или возникает отрыжка воздухом — в этом нет ничего стыдного и страшного, доктор к этому готов. Таковы особенности процедуры.
Не стоит забывать, что дуоденальное зондирование — это работа не только врача, но и пациента. Поэтому чтобы помочь врачу быстро всё провести, нужно не забывать правильно дышать и глотать зонд. Главное — помните, что эта процедура гораздо менее страшная, чем болезнь, которая вынудила вас прийти в поликлинику. Что зондирование быстро закончится и останется в прошлом — а вместе с ним у вас будет шанс оставить в прошлом все тяжёлые и опасные симптомы.
Вы можете задать вопрос врачу-гепатологу в комментариях. Спрашивайте, не стесняйтесь!
Статья опубликована: 2019-11-29
Статья обновлялась в последний раз: 27.05.2021
Не нашли то, что искали?
Автор-эксперт: гастроэнтеролог Даниэла Сергеевна Пургина
Бесплатный путеводитель по знаниям
Подпишитесь на рассылку. Мы будем вам рассказывать, как пить и закусывать, чтобы не навредить здоровью. Лучшие советы от экспертов сайта, который читают больше 200 000 человек каждый месяц. Прекращайте портить здоровье и присоединяйтесь!
Источник
Дуоденальное зондирование желчного пузыря
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
До недавнего времени было очень распространено исследование желчных путей с помощью дуоденального зондирования, представляющего собой введение зонда в двенадцатиперстную кишку с целью получения ее содержимого.
[1], [2], [3], [4], [5], [6], [7], [8], [9]
Показания
Это исследование применяется в диагностике заболеваний желчного пузыря и желчевыводящих путей, двенадцатиперстной кишки. Однако в настоящее время в связи с широким использованием эндоскопии и ультразвукового исследования данный метод используется реже. Содержимое двенадцатиперстной кишки представляет собой смесь желчи, секрета поджелудочной железы и двенадцатиперстной кишки с небольшим количеством желудочного сока.
Многомоментное фракционное дуоденальное зондирование позволяет получать желчь из общего желчного протока, желчного пузыря и внутрипеченочных желчных протоков с последующим биохимическим и микроскопическим ее исследованием. Кроме того, этот метод дает представление о функциональном состоянии желчного пузыря и желчевыводящих путей.
[10], [11], [12], [13], [14], [15], [16], [17], [18]
Подготовка
Перед введением зонда следует взять мазок из зева для бактериологического исследования, затем больной должен прополоскать полость рта дезинфицирующим раствором для уменьшения возможности заноса микрофлоры из полости рта в порции желчи. Дуоденальный зонд вводят в 12-перстную кишку утром натощак. Более предпочтительно пользоваться двух-канальным зондом Н. А. Скуя для раздельного извлечения желудочного и дуоденального содержимого. Один канал зонда располагается в желудке, другой — в 12-перстной кишке. Желудочный сок должен непрерывно извлекаться шприцем или вакуумной установкой, так как при попадании соляной кислоты желудочного сока в 12-перстную кишку происходит помутнение желчи. Кроме того, соляная кислота стимулирует панкреатическую секрецию и желчевыделение благодаря высвобождению гормонов секретина и холецистокинина-панкреозимина.
При отсутствии двухканального зонда следует воспользоваться одноканальным дуоденальным зондом.
[19], [20], [21], [22], [23], [24], [25], [26], [27], [28], [29]
Аппарат для проведения процедуры
Исследование лучше проводить двухканальным зондом, имеющим на конце металлическую оливу с отверстиями. На зонде нанесены 3 отметки: на расстоянии 45 см (расстояние от резцов до субкардиального отдела желудка), 80 см (расстояние до большого дуоденального сосочка).
Фракционное дуоденальное зондирование (ФДЗ) имеет следующие преимущества по сравнению с обычным дуоденальным зондированием:
- позволяет получить более четкое представление о функциональном состоянии желчного пузыря и желчных путей;
- позволяет диагностировать тип дискинезии желчного пузыря.
Техника проведения дуоденального зондирования
Сбор желчи дуоденального содержимого проводят в пронумерованные пробирки каждые 5 минут.
Выделяют 5 фаз фракционного дуоденального зондирования.
- 1 — холедохус-фаза — начинается после того, как олива зонда расположится в 12-перстной кишке (угол нисходящей и нижней горизонтальной части). В этот период сфинктер Одди находится в расслабленном состоянии и из общего желчного протока (d. choledochus) выделяется порция прозрачной светло-желтой желчи в результате раздражения 12-перстной кишки оливой зонда.
Учитываются время, в течение которого выделяется желчь, и ее объем.
1 фаза отражает базальную секрецию желчи (вне пищеварения) и частично функциональное состояние сфинктера Одди.
В норме выделяется 15-20 мл желчи в течение 10-15мин (по некоторым данным — в течение 20-40 минут).
После окончания выделения желчи в 12-перстную кишку через дуоденальный зонд медленно, в течение 5-7 минут вводят теплый подогретый до 37°С 33% раствор магния сульфата — 30 мл или 5% — 50 мл.
В ответ на введение раздражителя сфинктер Одди рефлекторно закрывается и находится закрытым в течение всей второй фазы зондирования.
- 2 фаза — закрытого сфинктера Одди (фаза латентного периода желчевыделения) — отражает время от введения холецистокинетического раствора до появления окрашенного желчью секрета. В это время желчь не выделяется. Эта фаза характеризует холестатическое давление в билиарном тракте, готовность желчного пузыря к опорожнению и его тонус.
В норме фаза закрытого сфинктера Одди продолжается 3-6 минут.
Если желчь появилась раньше 3 минуты, это указывает на гипотонию сфинктера Одди. Увеличение времени закрытого сфинктера Одди больше 6 минут свидетельствует о повышении его тонуса или о механическом препятствии оттоку желчи. Для решения вопроса о характере изменений можно ввести через зонд 10 мл теплого (подогретого до 37°С) 1% раствора новокаина. Появление после этого светло-желтой желчи свидетельствует о спазме сфинктера Одди (новокаин снимает спазм). Если после введения новокаина желчь не выделяется в течение 15 минут, больному можно дать под язык 1/2 таблетки нитроглицерина и при отсутствии эффекта повторно ввести через зонд в 12-перстную кишку холекинетическое средство (20 мл растительного масла или 50 мл 40% раствора глюкозы, ксилита). Если желчь не появляется и после этого, следует проверить положение зонда в 12-перстной кишке рентгенологически, и если зонд расположен правильно, можно предполагать стенозирование в области d. choledochus.
- 3 фаза — А-желчи (фаза пузырного протока) — начинается с раскрытия сфинктера Одди и появления светлой желчи А до начала выделения темной концентрированной желчи желчного пузыря.
В норме этот период продолжается 3-6 минут, в течение которого выделяется 3-5 мл светлой желчи из пузырного и общего желчного протоков.
Данная фаза отражает состояние этих протоков. Увеличение времени 3 фазы более 7 минут указывает на повышение тонуса сфинктера Люткенса (он расположен в месте перехода шейки желчного пузыря в пузырный проток) или гипотонию желчного пузыря.
О гипотонии желчного пузыря можно говорить только после сопоставления данных III и IV этапов.
Желчь 1, 2 и 3 фаз составляет классическую порцию А обычного (нефракционного) дуоденального зондирования.
- 4 фаза — желчного пузыря (пузырной желчи, фаза В-желчи) — характеризует расслабление сфинктера Люткенса и опорожнение желчного пузыря.
4 фаза начинается с момента открытия сфинктера Люткенса и появления темно-оливковой концентрированной желчи и заканчивается в момент прекращения выделения этой желчи.
Выделение пузырной желчи вначале идет весьма интенсивно (4 мл в 1 минуту), затем постепенно снижается.
В норме время опорожнения желчного пузыря составляет 20-30 минут, в течение этого времени выделяется в среднем 30-60 мл темно-оливковой пузырной желчи (при хроматическом зондировании желчь окрашена в сине-зеленый цвет).
Прерывистое выделение пузырной желчи указывает на диссинергизм сфинктеров Люткенса и Одди. Удлинение времени выделения пузырной желчи (больше 30 минут) и увеличение количества более 60-85 мл свидетельствует о гипотонии желчного пузыря. Если длительность 4 фазы менее 20 минут и выделяется менее 30 мл желчи, это говорит о гипертонической дискинезии желчного пузыря.
- 5 фаза — фаза печеночной желчи-С — наступает после окончания выделения В-желчи. Начинается 5 фаза с момента выделения золотистой желчи (печеночной). Эта фаза характеризует внешнесекреторную функцию печени. Первые 15 минут печеночная желчь выделяется интенсивно (1 мл и более в 1 минуту), далее выделение ее приобретает монотонный характер (0.5-1 мл в 1 минуту). Значительное выделение печеночной желчи в 5 фазе, особенно в первые 5-10 минут (>7.5 мл/5 мин) свидетельствует об активности сфинктера Мирицци, который расположен в дистальной части печеночного протока и препятствует ретроградному движению желчи при сокращении желчного пузыря.
Желчь — С целесообразно собирать в течение 1 ч и более, изучая динамику ее секреции, и попытаться получить остаточную пузырную желчь без повторного введения раздражителя желчного пузыря.
Повторное сокращение желчного пузыря в норме происходит через 2-3 ч после введения раздражителя. К сожалению, на практике дуоденальное зондирование заканчивают через 10-15 минут после появления печеночной желчи.
- Многие предлагают выделять 6 фазу — фазу остаточной пузырной желчи. Как указывалось выше, через 2-3 ч после введения раздражителя происходит повторное сокращение желчного пузыря.
В норме длительность 6 фазы составляет 5-12 мин, за это время выделяется 10-15 мл темно-оливковой пузырной желчи.
Некоторые исследователи предлагают не ждать 2-3 ч, а вскоре после получения печеночной желчи (через 15-20 минут) ввести раздражитель, чтобы быть уверенным в полном опорожнении желчного пузыря. Получение дополнительных количеств пузырной (остаточной) желчи в этот промежуток времени свидетельствует о неполном опорожнении желчного пузыря при его первом сокращении и, следовательно, о его гипотонии.
Нормальные показатели
Для более детального изучения функции сфинктерного аппарата желчевыделительных путей целесообразно изучать желчевыделение графически, при этом объем полученной желчи выражают в мл, в время желчевыделения — в мин.

Предлагают определять ряд показателей желчевыделения:
- скорость выделения желчи из пузыря (отражает эффективность выброса желчи пузырем) рассчитывается по формуле:
H=Y/Т , где Н — скорость выделения желчи из пузыря; V — объем пузырной желчи (В-порции) в мл; Т — время выделения желчи в мин. В норме скорость выделения желчи около 2.5 мл/мин;
- индекс эвакуации — показатель моторной функции желчного пузыря — определяется по формуле:
ИЭ=H/Vостат*100%. ИЭ- индекс эвакуации; Н — скорость выделения желчи из пузыря; Vостат — остаточный объем пузырной желчи в мл. В норме индекс эвакуации составляет около 30%;
- эффективный выброс желчи печенью определяется по формуле:
ЭВПЖ = V порции С желчи за 1 час в мл / 60 мин, где ЭВП — эффективный выброс печеночной желчи. В норме ЭВПЖ составляет около 1-1.5 мл/мин;
- индекс секреторного давления печени рассчитывается по формуле:
индекс секреторного давления печени = ЭВПЖ/H * 100 %, где ЭВПЖ — эффективный выброс печеночной желчи; Н — скорость выделения печеночной желчи из пузыря (эффективный выброс желчи пузырем). В норме индекс секреторного давления печени составляет приблизительно 59-60%.
Фракционное дуоденальное зондирование можно сделать хроматическим. Для этого накануне дуоденального зондирования в 2100 через 2 ч после последнего приема пищи больной принимает внутрь 0.2 г метиленового синего в желатиновой капсуле. На следующее утро в 9.00 (т. е. через 12 ч после приема красителя) проводят фракционное зондирование. Метиленовый синий, всосавшись в кишечнике, с кровотоком поступает в печень и в ней восстанавливается, превращается в бесцветное лейкосоединение. Затем, попав в желчный пузырь, обесцвеченный метиленовый синий окисляется, превращается в хромоген и окрашивает пузырную желчь в сине-зеленый цвет. Это позволяет уверенно отличать пузырную желчь от других фаз желчи, сохраняющих обычную окраску.
Полученную при дуоденальном зондировании желчь исследуют биохимически, микроскопически, бактериоскопически, определяют ее физические свойства и чувствительность флоры к антибиотикам.
Исследовать желчь необходимо немедленно после ее получения, так как содержащиеся в ней желчные кислоты быстро разрушают форменные элементы. Доставлять желчь в лабораторию следует в теплом виде (пробирки с желчью помещают в банку с теплой водой), чтобы легче можно было при микроскопии обнаружить лямблии (в холодной желчи они теряют свою двигательную активность).
Изменения показателей дуоденального зондирования (порции «В»), характерные для хронического холецистита
- Наличие в большом количестве лейкоцитов, особенно обнаружение их скоплений. Окончательно вопрос о диагностической ценности обнаружения лейкоцитов желчи, как признака воспалительного процесса, не решен. В любую порцию дуоденального содержимого лейкоциты могут попасть из слизистой оболочки полости рта, желудка, 12-перстной кишки. Нередко за лейкоциты принимаются лейкоцитоиды — клетки цилиндрического эпителия 12-перстной кишки, превратившиеся под влиянием магния сульфата в большие круглые клетки, напоминающие лейкоциты. Кроме того, следует учитывать, что лейкоциты быстро перевариваются желчью, что разумеется, снижает их диагностическое значение.
В связи с этим в настоящее время считается, что обнаружение лейкоцитов в порции В является признаком воспалительного процесса только при наличии следующих условий:
- если количество лейкоцитов действительно велико. Для идентификации лейкоцитов следует применять окраску по Романовскому-Гимзе, а также проводить цитохимическое исследование содержания в клетках пероксидазы. Лейкоциты дают положительную реакцию на миелопероксидазу, лейкоцитоиды — нет;
- если обнаруживаются скопления лейкоцитов и клеток цилиндрического эпителия в хлопьях слизи (слизь защищает лейкоциты от переваривающего действия желчи);
- если обнаружение лейкоцитов в желчи сопровождается другими клинико-лабораторными признаками хронического холецистита.
Обнаружению лейкоцитоидов не придается диагностического значения. Для выявления в желчи лейкоцитов и других клеток следует просматривать перед микроскопом не менее 15-20 препаратов.
- Выявление при визуальном осмотре желчи выраженного ее помутнения, хлопьев и слизи. У здорового человека все порции желчи прозрачны и не содержат патологических примесей.
- Обнаружение в желчи большого количества клеток цилиндрического эпителия. Известно, что в желчи можно обнаружить три вида цилиндрического эпителия: мелкий эпителий внутрипеченочных желчных ходов — при холангите (в порции «С»); удлиненный эпителий общего желчного протока при его воспалении (порция «А»); широкий эпителий желчного пузыря при холецистите.
Для хронического холецистита характерно обнаружение в пузырной желчи в большом количестве клеток цилиндрического эпителия (преимущественно широкого). Клетки цилиндрического эпителия обнаруживаются не только в виде отдельных клеток, но и в виде скоплений (пластов) по 25-35 клеток.
- Снижение рН пузырной желчи. Пузырная желчь имеет в норме рН 6.5-7.5. При воспалительных заболеваниях желчевыводящей системы реакция становится кислой. По данным исследователей при обострении хронического холецистита рН пузырной желчи может быть 4.0-5.5.
- Появление кристаллов холестерина и кальция билирубината. Для хронического холецистита характерно появление кристаллов холестерина и кальция билирубината. Обнаружение большого их количества указывает на дестабилизацию коллоидной структуры желчи (дискриния). При появлении конгломератов из этих кристаллов и слизи можно говорить о литогенных свойствах желчи, формировании микролитов и своеобразной трансформации холецистита некалькулезного в калькулезный. Вместе с микролитами часто обнаруживают «песок» — мелкие, распознаваемые только под микроскопом, крупинки различной величины и окраски (бесцветные, преломляющие свет, коричневые), которые располагаются в хлопьях слизи.
- Снижение относительной плотности пузырной желчи. В норме относительная плотность пузырной желчи составляет 0.016-1.035 кг/л. При выраженном обострении хронического холецистита отмечается снижение относительной плотности пузырной желчи засчет разведения ее воспалительным экссудатом.
- Изменение биохимического состава желчи. Желчь является сложным коллоидным раствором, содержащим холестерин, билирубин, фосфолипиды, желчные кислоты и их соли, минеральные вещества, белки, мукоидные вещества, ферменты.
При обострении хронического холецистита изменяется биохимический состав желчи:
- повышается количество муциновых веществ, реагирующих с ДФА-реактивом, что значительно повышает активность ДФА-реакции;
- увеличивается в 2-3 раза содержание в желчи гликопротеинов (гексозаминов, сиаловых кислот, фукоз);
- снижается содержание желчных кислот;
- уменьшается холато-холестериновый коэффициент (отношение содержания желчных кислот в желчи к уровню в ней холестерина);
- снижается содержание липопротеинового (липидного) комплекса.
Липопротеиновый макромолекулярный комплекс образуемое в печени комплексное соединение, в состав которого входят основные компоненты желчи: желчные кислоты, фосфолипиды, холестерин, билирубин, белок, группирующиеся вокруг липопротеиновых ядер с образованием макромолекулярного комплекса. Липопротеиновый комплекс обеспечивает коллоидную стабильность желчи и ее поступление из печени в кишечник. Фосфолипиды желчи образуют мицеллы с холестерином, а желчные кислоты их стабилизируют и переводят холестерин в растворимую форму;
- резко повышается содержание в пузырной желчи фибриногена и продуктов его метаболизма;
- наблюдается протеинохолия — повышенная секреция сывороточных белков (преимущественно альбуминов) в желчь при одновременном снижении содержания секреторного иммуноглобулина А.
- Увеличение содержания в пузырной желчи перекисей липидов.
Повышение количества перекисей липидов в желчи является следствием резкого активирования свободнорадикального окисления липидов. Уровень перекисей липидов четко коррелирует с выраженностью воспалительного процесса в желчном пузыре.
- Бактериологическое исследование желчи. Целью бактериологического исследования желчи является обнаружение бактериальной флоры и определение ее чувствительности к антибактериальным средствам. Исследование имеет диагностическое значение, если количество бактерий превышает 100 000 в 1 мл желчи.
[30], [31], [32], [33], [34]
Источник