Можно ли есть перед пункцией
Содержание статьи
Рекомендации перед пункцией фолликулов
Пункция фолликулов — важнейший этап протокола ЭКО. Обычно под протоколом ЭКО понимают совокупность всех этапов получения эмбрионов вне тела матери.
Начальный этап протокола — выявление показаний к ЭКО и обследование. Пациенты (и муж, и жена) — обязаны сдать анализы и посетить специалистов (получить от них разрешение на проведение ЭКО). Обследование проводят согласно Приказа 107Н. Стандартный список можно посмотреть у нас на сайте. Помимо стандартных анализов, могут понадобиться иные, которые понадобятся специалистам узкого профиля, чтоб дать заключение; полный список становится ясным в процессе обследования. За обследованием следит репродуктолог, направляя пациентов к нужным специалистам.
После завершения обследования определяют время начала лечения; в зависимости от клинической ситуации может быть назначен либо короткий, либо длинный протокол стимуляции. Длинный протокол отличается тем, что перед стимуляцией проводится подготовка организма беременной к стимуляции; короткий протокол начинают без предварительной подготовки. И в том, и в другом случае стимуляция. начинается с первых дней цикла (обычно со 2го — 3го дня менструации). Длится она 10-12 дней (редко короче или длиннее) и завершается пункцией фолликулов.
Итак, какая же подготовка проводится перед пункцией фолликулов?
Несмотря на кратковременность самой процедуры, она требует тщательного соблюдения некоторых правил.
- Всё время стимуляции необходимо стараться вести здоровый образ жизни. Имеется в виду запрет на курение и алкоголь, злоупотребление острой и жирной пищей. Желательно ограничить чрезмерные физические нагрузки.
- Стараться избежать вирусных и инфекционных заболеваний, не допускать обострения хронических процессов, если таковые имеются.
- Не принимать медикаменты без ведома врача-репродуктолога.
- Пища должна быть богатой витаминами и минералами.
- За 3-5 дней перед пункцией отказаться от половой жизни.
- С точностью не более 10-15 минут ввести т.н. триггер финального созревания фолликулов, стараясь не потерять ни капли раствора. С этой целью обычно используют хорионический гонадотропин (есть и другие варианты), который вводят за 34-36 часов до пункции. Назначают триггер при достижении большинством фолликулов размера 18мм в диаметре. Четкое выполнение назначений врача в протоколе стимуляции, особенно времени введения триггера — одно из важнейших условий успешного получения яйцеклеток.
- При необходимости наркоза пункция проводится «на голодный желудок», поэтому есть до процедуры запрещено. Необходимость наркоза (обезболивания) обсуждается в день назначения триггера.
Как проходит процедура пункции фолликулов при ЭКО?
День и время пункции репродуктолог определяет при назначении триггера. Время начала манипуляции выбирается с точностью до минуты и опоздание с началом процедуры нежелательно. В день пункции необходимо быть в клинике уже за 30-40 минут до начала — с тем, чтоб успеть оформить документы, переодеться и «поселиться» в дневном стационаре, успеть обсудить с анестезиологом вид наркоза. В большинстве случаев выбирается внутривенный наркоз, поэтому на пункцию нужно прийти с пустым желудком. В случае если фолликулов мало (не более 3х), допустимо провести операцию без обезболивания.
Продолжительность операции — от нескольких минут до получаса и зависит от количества пунктируемых фолликулов и технических трудностей (например, связанных с расположением яичника). Пациентка пробуждается еще в операционной и её переводят в дневной стационар. В случае успешного получения (забора) яйцеклеток приглашают супруга для сдачи спермы.
После пункции фолликулов при ЭКО
Если манипуляция прошла без осложнений — длительного наблюдения не требуется: достаточно полутора — двух часов. Самочувствие пациентки особенно не страдает: за исключением сонливости и некоторой слабости (не у всех), которая может ощущаться несколько часов, а работоспособность восстанавливается полностью через день. По окончании наблюдения в стационаре врач проводит осмотр (включая УЗИ) и принимает решение о возможности выписки. Подробно обсуждается способ оплодотворения (ЭКО/ИКСИ и пр).
При выписке выдаются подробные рекомендации и контакты врача, к которому можно обратиться круглосуточно. К числу медикаментозных назначений относятся антибиотики (назначаются редко и короткими курсами), средства для подготовки к переносу, иные лекарства с учетом состояния пациентки. Рекомендуют отказаться от физических нагрузок, перегрева (баня, горячая ванна), крепкого алкоголя; целесообразно предпочесть легко усваиваемую пищу.
Всё время после пункции и до переноса/замораживания полученных эмбрионов врач-репродуктолог находится в ежедневном контакте с пациентами, консультируя их и по состоянию будущей мамы, и по состоянию эмбрионов. Все решения на этом этапе принимаются совместно с супругами.
Перенос эмбрионов
По истечении 3-5 дней принимается решение о возможности переноса эмбрионов. При принятии решения учитывается состояние матери (целесообразен ли перенос сразу после пункции фолликулов): например, иногда, при опасности гиперстимуляции, перенос откладывается на 2 месяца; возможны и иные причины. Эмбрионы, которые не были перенесены, подвергаются витрификации (замораживанию). Подробнее — здесь
Источник
Рекомендации при ЭКО
В этой статье приведены рекомендации, которые следует соблюдать в протоколе ЭКО на каждом из его этапов. Вы сможете узнать, какой режим следует соблюдать, что можно и что нельзя делать на этапе стимуляции суперовуляции, после пункции яичников и после переноса эмбрионов.
Процедуру ЭКО можно разделить на четыре важных этапа:
- Индукция роста фолликулов
- Пункция стимулированных фолликулов
- Перенос эмбрионов
- Посттрансферный период
Рекомендации на этапе стимуляции суперовуляции
Этот этап занимает в среднем 8-12 дней и включает в себя инъекции препаратов для стимуляции роста фолликулов. Применяются препараты гонадотропинов (Менопур, Пурегон, Гонал-ф, Элонва и др.), а также препараты для подавления работы гипофиза — агонисты и антагонисты гонадотропин-релизинг-гормона (диферелин, декапептил, цетротид, оргалутран).
На этом этапе производится мониторинг роста фолликулов, а при необходимости — коррекция дозы назначенных препаратов. Далее, при достижении фолликулами диаметра 18-20 мм назначается триггер овуляции (препарат ХГЧ или агонист гонадотропина) и дата пункции.
Во время стимуляции роста фолликулов рекомендуется вести размеренный здоровый образ жизни, больше бывать на свежем воздухе, исключить физические нагрузки. Желательно также не жить половой жизнью. Важно понимать, что, назначая стимуляцию, мы добиваемся роста всех имеющихся антральных фолликулов, поэтому иногда их может вырасти больше 10. Яичники увеличиваются в объеме, что может привести к ощущению тяжести и дискомфорта внизу живота.
В этот период рекомендуется щадящий дробный режим питания с повышенным содержанием белка. Необходимо исключить сырые овощи и фрукты, острое, соленое, жареное, черный хлеб грубого помола, бобовые.
Нельзя принимать слабительные и делать очистительную клизму перед пункцией без разрешения врача.
Записаться на прием к врачу
Рекомендации после пункции фолликулов
Пункция фолликулов производится под наркозом и занимает не более 20 минут. После забора яйцеклеток, женщина лежит под наблюдением в палате в течение 2-х часов, затем с рекомендациями врача выписывается домой.
Управление автомобилем после процедуры запрещено.
В этот день назначается поддержка лютеиновой фазы, подготовка к переносу эмбрионов.
С этой целью назначаются препараты прогестерона (прогестерон, утрожестан, крайнон, ипрожин), дюфастон, в некоторых случаях эстрогены (дивигель, прогинова, эстожель), препараты ХГЧ.
В первые сутки после пункции яичников при ЭКО женщину могут беспокоить умеренные боли внизу живота. Это нормально, так как во время пункции иглой травмируются ткани яичника, что может вызывать в дальнейшем болевые ощущения. Но при появлении болей нельзя принимать обезболивающие препараты, так как их лечебный эффект может сгладить картину возможного осложнения, и помощь может быть оказана с опозданием. При появлении интенсивных болей в животе, а также слабости, головокружения, кровотечения, необходимо связаться со своим лечащим врачом.
После пункции яичников в течение двух недель необходим половой покой. В это время нельзя также принимать горячую ванну, посещать сауну, солярий, бассейн, тренажерный зал.
На следующие сутки после пункции, вплоть до момента определения крови на ХГЧ, рекомендовано пить большое количество негазированной воды или морса без сахара (до 3-х литров). Пища должна содержать много белка и минимум грубой клетчатки (сырые овощи, фрукты, бобовые, черный хлеб исключить). Также необходимо ограничить кофе, крепкий чай, колу, недопустим приём алкогольных напитков.
После пункции большого количества фолликулов иногда со 2-3 суток могут появиться жалобы, характерные для синдрома гиперстимуляции яичников: чувство распирания и вздутия живота, тошнота, рвота, понос, одышка, учащенное сердцебиение (тахикардия ), сухой кашель. При появлении таких признаков следует немедленно обратиться к лечащему врачу.
Рекомендации после переноса эмбрионов
Процедура переноса эмбрионов выполняется, как правило, во второй половине дня и в стандартной ситуации не требует специальной подготовки.
Мы не рекомендуем использовать туалетную воду и средства гигиены с резким запахом, лучше, если это будет детское мыло.
После переноса эмбриона можно отдохнуть в палате в течение часа.
Рекомендации в посттрасферном периоде
Этот период длится 14 дней, после чего сдается анализ крови на ХГЧ для диагностики беременности. В эти дни мы рекомендуем оформить листок нетрудоспособности, чтобы женщина смогла соблюдать все необходимые рекомендации. В этот период необходимо:
- Продолжать соблюдать питьевой режим и режим питания;
- Исключить физические нагрузки, не заниматься фитнесом, но и не лежать целый день, подойдут кратковременные прогулки на свежем воздухе общей продолжительностью не менее часа;
- Не находиться долго в вынужденном положении (например, сидя) — это способствует застою крови в малом тазу;
- Стараться ощущать только положительные эмоции и уверенность в успехе.
В некоторых случаях после переноса эмбрионов могут появляться мажущие кровянистые выделения, которые не исключают наступление беременности. В этом случае нельзя отменять лекарственную поддержку и постараться как можно быстрее связаться со своим лечащим врачом.
При положительном анализе крови на ХГЧ необходимо подойти к лечащему врачу для получения дальнейших рекомендаций по лечению и срокам отмены части лекарственных препаратов. Кроме того, врач знакомит женщину с планом наблюдения за беременными женщинами после программы ЭКО.
В случае отрицательного анализа на ХГЧ (то есть при отсутствии беременности), препараты поддержки, как правило, отменяются, прием лечащего врача рекомендуется после очередной менструации. После цикла ЭКО со стимуляцией яичники могут приходить в норму в течение 1-2 месяцев. В некоторых случаях врачом назначаются с лечебной целью комбинированные эстроген-гестагенные препараты.
Остались вопросы?
Источник
Правила подготовки к проведению тонкоигольной биопсии узлов щитовидной железы
Правила подготовки к проведению тонкоигольной биопсии узлов щитовидной железы под контролем узи-контролем (ТАБ)
Пункции в отделении УЗИ проводятся с 8.00 до 9.00 , по вторникам и четвергам.
Необходимый комплект документов для выполнения пункционной биопсии (ТАБ):
- заключение врача эндокринолога (или маммолога, онколога, хирурга) с рекомендацией выполнения ТАБ;
- протокол УЗИ щитовидной железы (или молочных желез, мягких тканей), выполненный в ОКДЦ или протокол УЗИ щитовидной железы (или молочных желез, мягких тканей), выполненного в другом ЛПУ и консультация врача ОКДЦ с заключением о том, что манипуляция технически выполнима;
- маршрутный лист получения услуги и направление на цитологическое исследование.
О сроках получения результатов Вам сообщат после выполнения ТАБ.
Подготовка к ТАБ: пищевой режим у пациентов не меняется, лекарственные препараты принимать в соответствии с назначениями врача. При проведении пункционной биопсии щитовидной железы — снять с шеи цепочки, при пункционной биопсии молочных желез удалить волосы из подмышечных областей.
Противопоказания к проведению пункционной биопсии: наличие воспалительных заболеваний ЛОР-органов, острого либо подострого тироеидита.
Ход процедуры: пункционная биопсия щитовидной железы проводится лежа на спине, с максимально запрокинутой головой. При невозможности запрокидывания головы (выраженный остеохондроз, выраженные головокружения, сосудистые мальформации головного мозга — предварительно проконсультироваться с лечащим врачом). Во время исследования пациенту следует лежать спокойно, запрещается разговаривать, кашлять, совершать глотательные движения. Врач производит от 1 до 3 проколов в области нахождения патологического образования (передней поверхности шеи, молочной железы, мягких тканей, суставов).
После проведения пункционной биопсии на место прокола накладывается стерильный лейкопластырь, который рекомендуется снять через 1 час после исследования, далее ограничений не предусматривается. Обрабатывать место прокола антисептиками, делать йодовые сетки не нужно.
Возможные осложнения: в виде возникновения подкожных гематом, выраженного головокружения (обусловленного запрокидыванием головы), отека передней поверхности шеи, болевые ощущения различной степени тяжести (в шейном отделе позвоночника, связанные с наличием остеохондроза, в мышцах шеи, в месте прокола).
При отсутствии информативности полученных результатов (до 10% от количества исследований — материал недиагностический) повторна пункционная биопсия проводится через 3 месяца, либо по согласованию с лечащим врачом более ранние сроки.
Правила подготовки к проведению тонкоигольной биопсии узлов щитовидной железы
Подробнее…
Правила подготовки к ультразвуковым исследованиям
Подробнее…
УЗИ суставов
Метод позволяет визуализировать большинство структур сустава.
Процедура не требует подготовки и проводится в довольно сжатые сроки. Подробнее…
УЗИ орбит и сосудов глаза
Ультразвуковое исследование орбит проводится:
- при наличии визуально определяемых объемных образований в области век и конъюнктивы
- при наличии пальпируемых образований в передних отделах орбиты, пациентам с симптомом экзофтальма, при выявленных дополнительных образований в интраокулярной области
Подробнее…
Транскраниальное УЗИ черной субстанции при болезни Паркинсона.
Ультразвуковое исследования черной субстанции головного мозга является информативным как для подтверждения, так и для исключения болезни Паркинсона, специфичность метода составляет 93,7%. УЗИ является более информативным у лиц старше 60 лет, Подробнее…
УЗИ органов малого таза
УЗИ органов малого таза проводят для того, чтобы по эхографическим признакам визуально определить наличие той или иной патологии органов малого таза (матка, маточные трубы, яичники, мочевой пузырь, прилежащие к органам ткани, лимфоузлы, сосуды). Подробнее…
Исследование наружных половых органов у мужчин
Подробнее…
УЗИ мочеполовой системы у мужчин
Исследования органов малого таза при подозрениях на заболевания мочеполовой системы назначаются обычно врачами в первую очередь, особенно при наличии невыясненных проблем в мочеполовой сфере.
Подробнее…
Если вам назначено УЗИ органов брюшной полости
Если вам назначено УЗИ органов брюшной полости (печени, желчного пузыря, поджелудочной железы, селезенки), то лучше проходить его утром и строго натощак (или через 6-8 часов после приема пищи).
Обязательное условие для успешного УЗИ — пустой кишечник и отсутствие в нем газов. Подробнее…
Новые возможности ультразвуковой диагностики
Эластография печени — это относительно новая методика исследования тканей печени. И о нем знают далеко не все. Метод эластографии основывается на сканировании паренхимы печени с установлением степени ее плотности (эластичности). Подробнее…
Источник
Пункция щитовидной железы
Пункция щитовидной железы — процедура, во время которой в железу вводят иглу, чтобы получить образец ткани для исследования. Данная манипуляция называется тонкоигольной аспирационной биопсией. Ее проводят, когда в щитовидной железе обнаруживают узел, как правило, чтобы разобраться, является ли он злокачественным.

Наш эксперт в этой сфере:
Торако-абдоминальный хирург, онколог, заведующий отделением хирургии
Позвонить врачу
Щитовидная железа — небольшой эндокринный орган, который находится под кожей на передней поверхности шеи. Она имеет форму буквы «Н» или бабочки, состоит из двух долей, соединенных узким перешейком. Щитовидная железа весит всего 12-25 г, ее объем составляет до 25 мл у мужчин и до 18 мл у женщин. Она накапливает йод и вырабатывает гормоны, которые влияют на многие процессы в организме, участвуют в регуляции обмена веществ, роста отдельных клеток и организма в целом.
У некоторых людей в щитовидной железе возникают уплотнения — узелки. Чаще всего это доброкачественное разрастание нормальной ткани, киста, проявление хронического воспаления, многоузлового зоба, эндемического зоба, связанного с недостатком йода. Злокачественными являются менее 5% всех узелков, обнаруживаемых в щитовидной железе. В ряде случаев установить точный диагноз можно только после биопсии.
Тонкоигольная аспирационная биопсия щитовидной железы — безопасный и информативный метод диагностики, который обладает многими преимуществами:
- Высокая точность диагностики — 95%.
- Надежность: в большинстве случаев можно достоверно судить о том, является ли узел в щитовидной железе доброкачественным или злокачественным.
- Чтобы получить образец ткани, не нужно делать разрез и применять общую анестезию.
- При применении местной анестезии процедура является совершенно безболезненной.
- Короткий восстановительный период.
В каких случаях необходима пункция щитовидной железы?
Обычно узлы в щитовидной железе выявляет врач-эндокринолог во время пальпации (ощупывания), либо их обнаруживают в ходе УЗИ. Иногда встречаются большие узлы, которые заметны под кожей, деформируют шею, нарушают дыхание и глотание.
Некоторым пациентам достаточно пройти ультразвуковое исследование, компьютерную томографию шеи и сдать анализ крови на гормоны. Эти методы диагностики могут показать, что узел не является злокачественным. Но в большинстве случаев диагноз приходится уточнять с помощью пункции и тонкоигольной биопсии.
Заподозрить злокачественный характер узла во время УЗИ можно по некоторым признакам:
- низкая эхогенность (темный цвет на снимках);
- неоднородная структура;
- отсутствие вокруг узла темного ободка Хало — обычно он выявляется при доброкачественных образованиях;
- неровные, нечеткие границы;
- неправильная форма;
- наличие уплотнений — кальцинатов;
- обильное или, напротив, скудное кровоснабжение;
- увеличение лимфатических узлов — это может говорить о том, что они тоже поражены злокачественной опухолью.
Риск того, что узел окажется злокачественным, повышен у людей с отягощенным семейным анамнезом (рак щитовидной железы у близких родственников), у тех, кто ранее страдал раком эндокринных органов, подвергался воздействию ионизирующих излучений.
В соответствии с современными рекомендациями, диагностическая пункция показана, когда в щитовидной железе обнаружен узел диаметром 1 см и более, который определяется на ощупь.
Врач принимает решение о том, нужно ли проводить пункцию щитовидной железы и биопсию узла, в каждом случае индивидуально, изучив результаты УЗИ и других исследований. Некоторые критерии играют важную роль:
| Факторы, которые свидетельствуют о высоком риске рака щитовидной железы | Факторы, которые указывают на низкий риск злокачественной опухоли (пункцию можно отложить) |
|
|
Вы можете получить консультацию у компетентного специалиста в клинике Медицина 24/7. Наши врачи работают в соответствии с современными международными стандартами.
Подготовка к процедуре
Пункция щитовидной железы не требует специальной подготовки. Не нужно корректировать образ жизни, придерживаться специальной диеты и пр. Если пациент постоянно принимает какие-либо лекарства, то их не нужно отменять, за исключением антикоагулянтов. Эти препараты применяются для «разжижения крови» и предотвращения образования тромбов. Из-за них после пункции щитовидной железы может повыситься риск кровотечения. Стоит ли их отменить за несколько дней до процедуры, решает врач.
Обычно тонкоигольную аспирационную биопсию выполняют врачи-эндокринологи. У них это получается лучше, чем у других специалистов, потому что им часто приходится заниматься пальпацией щитовидной железы. Желательно, чтобы пункцию проводил врач, который будет в дальнейшем вести пациента.
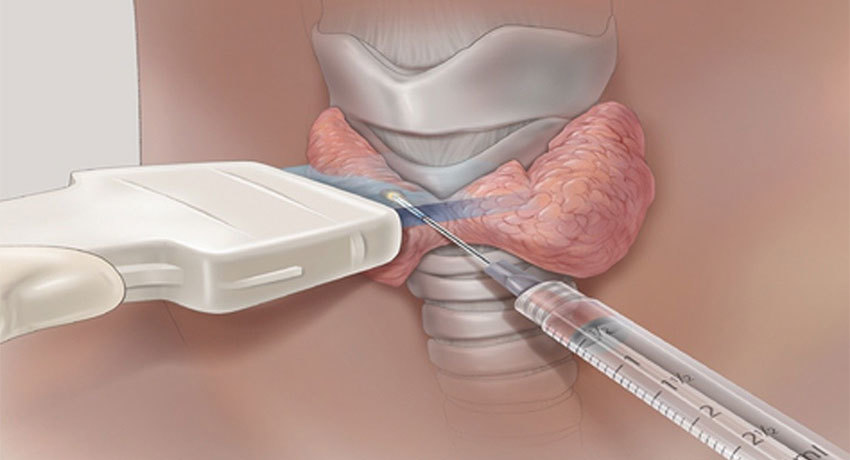
Как проводится пункция?
Диагностическая пункция щитовидной железы в среднем продолжается 20 минут. Во время процедуры пациента обычно укладывают на спину и подкладывают под плечи подушку, чтобы немного запрокинуть голову. Это упрощает доступ к щитовидной железе для врача.
Общий наркоз во время пункции не нужен. Некоторые врачи используют местную анестезию — обкалывают область вмешательства раствором лидокаина. Это позволяет полностью избежать болевых ощущений. Анестезию можно и не проводить. В таком случае ощущения во время пункции будут такими же, как во время укола в вену.
Для аспирационной биопсии используют тонкую иглу (22, 25 или 27 калибра) и шприц объемом 10-20 мл. Для удобства его можно вставить в специальный металлический держатель.
Пункцию щитовидной железы проводят под контролем ультразвука. УЗ-навигация помогает ввести иглу точно в нужное место и не повредить соседние анатомические структуры.
Рекомендуется получить образцы ткани не менее чем из 2 мест — за счет этого снижается риск ошибки. Зачастую делается 3-6 попыток, а некоторые эксперты рекомендуют не менее шести.
Если в щитовидной железе имеется киста (полость с жидкостью), то в нее вводят иглу, аспирируют содержимое, а затем проводят биопсию оставшейся ткани. Жидкость из кисты собирают в отдельную емкость и отправляют на цитологическое исследование.
После процедуры
После того как получены необходимые образцы ткани, иглу извлекают и к месту прокола прикладывают тампон, осуществляя им давление. Когда кровь останавливается, наклеивают пластырь. Его можно снять через несколько часов. Пациента просят медленно сесть, чтобы у него не закружилась голова. За его состоянием наблюдают несколько минут, а затем отпускают в палату или домой.
В течение 1-2 дней в месте пункции могут беспокоить боли. С ними можно справиться с помощью обезболивающих препаратов и холода местно.
Возможные осложнения
Пункция щитовидной железы редко сопровождается осложнениями. Навигация с помощью ультразвука делает эту процедуру еще более безопасной. Случаи распространения злокачественной опухоли из-за введения иглы, повреждения соседних органов, нервов, кровеносных сосудов практически не встречаются.
Чаще всего после тонкоигольной биопсии беспокоят боли и немного меняется цвет кожи в месте укола. Но даже небольшие кровоизлияния на коже — редкость. Описаны единичные случаи, когда развивалось кровотечение в кисту, и
из-за
этого ее приходилось удалять.
Если соблюдаются правила асептики и антисептики, риск инфицирования также крайне маловероятен.
Мы вам перезвоним
Оставьте свой номер телефона
Возможны ли ошибки?
Аспирационная биопсия щитовидной железы — довольно точный метод диагностики. Тем не менее, в редких случаях могут происходить ошибки:
- Ложноположительный результат — когда злокачественной опухоли нет, а специалисты лаборатории посчитали, что она есть. Вероятность такой ошибки составляет 3%.
- Ложноотрицательные результаты встречаются менее чем в 5% случаев. При этом в лаборатории не обнаруживают опухолевые клетки, а на самом деле у пациента имеется злокачественная опухоль.
Причины ошибок бывают разными: неопытность врача, который выполнял пункцию, сотрудника лаборатории, особенности гистологического строения разных новообразований. В узелки диаметром менее 1 см бывает сложно попасть иглой, а при размерах более 4 см не удается собрать образцы ткани из всех частей узла.
Если у вашего лечащего врача есть сомнения в диагнозе — получите услугу второго врачебного мнения у специалистов в клинике Медицина 24/7.
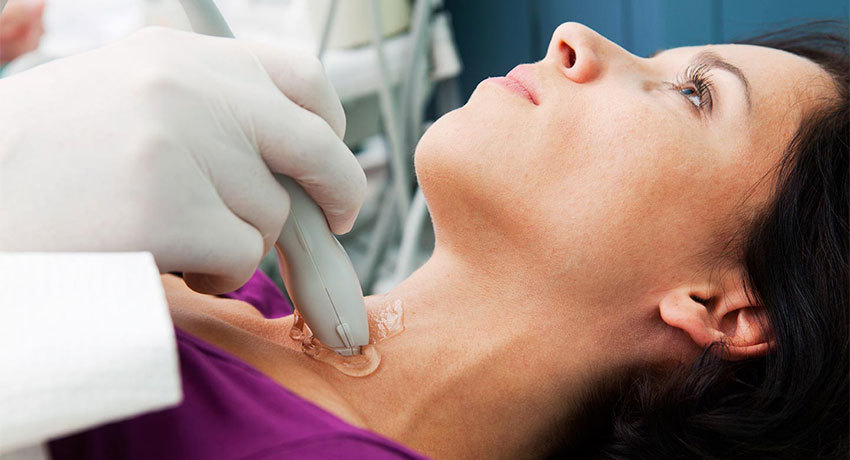
Чего ожидать после того, как придет заключение из лаборатории?
В патоморфологической лаборатории образцы ткани, полученные во время пункции щитовидной железы, изучают под микроскопом, проводят различные исследования, чтобы оценить характеристики клеток.
Спустя несколько дней из лаборатории приходит заключение, в котором указан патоморфологический диагноз:
- «Доброкачественное образование» — такой вердикт выносят по результатам примерно 70% биопсий щитовидной железы. Чаще всего дальнейшего лечения не требуется, узлы нужно контролировать с помощью УЗИ каждые 18 месяцев. У 3% из этих пациентов в дальнейшем обнаруживают злокачественные опухоли.
- «Злокачественное новообразование». Опухолевые клетки находят в 3-7% биоптатов. Точность диагноза составляет 97-99%. У 1-3% пациентов на самом деле нет рака.
- «Подозрение на злокачественное новообразование». Вероятность того, что в данном случае имеется злокачественная опухоль, составляет 60-75%. Обычно таким пациентам назначают хирургическое лечение.
- «Атипия неопределенного значения» (AUS) или «фолликулярное изменение неопределенного значения» (FLUS) — если коротко, то эти термины означают, что в целом клетки выглядят нормальными, но есть некоторые признаки, вызывающие беспокойство. Риск рака у таких пациентов составляет 5-15%. В таком случае врач может назначить повторную биопсию или генетический анализ.
- «Фолликулярное новообразование» или «подозрение на фолликулярное новообразование» — еще один неопределенный патоморфологический диагноз. Риск рака составляет 15-30%. Ситуацию может прояснить генетический анализ. Врач может назначить удаление пораженной половины щитовидной железы — гемитиреоидэктомию, с последующим гистологическим исследованием.
- «Недостаточно клеток для диагностики» — к сожалению, такие ситуации иногда тоже встречаются. Необходима повторная биопсия.
Обратитесь в клинику Медицина 24/7: наши врачи обладают большим опытом проведения аспирационной тонкоигольной биопсии щитовидной железы. Исследования биоптатов проводятся в современной лаборатории, оснащенной новейшей аппаратурой. Это позволяет существенно повысить эффективность диагностики и свести к минимуму вероятность ошибки. Если онкологический диагноз подтвердится — в нашей клинике можно сразу начать комплексное лечение в соответствии с современными международными рекомендациями.
Материал подготовлен врачом-онкологом, торако-абдоминальным хирургом, заведующим отделением хирургии клиники «Медицина 24/7» Коротаевым Александром Валерьевичем.
Источник