Можно ли есть перед операцией по замене хрусталика глаза
Содержание статьи
Что можно и нельзя делать до и после операции по удалению катаракты, как подготовиться — памятка пациенту | Офтальмологическая клиника «Сфера»
Предоперационная подготовка
Перед проведением операции потребуется сделать и предоставить в Клинику результаты обследований у медицинских специалистов, включая необходимые анализы (с указанным сроком действия):
- Общий анализ крови с СОЭ (14дней).
- Анализ крови коагулограмма (14 дней).
- Общий анализ мочи (14 дней).
- Анализ крови на уровень глюкозы (1 месяц). Если уровень повышен, необходимо иметь заключение эндокринолога.
- ЭКГ лента с расшифровкой (1 месяц).
- Анализ крови на сифилис (RW) (3месяца).
- Анализ крови на гепатиты (Hbs и HCV — антигены) (3 месяца).
- Анализ крови на ВИЧ (3 месяца).
- Стоматолог (санация полости рта) (1 год).
- Флюрография (1 год).
- Рентген придаточных пазух носа и заключение ЛОРа.
- Терапевт — в заключении должен быть отражен диагноз, а также рабочее артериальное давление пациента. Оно должно содержать фразу: «Нет противопоказаний для глазных операций».
- Анализ крови на Covid-19 (антитела IgG и IgM) — 7 дней
В день операции
Перед операцией рекомендуется:
- принять душ;
- вымыть голову;
- надеть чистое белье (желательно х/б);
- взять с собой солнцезащитные очки;
- не испытывать повышенные физические нагрузки.
- легкий завтрак.
Ограничений в приёме пищи нет, однако рекомендуется, чтобы последний приём пищи был за 4 часа до операции.
Категорически нельзя перед операцией на глазах пить спиртное и, тем более, принимать наркотики, также врач порекомендует воздержаться от курения и приема ряда лекарственных препаратов — их список определяется после обследования.
Не отменять назначений лечащего врача (терапевта, кардиолога, эндокринолога и.т.д), кроме антитромботических препаратов (Аспирин, Тромбо-АСС, Кардиомагнил и.т.п.). Их прием необходимо прекратить за 7 дней до операции.
С собой на операцию необходимо иметь: сменную одежду, обувь, паспорт и страховой полис (для глаукомных пациентов-антиглаукомные капли, если используются).
Порядок проведения операции по удалению катаракты
- Удаление катаракты проходит под местной анестезией, чаще всего каплями. Пациент находится в сознании, но не испытывает никаких болезненных ощущений.
- Сам пациент во время проведения операции на глазах лежит в хирургическом кресле, в котором ему удобно сохранять неподвижное состояние.
- Заботливые медработники в прекрасной операционной клиники «Сфера» подскажут пациенту, в каком направлении смотреть, а врач, проводящий операцию на глазах, поможет сохранять спокойствие и не моргать. После анестезии это будет легко.
- Первое непосредственно операционное действие: врач делает приблизительно полуторамиллимитровый (1,2-1,8мм) разрез с самогерметизирующимся профилем на самом краю роговицы (зона лимба).
- После обеспечения доступа к хрусталику, на него начинает воздействовать ультразвуком факоэмульсификатор, он измельчает хрусталик для того, чтобы удаление катаракты не потребовало более крупного разреза.
- Измельченный ультразвуком хрусталик всасывается микронасосом, а на его место помещается свернутая интраокулярная линза (они бывают различных типов, в том числе, мультфокальные, тип линзы определяется вместе с пациентом до операции по удалению катаракты). Линза расправляется уже в капсульном мешке глаза и начинает заменять пациенту хрусталик.
- Самогерметизирующийся профиль позволяет обойтись без швов — микроразрез зарастает сам.
- Данная операция на глазах длится от 15 до 30 минут, после чего на оперированный глаз накладывается повязка — она нужна только по дороге пациента домой, дома ее можно снять. Никаких ограничений на зрительные нагрузки (просмотр ТВ, чтение и т. п.) нет с первого же дня.
Операция по удалению катаракты в Клинике «Сфера» проводится в режиме одного дня, то есть находиться в стационаре не нужно. Само вмешательство длится в среднем 10 – 15 минут.
После операции по удалению катаракты
Прооперированного пациента осмотрит лечащий врач, даст необходимые рекомендации – и можно отправиться домой. Можно смотреть телевизор, читать, писать, принимать любую пищу.
Для проведения операции требуется расширение зрачка. Поэтому, чтобы в первое время после вмешательства свет не доставлял дискомфорт, рекомендуется надеть солнцезащитные очки.
Операция по удалению катаракты позволяет пациенту после возвращения домой из клиники смотреть собственными глазами, весь положительный эффект станет очевиден спустя один или два дня. В редких случаях, когда у пациента помимо катаракты присутствует глаукома или заболевания сетчатки, максимальное зрение может настраиваться чуть дольше, но обычно ранний послеоперационный период занимает не более одной недели.
Для более быстрого восстановительного периода лечащий врач определит порядок применения глазных капель.
Первые недели после операции по удалению катаракты пациенту нужно будет посещать контрольные осмотры у хирурга Клиники «Сфера» по индивидуальному графику.
Обычно пациенты осматриваются на следующей день после операции, в дальнейшем через неделю, один месяц, три месяца, а по необходимости – чаще. Все зависит от индивидуальных особенностей зрительной системы.
В первое время после операции рекомендуется:
- спать на спине или на боку так, чтобы сторона оперированного глаза была сверху;
- оберегать глаза от чрезмерного напряжения;
- избегать резких наклонов и поднятия тяжестей, в т.ч. отказаться на пару месяцев от фитнеса, йоги, бега
- не подвергать глаза резким температурным перепадам;
- не тереть прооперированные глаза;
- не злоупотреблять спиртными напитками в течение 2 – 4 недель после операции.
- не пользоваться косметикой, лаком, аэрозолями в течение 2-х недель.
- выходя на улицу, пользоваться повязкой первые 7 дней после операции по удалению катаракты.
Вcе рекомендации, касающиеся восстановительного периода, даст лечащий врач. Строгое соблюдение рекомендаций – залог быстрого восстановления.
Источник
До и после операции по поводу катаракты, подготовка к операции – памятка пациенту
Диагностика зрения
Один из самых важных этапов перед микрохирургическим вмешательством – тщательная диагностика зрительной системы для получения объективной и полной картины состояния зрения пациента. Проводится в клинике на комплексе диагностических аппаратов, производящих все необходимые исследования.
Консультация специалистов
В клинике «Эксимер» диагностика зрения включает в себя и консультацию врача-офтальмолога. Также предусмотрены консультации анестезиолога и кардиолога. Это позволяет детально изучить общее состояние пациента для выбора анестезиологического сопровождения, исключения каких-либо осложнений со стороны сердечно-сосудистой системы.
Пройти предоперационную подготовку*
Перед проведением операции потребуются некоторые обследования у медицинских специалистов и анализы, которые можно сдать как в различных медицинских учреждениях (по месту жительства), так и в самой клинике «Эксимер» г. Москва.
Список анализов, необходимых для проведения операции:
- Клинический (общий) анализ крови.
- Анализ крови на гепатит В (HBs-Ag).
- Анализ крови на гепатит C.
- Анализ крови на RW (сифилис).
- Анализ крови на ВИЧ.
- ЭКГ исследование.
Необходимо предоставить оригиналы результатов анализов (срок годности анализов — 1 месяц).
*Пройти предоперационную подготовку вы также можете в клинике «Эксимер».
В день операции
Пациенту необходимо прийти в клинику к назначенному времени (с паспортом, справками о сдаче анализов), заключить договор. Затем он поступает в распоряжение специалистов операционного блока для проведения вмешательства. В день операции всего в клинике нужно провести около трёх часов. В это время входит подготовка к операции, анестезиологическое сопровождение, сама операция и послеоперационный осмотр.
Перед операцией рекомендуется:
- принять душ;
- вымыть голову;
- надеть чистое белье (желательно х/б);
- взять с собой солнцезащитные очки;
- воздержаться от приёма спиртных напитков;
- не испытывать повышенные физические нагрузки.
Ограничений в приёме пищи нет, однако рекомендуется, чтобы последний приём пищи был за 4 часа до операции.
Операция
Операция по удалению катаракты в клинике «Эксимер» проводится в режиме одного дня, то есть находиться в стационаре не нужно. Само вмешательство длится в среднем 10 – 15 минут.
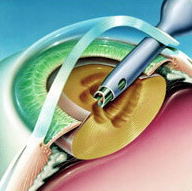
Удаление помутневшего хрусталика
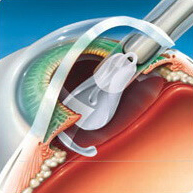
Имплантация интраокулярной линзы
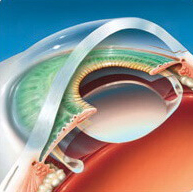
Имплантированная интраокулярная линза
После операции
Для проведения операции требуется расширение зрачка. Поэтому, чтобы в первое время после вмешательства свет не доставлял дискомфорт, рекомендуется надеть солнцезащитные очки. Прооперированного пациента осмотрит лечащий врач, даст необходимые рекомендации – и можно отправиться домой. Затем по индивидуальному графику послеоперационных осмотров необходимо приходить в клинику и наблюдаться у своего лечащего врача.
В первое время после операции рекомендуется:
- оберегать глаза от чрезмерного напряжения;
- избегать резких наклонов и поднятия тяжестей;
- не подвергать глаза резким температурным перепадам;
- не тереть прооперированные глаза;
- стараться не злоупотреблять спиртными напитками в течение 2–4 недель после операции.
Можно смотреть телевизор, читать, писать, принимать любую пищу.
Для более быстрого восстановительного периода лечащий врач определит порядок применения глазных капель и составит график последующих профилактических осмотров. Обычно пациенты осматриваются на следующей день после операции, в дальнейшем через неделю, один месяц, три месяца, а по необходимости – чаще. Все зависит от индивидуальных особенностей зрительной системы.
Вcе рекомендации, касающиеся восстановительного периода, даст лечащий врач. Строгое соблюдение его рекомендаций – залог быстрого восстановления.
Оценка статьи:
4.7/5 (297 оценок)
Оцените статью
Запись оценки…
Спасибо за оценку
Источник
Подготовка к операции по удалению катаракты
Из этой памятки вы узнаете, как нужно подготовиться к операции по удалению катаракты, как будет проходить операция, что можно и нельзя делать после операции, какие бывают хрусталики.

Что следует сделать перед операцией?
- пройти офтальмологическое обследование, которое включает: компьютерную рефрактометрию и тонометрию (измерение ВГД), визометрию, исследование заднего эпителия роговицы, расчет оптической силы ИОЛ на оптическом или УЗ биометре, Биомикроскопия глаза и офтальмоскопия глазного дна;
- осмотр хирургом;
- общесоматическое обследование.
Что входит в стоимость операции?
включает в себя собственно операцию, применение одноразовых расходных материалов, анестезиологическую поддержку, пребывание в палате, питание. Стоимость стандартной ИОЛ включена, стоимость улучшенных ИОЛ оплачивается дополнительно.
Что происходит в день операции?
Пациент утром приходит в клинику, оформляется в приемном отделении, размещается в комфортной одно- или двухместной палате и ожидает операции. Операции обычно выполняются в первой половине дня.
После операции пациент может отдохнуть и пойти домой. В этом случае необходимо будет прийти на осмотр в первой половине следующего дня.
В случае если пациенту трудно передвигаться или приходится ехать далеко, есть возможность остаться в клинике до утра.
Как проходит операция?
Перед операцией закапываются капли, расширяющие зрачок и подавляющие болевую чувствительность глаза. Анестезиологи внутривенно вводят успокоительные препараты.

Пациент находится в сознании, но не испытывает боли или тревоги. Общая длительность пребывания в операционной не превышает 15-20 мин.
Основным методом операции при катаракте является ультразвуковая факоэмульсификация (ФЭК) — золотой стандарт хирургии катаракты во всем мире. Иногда ее, ошибочно, называют удалением катаракты лазером.
ФЭК – заключается в ультразвуковом разрушении и отсасывании помутневшего хрусталика, с сохранением его естественной капсулы, через маленький (≈2мм) разрез, не требующий наложения швов.
Завершается операция имплантацией ИОЛ.
ИОЛ могут различаться по используемым материалам и в зависимости от производителя. Мы можем предложить любые виды ИОЛ. Все преимущества и недостатки конкретных ИОЛ следует обсудить с хирургом. К выбору ИОЛ необходимо подойти крайне ответственно, ИОЛ обычно имплантируется на всю жизнь, а замена ее очень рискованна.

Как вести себя после операции?
К утру следующего дня зрение обычно восстанавливается почти до полного результата, можно читать и смотреть телевизор
Операция чаще всего не доставляет неудобств, хотя могут быть небольшое раздражение, чувство инородного тела в 1-е сутки, локальное кровоизлияние (покраснение глаза до 5-7 дней), что является не осложнением, а естественной реакцией глаза на разрезы, пусть и минимальные.
Возвращение к обычному образу жизни и работе зависит от характера деятельности.
Первые сутки после операции глаз будет закрыт прозрачной повязкой, позволяющей видеть окружающее. В дальнейшем повязка не нужна.
Ниже приведены обычные рекомендации, которые могут быть изменены по решению лечащего врача.
Дома необходимо закапывать назначенные капли. Первую неделю 3 вида капель. В дальнейшем каждую неделю будет уменьшатся количество закапываний. Общая продолжительность закапывания 5 недель. Ни в коем случае не надавливать на оперированный глаз, слезу собирать чистой салфеткой на щеке. Постараться не спать на животе и на стороне оперированного глаза первые 5-7 дней, хотя это и не опасно.
Первые 7 дней желательно носить защитные очки, умывать область глаз кипяченой водой, а также избегать попадания в глаз пыли, песка, снега, воды и агрессивных жидкостей. Голову помыть можно, но следует избегать попадания воды в глаз, после чего лишний раз необходимо закапать капли. Следует избегать поднятия тяжестей более 4 кг, сотрясений и ударов, переохлаждений, зрительных нагрузок, приводящих к утомлению глаз.
В течение 1 месяца после операции запрещены посещения парной или сауны. Желательно избегать простудных и воспалительных заболеваний, пребывания на солнце, переохлаждений. Исключается тяжелый физический труд с наклоном головы и поднятием больших тяжестей. Предпочтительно амбулаторное лечение после операции на больничном листе в течение 2-3 недель. Необходимо помнить, что окончательная стабилизация зрения после факоэмульсификации наступает через один месяц, поэтому ранее этого срока не делайте окончательных выводов о качестве проведенной операции и строго выполняйте все предписания лечащего врача.
Более подробно рекомендации необходимо обсудить с врачом.
Какие бывают хрусталики?
Врачи вместо термина «искусственный хрусталик» предпочитают использовать термин — интраокулярная линза (ИОЛ). Ниже приведены основные типы ИОЛ.
Однофокусная ИОЛ. ИОЛ, обеспечивающая четкое зрение, на заранее определенное расстояние. Вы можете выбрать однофокусный искусственный хрусталик с расчетом на хорошее зрение вдаль (просмотр телевизора, вождение автомобиля и т.д.) и носить очки для чтения, или выбрать хрусталик с расчетом на зрение вблизи (чтение, выполнение мелкой работы) и носить очки вдаль (больше подходит людям, изначально имевшим близорукость средней или высокой степени). Промежуточным вариантом является зрение на бытовое расстояние (до верстака или кухонного стола). В этом случае обеспечивается приемлемое зрение вдаль, но для чтения мелкого шрифта понадобятся очки. Такие ИОЛ могут быть сферическими и асферическими.
Торическая ИОЛ. Является по своей сути монофокальной, но устраняет астигматизм (оптическое искажение). Позволяет существенно улучшить результат при небольших степенях астигматизмах. А при выраженном астигматизме решает проблему дорогостоящих и неудобных очков с «цилиндром».
Монозрение. Врач может имплантировать Вам ИОЛ в один глаз для зрения вдаль, а в другой для работы на близком расстоянии. Состояние, когда один глаз хорошо видит вдаль, а второй вблизи, называется монозрение, и позволяет читать без очков. Данный метод успешно применяется в контактной коррекции и в рефракционной хирургии. Привыкание к данному виду коррекции требует некоторого времени, но обычно не превышает 1-2 недель. В дальнейшем пациент не обращает внимание, каким глазом он видит вблизи, а каким вдаль.
Мультифокальная ИОЛ. Эта линза обеспечивает зрение вдаль и частично сохраняет способность к аккомодации (фокусированию на близком расстоянии). Такие линзы позволяют корригировать возрастное ослабление зрения вблизи. Действие этих линз основано на различных оптических явлениях, а также на способности головного мозга настраивать изображение.
Мультифокальная ИОЛ наилучший выбор для людей, чья деятельность связана с переключением зрения с близких объектов вдаль (преподаватели, лекторы, юристы…) и тех, кому необходимо использовать дополнительные средства защиты глаз и просто людям, желающим избавиться от очков в обычной жизни. Например, решает проблему нанесения макияжа.
Решение об использовании мультифокальной ИОЛ требует серьезного обсуждения с хирургом.
 | Операцию выполняет Абрамов Антон Андреевич врач-офтальмолог, к.м.н. Запись на прием: ул. Ильюшина, 4/1 |
Автор: Абрамов Антон Андреевич
хирург-офтальмолог, ведущий специалист, к.м.н.
Источник
Как проходит операция по замене хрусталика глаза лазером? — энциклопедия Ochkov.net
Хрусталик глаза отвечает за фокусировку и зрение на различных дистанциях. При патологиях данной структуры глаза острота зрения резко падает. Одним из способов лечения является операция по замене хрусталика на искусственную линзу. Сегодня такая процедура осуществляется с помощью лазерных технологий.
Как работает хрусталик глаза?
Хрусталик, или прозрачное тело, выполняет функцию естественной линзы, преломляющей световые лучи, в результате чего формируется изображение на сетчатке. Человек при рождении обладает абсолютно прозрачным хрусталиком. Со временем он теряет свою эластичность и прозрачность, что сказывается на качестве зрения.
При различных офтальмологических заболеваниях замена хрусталика становится самым эффективным способом восстановить зрительные функции. Ранее такая процедура применялась в основном при катаракте, то есть помутнении хрусталика. Сейчас данная операция назначается и при других глазных болезнях.
Показания к замене хрусталика глаза
К замене природного хрусталика на искусственный врачи прибегают в следующих случаях:

- Катаракта. Хрусталик при этой патологии мутнеет, зрачок теряет свой черный цвет, что приводит к резкому ухудшению зрения, которое сложно восстановить с помощью средств коррекции (очков и контактных линз). Также хрусталик заменяют при перезрелой катаракте и при помутнении, сопровождающемся глаукомой.
- Вывих и подвывих прозрачного тела глаза.
- Пресбиопия или «возрастная дальнозоркость» — глазной недуг, при котором сложно различать мелкие предметы и детали вблизи. Происходит это вследствие физиологического старения организма. Хрусталик становится более плотным, ему сложнее изменять свою кривизну при фокусировке.
- Астигматизм — распространенный дефект рефракции, возникающий вследствие нарушения формы хрусталика, роговицы или глазного яблока. Человеку с таким диагнозом приходится постоянно щуриться, чтобы разглядеть предметы. Все кажется размытым, нечетким. Если астигматизм прогрессирует, а другие методы лечения не помогают, то замена хрусталика глаза становится единственной возможностью вернуть хорошее зрение пациенту.

- Близорукость. Сегодня практикуется процедура замены хрусталика и при миопии. Операция становится альтернативой стандартным методам коррекции. Зачастую она необходима при высокой степени близорукости, которая сопровождается анизометропией (значительное отличие рефракции правого и левого глаз).
Когда нельзя проводить операцию по замене хрусталика?
Перед операцией пациент проходит обследование, в ходе которого врач определяет, есть или нет противопоказания к процедуре. Существует ряд факторов, которые препятствуют назначению операции:
- воспалительные и инфекционные заболевания органов зрения: кератит, конъюнктивит, блефарит;
- маленький размер передней камеры глаза;

- отслоение, разрыв сетчатой оболочки;
- маленькое глазное яблоко, к чему приводит прогрессирующая дальнозоркость;
- отек, помутнение или рубцовое изменение роговицы;
- декомпенсированная глаукома — острый приступ глаукомы, сопровождающийся резким повышением внутриглазного давления;
- сахарный диабет и серьезные заболевания внутренних органов;
- инсульт или инфаркт, перенесенные в последние полгода;
- беременность и период лактации (будет вводиться анестезирующий раствор, который может попасть в плод).

Некоторые из этих противопоказаний являются абсолютными, например, диабет, они полностью исключают возможность провести замену хрусталика. Часть ограничений имеет относительный характер, то есть операция возможна, но после того, как будут созданы все условия (например, после излечения инфекционного заболевания).
Методы удаления и замены хрусталика
При всех способах замены природный хрусталик удаляется, а вместо него устанавливается интраокулярная линза (ИОЛ). Есть несколько методов удаления хрусталика:
- Экстракапсулярная экстракция. В ходе этой процедуры хирург убирает хрусталик, оставляя его заднюю капсулу. Вместо удаленного тела вставляется протез, искусственная линза.
- Интракапсулярная экстракция. Хрусталик удаляется полностью вместе с капсулой. Делается это через небольшой разрез на роговице.
- Ультразвуковая факоэмульсификация. Этот метод представляет собой процедуру введения в камеру глаза специального прибора — факоэмульсификатора. Он разрушает ультразвуком вещество прозрачного тела, превращает его в эмульсию, выводимую через трубочки. Задняя камера остается на прежнем месте и становится барьером между радужкой и стекловидным телом. Хирург полирует заднюю капсулу, снимая с ее стенок эпителий, после чего имплантирует туда ИОЛ. Этот способ удаления хрусталика вытесняет два предыдущих, так как он менее травматичен. Глаз заживает намного быстрее, чем после экстракции.
- Фемтолазерная факоэмульсификация. Данная процедура почти не отличается по технике выполнения от ультразвуковой факоэмульсификации, однако удаление хрусталика осуществляется лазером. Процедура является самой современной и эффективной. Она дает возможность восстановить зрение на 100%, не сопровождается осложнениями и не требует длительного восстановления. Узнаем, сколько операция длится, как она проходит, и могут ли возникнуть осложнения.
Замена хрусталика глаза лазером
Как происходит операция по замене хрусталика глаза с помощью лазера? Пациент приходит в клинику за час до процедуры. Его осматривает врач, который обеззараживает область вокруг глаза. Операция проходит по следующему алгоритму:
- пациент устраивается на операционном столе, его глаз фиксируется расширителем со специальной системой изолирующих щитков;
- анестезирующий препарат вводится в орган зрения;
- хирург делает микроразрез (роговичный, лимбальный или склеральный) и вводит через него рабочую часть лазерного аппарата;
- глаз заполняется вискоэластиком — вязкой жидкостью, необходимой для снижения колебаний стекловидного тела;
- через микроразрез делается круговой разрез (капсулорексис) передней капсулы хрусталика;

- энергией лазера разрушается структура прозрачного тела: сначала дробится его ядро, а затем обрабатывается кора хрусталика;
- остатки хрусталика выводятся аспирационной системой наружу;
- врач полирует внутреннюю поверхность задней капсулы, очищая ее от эпителиальных клеток;
- в очищенную заднюю камеру помещается в сложенном виде ИОЛ, которая сама расправляется и фиксируется;
- удаляются остатки Вискоэластика;
- глаз закрывается повязкой.
Наложение швов не требуется. Повязка будет находиться на глазу примерно два часа. После этого врач осмотрит прооперированного и отпустит его домой.
Вся процедура отображается на компьютере. Врач видит структуры глаза в трехмерном режиме. Практически весь процесс подготовки к удалению хрусталика и сама замена автоматизированы. Благодаря этому достигается высокая точность и снижается риск возникновения осложнений.
Какую линзу выбрать для замены хрусталика?
Интраокулярные линзы различаются по функциональным особенностям. Изготавливают их преимущественно из мягких материалов. Такие линзы можно скручивать в трубочки и имплантировать через очень маленькие разрезы. Раньше использовались линзы из жестких полимеров, применяемых при полостной хирургии, когда хирург делает большой разрез на роговице. В зависимости от диагноза подбирается линза с соответствующими функциями. Есть сферические и асферические ИОЛ, монофокальные, торические и мультифокальные линзы. Сферические устраняют аберрации низшего порядка (близорукость и дальнозоркость). Асферические позволяют предотвращать появление бликов и ореолов в вечернее время.

Лучшими являются мультифокальные торические ИОЛ. Они гарантируют человеку 100%-ное зрение, которого у него не было даже до возникновения глазной болезни. При желании можно выбрать линзу с защитными функциями. Она будет защищать глаз от вредных ультрафиолетовых лучей солнца. Такие линзы самые дорогостоящие. Как правило, врач предлагает несколько типов ИОЛ, из которых пациент выбирает себе подходящую, исходя из своих финансовых возможностей.
Сколько длится операция и послеоперационный период?
Операция длится примерно 20-40 минут. Все зависит от диагноза и от вида ИОЛ, который имплантируется пациенту. Процедура является полностью безболезненной и легко переносится пациентами. Иногда возникает фотофобия, которая очень быстро проходит. Через два часа после операции пациент может вернуться к обычной жизни. Врач даст ему соответствующие рекомендации. В период восстановления необходимо придерживаться ряда правил:
- есть можно не ранее чем через два часа после процедуры;

- пациенту необходимо обеспечить полный покой в течении суток;
- нужно тщательно соблюдать гигиену глаз;
- на протяжении месяца нельзя нагружать зрительный аппарат длительной работой за компьютером или чтением.
Также специалисты советуют не садиться за руль автомобиля в течении двух-трех недель. Прийти на осмотр необходимо уже на следующий день. Второй осмотр состоится через неделю, а третий желательно пройти через 14 дней. К моменту третьего посещения окулиста глаз должен полностью восстановиться.
Бывают ли осложнения после замены хрусталика лазером?
Несмотря на то, что удаление хрусталика лазером — это самый безопасный способ его замены, могут быть некоторые осложнения. Возникают они очень редко, примерно в 0,1% случаях. Есть два их вида: ранние и поздние осложнения. В числе ранних:
- Воспаление радужки и сосудистой оболочки. Это естественная реакция организма, как на любое оперативное вмешательство. Оно проходит самостоятельно через 1-2 дня.
- Повышение давления в глазу. Лечится каплями, а в тяжелых случаях приходится делать проколы.
- Кровоизлияния в передней камере глаза. Такое возникает в случае, если задета радужная оболочка, что бывает крайне редко;
- Отслойка сетчатки. Она может возникнуть в результате травмы.
- Смещение ИОЛ.
К поздним осложнениям относятся:
- Отечность макулярной части сетчатой оболочки (скопление жидкости в макуле), она лечится с помощью консервативных и хирургических методов.
- Вторичная катаракта. При удалении первичной катаракты задняя капсула хрусталика остается на месте. Иногда ее эпителиальные клетки начинают разрастаться, что снижает прозрачность интраокулярной линзы и ведет к ухудшению зрения. Лечится вторичная катаракта методом лазерной дисцизии. Врач удаляет с капсулы разросшиеся ткани эпителия и возвращает капсуле прозрачность.

Если соблюдать все рекомендации врача, то осложнений быть не должно. Вид операции и тип ИОЛ выбирает врач. От типа линзы зависит стоимость процедуры. На сегодняшний день она считается самой безопасной и эффективной и помогает вернуть зрение пациентам с очень тяжелыми глазными патологиями.
Источник