Можно ли есть перед артроскопией
Содержание статьи
Эндоскопия коленного сустава – подготовка к артроскопии
Как подготовиться к эндоскопии коленного сустава (артроскопии колена)? Эндоскопия колена, в любом случае, это хирургическое вмешательство, поэтому и готовиться к артроскопии следует серьезно, проконсультировавшись с анестезиологом, хирургом и ортопедом. Перед артроскопией надо сдать определенные анализы и пройти основное обследование (обычно это анализ крови, анализ мочи, ЭКГ, рентген сустава или магнитно-резонанснаяартрография).
Правила подготовки к артроскопии коленного сустава:
- Сдать необходимые анализы (назначает врач).
- За 1-2 недели прекратить прием сильнодействующих препаратов (после консультации с врачом)
- По меньшей мере, за один день до операции врач должен провести разъяснительную беседу, конечно, если это не экстренный случай.
- За 12 часов до операции нельзя есть и пить, то есть артроскопия делается натощак, то есть и в день артроскопии необходимо быть трезвым и не курить.
- Важно, чтобы в области пораженного сустава не было никаких ссадин. Удаление волос в области сустава хирург проводит сам непосредственно на месте.
- Если пациент ранее замечает признаки какой-либо инфекции, например, простуды, он должен непременно поставить врача в известность.
- Обезболивающие препараты, рекомендованные врачом и выписанные, должны быть уже приобретены.
- Также по возможности пациент должен принести с собой вспомогательные приспособления для ходьбы и привести сопровождающих лиц. Пациент должен уметь пользоваться костылями или другими приспособлениями, то есть перед операцией он должен в них разобраться и понять методику их действия.
Сколько длится артроскопия коленного сустава?
Длительность артроскопии коленного сустава зависит от цели эндоскопии и составляет, в среднем, 60 минут.
Анестезия (наркоз) при артроскопии коленного сустава
Для уменьшения болевых ощущений врач применяет либо общий наркоз, либо местную анестезию (обычно при диагностической артроскопии).
Виды анестезии при артроскопии коленного сустава:
- местная анестезия при артроскопии (используется редко, так как срок ее действия небольшой);
- эпидуральная анестезия (используется чаще всего, так как можно контактировать с пациентом и при необходимости продлить срок действия);
- проводниковая анестезия (заключается в введении лидокаина, блокирующего нервы и длится приблизительно 1,5 часа);
- общий наркоз врач назначает в тяжелых случаях при серьезных операциях на суставах.
Как проходит артроскопия коленного сустава?
Эндоскопическое исследование сустава производится амбулаторно или в стационарных условиях в больнице. Фактически существует тенденция ко все более частой артроскопии в амбулаторных условиях. В стационаре больной остается при необходимости — максимум на 2-3 дня, но обычно может идти домой через 10-30 часов
Подготовка непосредственно перед артроскопией.
Иногда бывает необходимо при кровотечении в суставе остановить кровоток с помощью манжеты над суставом. Обычно врач накладывает манжету заранее, однако накачивает ее лишь тогда, когда кровотечение действительно мешает обзору во время артроскопии.
Помимо этого, с целью недопущения образования тромбов врач вводит подавляющие свертывание крови лекарственные средства (гепарин).
Затем выполняется само эндоскопическое вмешательство на суставе.
Алгоритм выполнения эндоскопии коленного сустава:
- Сначала врач открывает сустав с помощью примерно 5-миллиметрового разреза кожи («прокол-надрез»). Минимальные разрезы достаточны для того, чтобы доставить хирургические инструменты к месту травмы.
- Далее он заполняет полость сустава стерильной жидкостью или углекислым газом и вводит эндоскоп (артроскоп). Эндоскоп имеет миниатюрную камеру, которая в режиме реального времени передает изображения внутри сустава на экран монитора. Таким образом, врач может оценить структуры сустава — такие, как хрящ, мениск и связки.
- В случае, если хирург встречается с состоянием, требующим лечения, врач может с помощью камеры контролировать необходимые этапы лечения.
- Для лечения хирург вводит в полость сустава через другие небольшие разрезы необходимые инструменты — такие, как ножницы, ножи, крючки и фрезы.
- В конце вмешательства инструменты извлекаются, жидкость отсасывается.
- Если необходимо, врач вводит в сустав антибиотики, анестетики или противовоспалительные препараты.
- Иногда в конце врач вставляет дренаж. Это пластиковая трубка, которая направляет жидкость из сустава кнаружи, чтобы уменьшить суставной выпот после вмешательства.
- На область разрезов накладываются стерильные повязки, а на область сустава — давящая повязка.
Эндоскопия коленного сустава в Германии настолько отработанная операция, что проходит без каких-либо осложнений. Полноценная жизнь возможна уже через 2-3 месяца, когда больные могут себя ни в чем не ограничивать. Но продолжительность этого периода зависит от грамотных реабилитационных мероприятий.
Источник
Как подготовиться к артроскопии коленного сустава
Иногда рентгена или МРТ оказывается недостаточно, чтобы поставить диагноз. Ортопед направляет на артроскопию. С помощью этого лечебно-диагностического метода исследуют внутреннее состояние сустава и при необходимости выполняют терапевтические манипуляции, в том числе при остеоартрозе. Что нужно знать пациенту, чтобы правильно подготовиться к этой процедуре?
Что такое артроскопия
Для проведения манипуляции используют артроскоп — трубку диаметром 4-5 мм, которая оснащена увеличивающими линзами и светопроводящим волокном. Она вводится внутрь суставной полости вместе со специальными инструментами под наркозом. Во время процедуры врач осматривает суставные поверхности, а при необходимости выполняет оперативное вмешательство через дополнительные разрезы. Иногда артроскопия ограничивается только диагностикой.
Артроскоп
Преимущества артроскопии
- Метод малотравматичный и дает минимум осложнений.
- Он позволяет максимально точно поставить диагноз.
- Не вызывает боли или дискомфорта, так как проводится с обезболиванием.
- Не требует длительного восстановительного периода (послеоперационная госпитализация в большинстве случаев не превышает двух дней).
- Подвижность сустава после артроскопии не ограничена, а боли — менее выражены, чем после других хирургических вмешательств.
- На коже остается маленький шов.
Артроскопия — небольшая операция с коротким восстановительным периодом
Как проходит подготовка к артроскопии
Подготовка к процедуре стандартная, независимо от клинической картины, будь то артроз плечевого сустава, коленного или локтевого. Пациент должен сдать набор анализов — как правило, это общий анализ крови и мочи, а также сделать ЭКГ. На предварительной консультации врач отвечает на вопросы и дает рекомендации на подготовительный период.
- Принимать пищу нельзя за 12 часов до процедуры.
- Накануне необходимо сделать очистительную клизму.
- Желательно иметь на восстановительный период костыли.
При каких заболеваниях показана артроскопия
- Артроз разных суставов.
- Артрит.
- Травмы и гемартрозы.
- Хроническое воспаление суставов.
- Разрыв коленных связок.
- Повреждение мениска.
- Киста мениска.
- Вывих и подвывих надколенника.
- Удаление наростов, спаек в суставе, инородных тел и лишней жидкости.
Артроскопия не проводится при наличии в проблемном суставе инфекции, при костном или фиброзном анкилозе, при гнойном воспалении вокруг сустава. Есть и относительные противопоказания, на усмотрение врача, например массивное кровоизлияние в сустава или обширные повреждения также могут помешать проведению манипуляции.
Тяжелое общее состояние пациента — повод отложить артроскопию
Как проводится артроскопия
Манипуляцию проводят под общим наркозом. Местное обкалывание анестетиком всего сустава применяется сегодня редко, поскольку оно создает эффект обезболивания на достаточно короткий срок и не приносит пациенту полного облегчения. Иногда практикуют спинномозговую анестезию.
Для артроскопии используют артроскоп, троакар, металлические канюли, зонд, нужный для лечебных манипуляций набор эндоскопических инструментов. Артроскопия коленного сустава проходит по такой схеме:
- Пациент занимает лежащее положение на столе и получает наркоз.
- На бедро и голень накладывают сначала эластичный бинт, а затем жгут.
- В полость сустава вводят артроскоп.
- Врач делает два дополнительных прокола, чтобы ввести канюли и инструменты (в области сустава есть 8 точек, которые можно прокалывать при необходимости).
- Выполняются нужные терапевтические манипуляции, например удаление из сустава лишней жидкости или нароста.
Диагностическая артроскопия дает точную информацию о состоянии сустава
Как проходит артроскопия коленного сустава? Рассказ и подробные комментарии практикующего хирурга-ортопеда-травматолога:
Как проходит реабилитация
После артроскопии пациент некоторое время проводит в стационаре. Восстановительный период зависит от того, насколько обширным было хирургическое вмешательство. В большинстве случаев выписка наступает на 2-3-и сутки. После этого в течение 1-3 месяцев необходимо придерживаться рекомендаций специалиста, чтобы в полном объеме восстановить работу коленного сустава.
Если артроскопия носила лечебный характер, пациенту назначают антибиотики, при необходимости анальгетики и легкий массаж. Понадобится специальная лечебная гимнастика, чтобы восстановить кровоток и жизнедеятельность сустава.
Какой бы малоинвазивной ни была артроскопия, она все равно остается хирургическим вмешательством, а значит, несет риски инфицирования и воспаления, как и полноценное эндопротезирование суставов. Если другого варианта уточнить диагноз нет, соглашаться на процедуру имеет смысл. Также она не имеет альтернативы, если нужно удалить наросты, жидкость из сустава. Для лечения остеоартроза стоит выбрать другой, менее травматичный метод — внутрисуставные инъекции протеза синовиальной жидкости. Если диагноз гонартроз не вызывает сомнения, эта методика становится выбором номер один.
Источник
оказания и подготовка к артроскопии коленного сустава
Показания и подготовка к артроскопии коленного сустава
а) Показания:
— Разрывы и другие поражения менисков
— Повреждения связок
— Хондромаляция или очаговые поражения хряща
— Свободные внутрисуставные тела
— Патология надколеннико-бедренного сустава
— Локальный или диффузный синовит
— Опухолеподобные состояния (например, пигментный виллонодулярный синовит, древовидная липома)
— Периартикулярные переломы
— Септический артрит
б) Обследование:
— Тщательный сбор анамнеза и исчерпывающее физикальное исследование являются обязательными этапами диагностики внутрисуставной патологии коленного сустава, для лечения которой планируется минимально инвазивное вмешательство
— Стандартная рентгенография в положении стоя в четырех проекциях (в прямой, боковой, проекциях по Rosenberg и Merchant) и сопоставление жалоб пациента с данными клинического обследования, дифференциальный диагноз
— В отдельных случаях может быть показана рентгенография в специальных проекциях или стресс-рентгенография
— Магнитно-резонансная томография нередко рассматривается как метод, позволяющий более полно оценить характер внутрисуставной патологии, в частности патологии связок, суставного хряща и/или менисков.
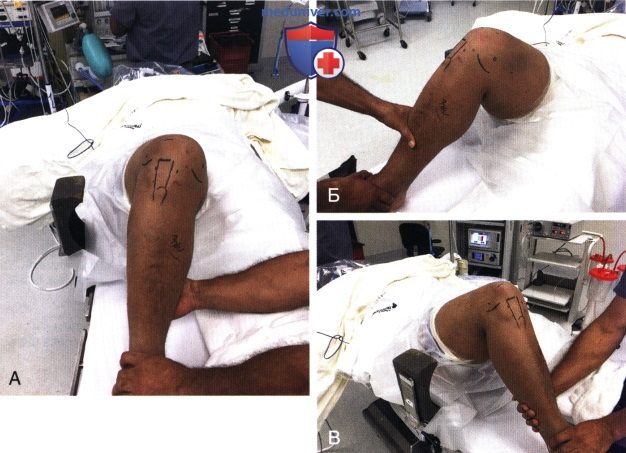 РИСУНОК 1. Поверхностные и костные анатомические ориентиры, используемые при артроскопии коленного сустава: вид спереди (А), вид изнутри (Б) и вид снаружи (В).
РИСУНОК 1. Поверхностные и костные анатомические ориентиры, используемые при артроскопии коленного сустава: вид спереди (А), вид изнутри (Б) и вид снаружи (В).
в) Хирургическая анатомия:
Поверхностная анатомия:
— Хирургическая анатомия переднего (рис. 2, А), медиального (рис. 2. Б), латерального (рис. 2. В) и заднего (рис. 2. Г) отделов коленного сустава представлена на рис. 2.
Перед формированием портов необходимо убедиться в доступности следующих анатомических структур в области коленного сустава (рис. 1):
• Границы надколенника
• Сухожилие надколенника
• Бугристость большеберцовой кости
• Медиальная и латеральная суставная щель коленного сустава
• Бугорок Жерди
• Прикрепление сухожилий гусиной лапки
• Медиальный и латеральный мыщелки бедра
• Медиальный и латеральный надмыщелки
• Медиальная коллатеральная связка (МКС)
• Латеральная коллатеральная связка (ЛКС)
• Медиальная надколеннико-бедренная связка
• Подколенная мышца
• Головка и шейка малоберцовой кости
• Сухожилие двуглавой мышцы бедра
• Подвздошно-большеберцовый тракт
• Общий малоберцовый нерв
• Поднадколенниковая ветвь подкожного нерва
• Подколенная артерия.
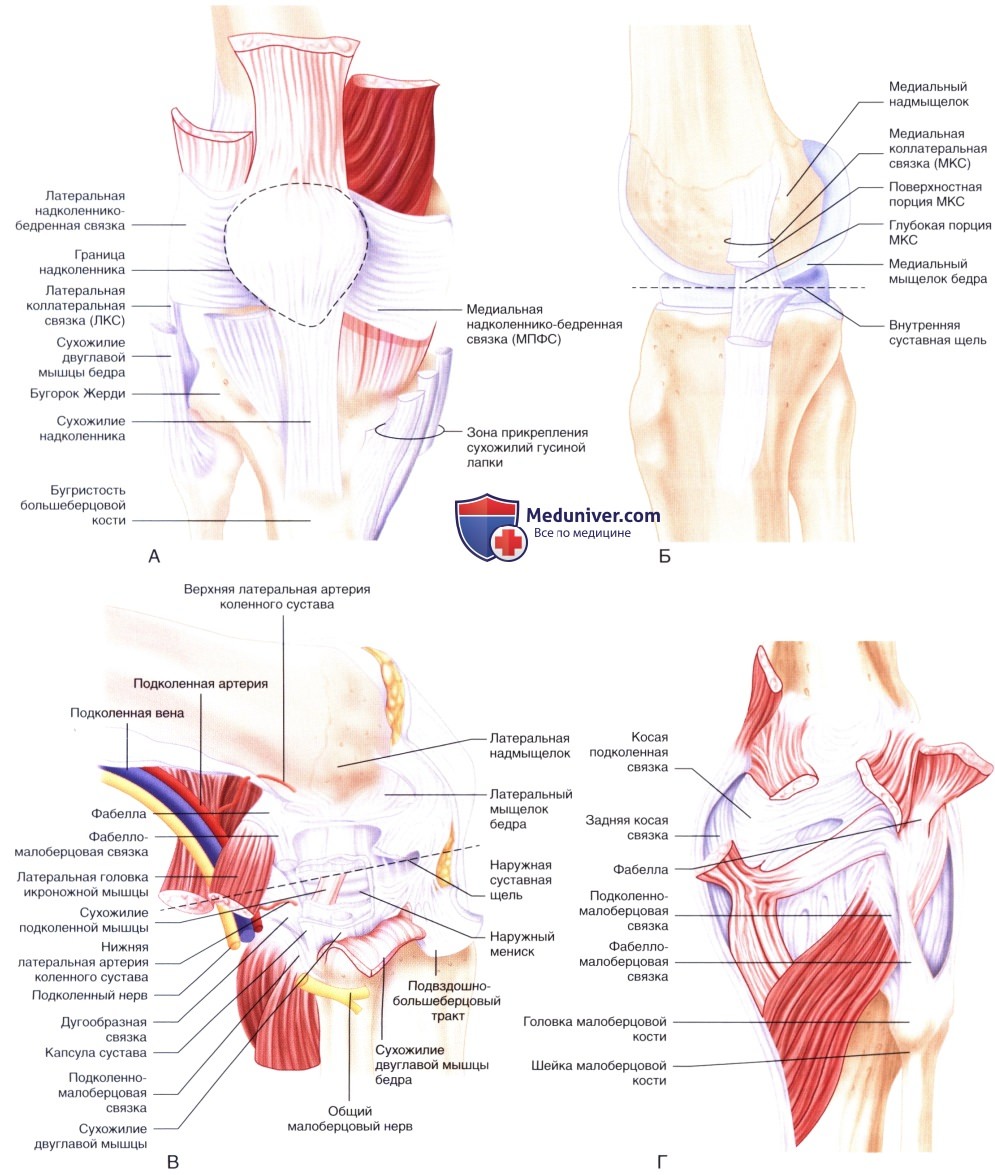 РИСУНОК 2. Анатомические ориентиры переднего (А), медиального (Б), латерального (В) и заднего (Г) отделов коленного сустава.
РИСУНОК 2. Анатомические ориентиры переднего (А), медиального (Б), латерального (В) и заднего (Г) отделов коленного сустава.
в) Положение пациента:
— Пациент укладывается на спину, используется стандартный операционный стол
— В области всех костных выступов для предупреждения сдавления тканей подкладываются мягкие подушки. Под здоровую ногу в области малоберцового нерва и пяточной кости также подкладываются мягкие подушки
— Под ягодицу на стороне операции для нейтрализации наружной ротации бедра подкладывается валик
— На оперируемую конечность как можно выше накладывается турникет (рис. 3, А). Им можно воспользоваться во время операции при недостаточной визуализации внутрисуставных структур
— Боковой упор устанавливается на уровне по меньшей мере ширины ладони выше верхнего полюса надколенника или на уровне середины бедра и используется в качестве точки опоры при вальгусном отклонении коленного сустава (см. рис. 3, А)
— Упор для стопы устанавливается и фиксируется к операционному столу таким образом, чтобы коленный сустав сгибался до 70-90° (рис. 3, Б), и в то же время была возможность свободно свесить голень за край операционного стола (рис. 3, В) после завершения укладки (рис. 3, Г).
— В зависимости от предпочтений пациента операция выполняется в условиях общей или регионарной анестезии
— Альтернативный вариант:
• Противоположная нога сгибается в коленном и тазобедренном суставе и укладывается в положении отведения на подставку (рис. 4, А)
• Боковой упор (рис. 4, Б) или артроскопический ногодержатель устанавливаются на уровне середины бедра, а голень свободно свисает за край операционного стола (рис. 4, В).
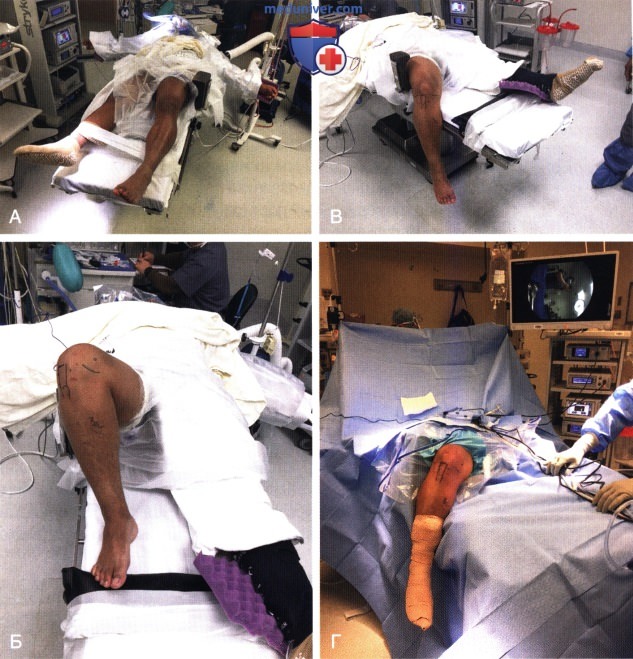 РИСУНОК 3. Укладка пациента с использованием бокового упора (А), турникета и упора для стопы (Б); сгибание коленного сустава за счет свешивания голени за край операционного стола (В); окончательная укладка (Г).
РИСУНОК 3. Укладка пациента с использованием бокового упора (А), турникета и упора для стопы (Б); сгибание коленного сустава за счет свешивания голени за край операционного стола (В); окончательная укладка (Г). 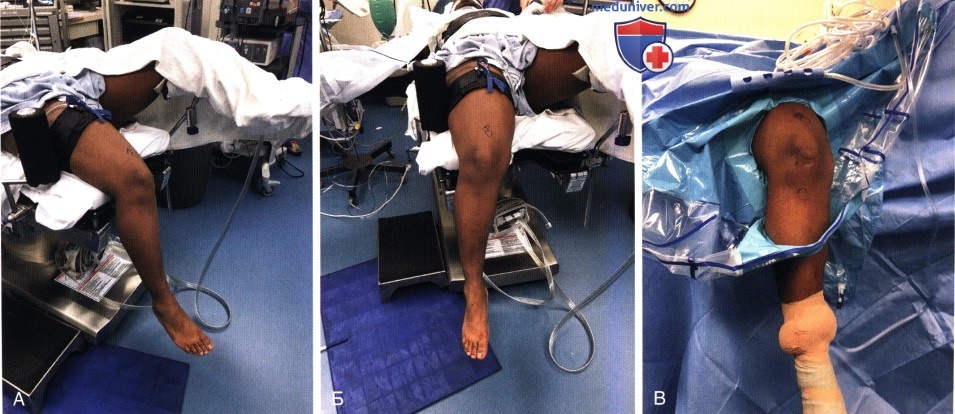 РИСУНОК 4. Альтернативный вариант укладки с использованием отвода для здоровой ноги (А) и бокового упора (Б) или артроскопического ногодержателя (здесь не представлен). Окончательная укладка (В).
РИСУНОК 4. Альтернативный вариант укладки с использованием отвода для здоровой ноги (А) и бокового упора (Б) или артроскопического ногодержателя (здесь не представлен). Окончательная укладка (В).
г) Нюансы укладки пациента:
• Использование упора для стопы и боковых упоров обеспечивает большую степень свободы при необходимости формирования добавочных портов и более значительное сгибание коленного сустава, чем использование ногодержателя
д) Ошибки укладки пациента:
• При использовании ногодержателя не следует перетягивать его, поскольку в таком случае он может работать как турникет. Этот момент может быть особенно важен при длительных операциях!
• Слишком низкое расположение артроскопического ногодержателя, турникета или операционного белья может помешать формированию добавочных задних портов
е) Оснащение:
• В качестве упора для стопы можно воспользоваться мешком с песком весом 2,5-5 кг, гелевой подушкой или валиком
• Мягкий боковой упор
• Подушки из пенистого материала, гелевые подушки, мягкие подушки с хлопчатобумажным наполнителем
• Турникет
• Валик под тазобедренный сустав
ж) Спорные вопросы:
• Использование турникета в ряде случаев позволяет оптимизировать артроскопическую визуализацию коленного сустава, однако большой необходимости в его использовании в большинстве случаев нет. Кроме того, турникет может работать как венозный жгут, что нежелательно, и его применение может быть связано с увеличением частоты болевого синдрома в области бедра в послеоперационном периоде
— Также рекомендуем «Доступ и техника артроскопии коленного сустава»
Редактор: Искандер Милевски. Дата публикации: 13.3.2020
Источник
10 ,
Травматолог-ортопед > Статьи > 10 вещей, которые надо знать про артроскопию
Для корректного назначения лечения, врачу необходимо проанализировать состояние коленного сустава. Для этого проводится артроскопия. Под медицинским термином понимают высокоинформативную визуальную методику, позволяющую качественно обследовать и лечить сустав закрытым способом. Для этого используются пункционные порталы, что намного облегчает тяжесть операционной травмы.
Ключевым преимуществом для пациента врачи считают минимизацию болезненных ощущений и сокращение периода реабилитации. Впервые операцию стали применять в начале XX века. По сей день она является незаменимой. В чем ее суть и выгодные преимущества?
Особенности и преимущества
Артроскопия представляет собой специализированный прием, при котором используется инновационная оптоволоконная аппаратура. Благодаря этому устройству процедура получила свое название. Во время ее проведения изучается костная и хрящевая ткань, мениск, сухожилия, состояние мышц и связок. Кроме того, исследуется синовиальная жидкость и соединительнотканные элементы.
Как происходит процедура?
Вначале в полость сустава вводится специальная трубка. Она синхронизирована с ультрасильными линзами. Подключается мощный источник света. Далее происходит непосредственное исследование с визуализацией картинки на дисплее. Картинка выводится на монитор в увеличенном размере, так что можно распознать патологию и правильно выбрать лечение.
По мнению ученых, артроскопия — прогрессивная методика в плане диагностики. Пока что ей нет альтернативы в плане информационности. Аппарат четко визуализирует состояние сустава до мельчайших подробностей. Причем их можно не заметить, делая КТ и МРТ.
Положительным является и тот факт, что процедура применяется не только с диагностической целью. Ею хорошо пользоваться при лечении и восстановления суставов. Обнаружив нарушение, врач способен сразу воздействовать на пораженные участки, используя оперативные манипуляции. Однако, как и в любой операции, есть показания и противопоказания.
Кому нельзя делать артроскопию?
Специалисты отмечают следующие категории людей с противопоказаниями.
- Не делают операцию гипертоникам.
- Препятствием является сахарный диабет в стадии декомпенсации и нарушенный баланс свертываемости крови.
- Нарушения легких и сердечной системы.
- Не назначают методику людям с локальными кожными воспалительными признаками.
Артроскопия производится с осторожностью, поскольку последствия могут носить непредсказуемый характер при аллергии на анестетик.
Кому врач назначает артроскопию?
- В случае, когда не ясна причина патологических симптомов и другие методы не помогают их установить.
- Клиентам клиник с разрывами связок и поврежденными сухожилиями тоже назначается артроскопия.
- Вывих чашечки или наличие свободных тел в суставной полости.
К тому же помогает это манипуляция при внутрисуставных переломах, артрите и артрозе. Серьезными причинами для проведения операции являются травма мениска, воспалительный процесс в синовиальной оболочке и некроз суставной головки.
Подготовка пациента к операции
Подготовительный этап является самым важным на пути к успеху. Он заключается в сборе анализов, необходимости проведения тщательного обследования пациента с использованием инструментального и лабораторного тестирования. Врач должен убедиться в безопасности операции, взвесить «за» и «против». Без этого проведение ее невозможно. Что еще важно?
Требования к пациенту
- Пациент должен пройти узких специалистов, включая кардиолога, эндокринолога, посетить аллерголога и пульмонолога.
- Может понадобится предварительная диагностика на аллергическую реакцию на наркоз.
- Необходимо пройти ЭКГ-обследование, у пациента должна быть флюорография.
- Традиционные анализы мочи и крови.
Медицинские работники рекомендует не принимать пациентам пищу за 12 часов до начала операции. За несколько недель до процедуры необходимо прекращение приема антикоагулянтных лекарств. В этот список входит гепарин, аспирин. О вредных привычках на время стоит забыть. Рекомендуется за две недели до манипуляции прекратить курить, употреблять алкоголь даже в минимальных дозах.
Интересный факт! В США артроскопию коленного сустава выполняют до 700 тысяч в год, в Англии проводится до 150 000 операций.
Кроме коленного, артроскопия делается на локтевой, плечевой, тазобедренный сустав. Проводится эта манипуляция на височно-нижнечелюстном суставе, также обследуется голеностоп, запястье. Что полезно знать о диагностической операции?
Тонкости диагностической артроскопии
Этот вид манипуляции представляет собой вмешательство с помощью инструментов в суставную полость с целью уточнения патологии. Это инвазивная процедура нарушает целостность суставной капсулы, поскольку вводится инструмент. Избежать этого невозможно, поскольку рентген/ томография некоторые патологии не показывают. В ходе диагностической тактики доктор может воспользоваться прицельной биопсией, выбрав наиболее подозрительный участок капсулы. Процедура назначается в более сложных и сомнительных ситуациях. Диагностическая артроскопия проводится перед сложными хирургическими операциями на сустав. Причем работает она даже в случае повреждения сустава с кровоизлиянием в полость под анестезией.
Немного о наркозе
Больных, обратившихся в клинику, интересует вопрос об анестезии. В этом случае могут применяться три вида техники.
- Операция проводится под местной анестезией с участием лидокаина, новокаина и других обезболивающих препаратов в кожу. Эти средства обеспечивают обезболивающий эффект, хотя они до конца не устранят неприятных ощущений, но их можно вытерпеть.
- Применяется регионарная анестезия, предполагающая использование обезболивания в спинномозговую жидкость. Человек остается в сознании, без дискомфорта от прикосновения к коже и болевых ощущений. Исследуется голеностоп, бедро, колено.
- Общий наркоз также применим в случае неизбежности операции. Человек находится в бессознательном положении, эта методика используется при необходимости проведения длительной операции.
Почему артроскопия лучше артротомии?
Ключевая причина для использования этого прогрессивного метода -минимальность повреждения тканей. Кроме меньшей травматичности при манипуляции, врачи отмечают следующие достоинства перед артротомией.
- Провести манипуляцию можно в условиях поликлинического отделения.
- На восстановление уходит немного времени.
- Низок риск послеоперационного осложнения.
- Операционные рубцы малозаметные.
- Вмешательство выполняется с высокой точностью благодаря хорошему обзору благодаря работе микровидеокамеры.
Что происходит после операции?
Принимать обезболивающие лекарства разрешается лишь в первые двое суток после проведения вмешательства. Далее следует отказаться от них даже при сильной боли. Врач может выписать лекарства из группы кетоналов.
Уменьшить отек рекомендуется пузырем со льдом, приложенным к месту операции. Первые 24 часа пузырь со льдом прикладывается каждые 30 минут. Лед можно приложить сразу после операции. На вторые сутки лед нужен после некоторых упражнений от 3 до 5 раз в сутки.
Источник