Можно ли есть говяжью печень при почечной недостаточности
Содержание статьи
Диета при разных стадиях почечной недостаточности
Предисловие
Почечная недостаточность характеризуется нарушением нормальной работы почек, что приводит к расстройству электролитного, водного, азотистого и других видов обмена. Заболевание может протекать в острой и хронической форме.
Здоровые почки предотвращают обезвоживание, выбрасывают отходы (в основном мочевину, оставшуюся после разрушения изношенных клеток) и поддерживают кислотно-основной баланс организма.
Азотистое соединение, называемое мочевиной, образуется при разрушении клеток организма и расщеплении белков пищи, используемых в энергетических целях. Концентрированная мочевина токсична, и если ее количество в крови становится избыточным, возникает уремическая или почечная недостаточность.
Острая почечная недостаточность развивается на фоне острых инфекций, интоксикаций, травм, сильных ожогов, нефрита и прочих серьезных проблем. При ОПН нарушаются все основные функции почек. Больные отказываются от еды из-за резкого снижения аппетита, тошноты и рвоты. Стоит помнить, что голод не приносит облегчения: в этом случае ускоряется распад белка, а также нарушается азотистый и минеральный обмен.
Хроническая почечная недостаточность характеризуется постепенным ухудшением функций почек. При данной форме заболевания в организме накапливаются азотистые шлаки, что ведет к нарушению водно-солевого обмена.
Хроническая почечная недостаточность (ХПН) – это синдром необратимого нарушения функции почек, которое наблюдается в течение 3 и более месяцев. Возникает в результате прогрессирующей гибели нефронов, как следствие хронического заболевания почек. Характеризуется нарушением выделительной функции почек, формированию уремии, связанного с накоплением в организме и токсическим действием продуктов азотистого обмена (мочевина, креатинин, мочевая кислота).
1. Хронический гломерулонефрит (поражение клубочкового аппарата почек).
– сахарным диабетом 1 и 2 типа;
– артериальной гипертензией;
– системными заболеваниями соединительной ткани;
– вирусным гепатитом «В» и/или «С»;
– системными васкулитами;
– подагрой;
– малярией.
3. Хронический пиелонефрит.
4. Мочекаменная болезнь, обструкция мочевыводящих путей.
5. Аномалии развития мочевыделительной системы.
6. Поликистоз почек.
7. Действие токсических веществ и лекарств.
Начальная хроническая почечная недостаточность малосимптомна и может быть выявлена только при лабораторном исследовании. Только при потере 80–90 % нефронов появляются признаки хронической почечной недостаточности. Ранними клиническими признаками могут быть слабость, утомляемость. Появляется никтурия (учащенное ночное мочеиспускание), полиурия (выделение 2–4 литра мочи в сутки), с возможным обезвоживанием.
Пациенты жалуются на сухость и горечь во рту, отсутствие аппетита, боли и тяжесть в подложечной области, жидкий стул. Беспокоят одышка, боли в области сердца, повышается артериальное давление. Нарушается свертываемость крови, в результате чего появляются носовые и желудочно-кишечные кровотечения, кожные кровоизлияния.
В поздних стадиях возникают приступы сердечной астмы и отека легких, нарушения сознания, вплоть до коматозного состояния. Больные склонны к инфекциям (простудным заболеваниям, пневмониям), которые в свою очередь ускоряют развитие почечной недостаточности. Причиной почечной недостаточности может быть прогрессирующее поражение печени, такое сочетание называют гепаторенальный синдром).
При этом происходит развитие почечной недостаточности в отсутствие клинических, лабораторных или анатомических признаков каких-либо иных причин дисфункции почек. Такая почечная недостаточность обычно сопровождается олигурией, наличием обычного осадка мочи и низкой концентрацией натрия в моче. Болезнь развивается при запущенном циррозе печени, осложненном желтухой, асцитом и печеночной энцефалопатией.
Имеют значение в прогрессировании хронической почечной недостаточности: пищевые интоксикации, хирургические вмешательства, травмы, беременность.
В настоящее время вместо термина ХПН, считающегося устаревшим и характеризующим лишь факт необратимого нарушения функции почек, применяется термин ХБП (хроническая болезнь почек) с обязательным указанием стадии.
Стадии заболевания
ХБП (хроническая болезнь почек) I: поражение почек с нормальной или повышенной СКФ (скоростью клубочковой фильтрации) (90 мл/мин/1,73 м2). Хронической почечной недостаточности нет.
ХБП ІІ: поражение почек с умеренным снижением СКФ (60–89 мл/мин/1,73 м2). Начальная стадия ХПН.
ХБП ІІІ: поражение почек со средней степенью снижения СКФ (30–59 мл/мин/1,73 м2). ХПН компенсированная.
ХБП ІV: поражение почек со значительной степенью снижения СКФ (15–29 мл/мин/1,73 м2). ХПН декомпенсированная (не компенсируется).
ХБП V: поражение почек с терминальной ХПН ({amp}lt; 15 мл/мин/1,73 м2).
Профилактические мероприятия включают своевременное выявление, лечение и наблюдение заболеваний, приводящих к развитию почечной недостаточности. Чаще всего почечная недостаточность встречается при сахарном диабете (1 и 2 тип), гломерулонефрите и артериальной гипертензия. Все пациенты с почечной недостаточностью наблюдаются у врача – нефролога.
Больной должен придерживаться двух простых правил: избегать физических нагрузок и соблюдать диету.
Диета при почечной недостаточности играет очень важную роль. Она определяется стадией, хроническим заболеванием, фазой (обострение, ремиссия). Лечащий врач и пациент составляют дневник питания с указанием количественного и качественного состава пищи.
Малобелковая диета с ограничением употребления животных белков, фосфора, натрия способствует торможению прогрессирования почечной недостаточности, снижает возможность возникновения осложнений. Употребление белка должно быть строго дозировано. Предпочтение отдается белкам растительного происхождения, в которых содержание фосфора меньше. Рекомендованы соевые белки.
При І стадии количество употребляемого белка должно составлять 0,9–1,0 г на кг массы тела в сутки, калия до 3,5 г в сутки, фосфора – до 1,0 г в сутки.
Во ІІ стадии уменьшено количество белка до 0,7 г на кг массы в сутки, калия до 2,7 г в сутки, фосфора до 0,7 г в сутки.
На ІІІ, ІV и V стадиях количество белка снижено до 0,6 г на кг массы тела в сутки, калия до 1,6 г в сутки, фосфора до 0,4 г в сутки.
Принципы диеты при почечной недостаточности
Диету при почечной недостаточности соблюдать непросто – много ограничений, много факторов, которые надо учитывать. Но это один из наиболее действенных способов затормозить прогрессирование болезни и предотвратить осложнения.
– Ограничение потребление белков. Это зависит от степени почечной недостаточности, поэтому варьируется от 20–70 г за сутки.
– Энергетическая ценность продуктов питания достигается за счет повышения потребления жиров, углеводов.
– Использование в пище необходимого количества фруктов, овощей, но с учетом содержания в них белков, витаминов, пищевой соли.
– Проведение необходимой, безвредной кулинарной обработки продуктов.
– Регулирование употребления соли и жидкости, в зависимости от тяжести заболевания, наличия отеков, повышенного или пониженного артериального давления.
Потребление калорий должно быть постоянно достаточным в течение дня, поэтому важно питаться не менее 5–6 раз в день.
При наличии начальной стадии недостаточности, количество потребляемых белков должно быть ограничено, но немного, например, до 70 г, или 1 г белка на 1 кг массы тела. В этот период рекомендуется использовать в пище преимущественно растительные и молочные белки.
Продукты обмена таких белков намного легче удаляются из организма. Ещё одной очень важной причиной является то, что растительные белки очень богаты щелочными составными, которые сдерживают развитие ацидоза.
Чтобы обеспечить необходимую энергетическую ценность диеты, нужно использовать в питании разнообразные жиры, углеводы, особенно углеводы овощей, фруктов. Но и про рыбу, яйца, мясо забывать не нужно. Следует оговорить с лечащим врачом их количество в рационе. Продукты лучше отваривать, тушить, запекать.
Использование соли: в нетяжелых случаях соль ограничивают незначительно. Сами блюда готовятся без соли, но больной подсаливает пищу сам. Обычно рекомендуют употреблять её в день не более 3 г, а при наличии полиурии (повышенное количество мочи) рекомендуется увеличить её употребление до 5 г на 1 л мочи.
Также нужно следить за употреблением жидкости. Особенно питье не ограничивают, однако общее количество жидкости не должно превышать количество мочи, которая выделялась за предыдущие сутки (суточный диурез), более чем на 500 мл. Если нет отеков, можно выпивать рекомендуемое количество, учитывая жидкость в первых блюдах и в свежих овощах, фруктах.
Очень полезно пить разведенные чистой водой овощные, фруктовые соки (если нет противопоказаний), а также употреблять гидрокарбонатные минеральные воды, например, боржоми, луганскую № 1.
Разгрузочные дни
Один раз за неделю диетологи рекомендуют разгрузочный день. В это время нужно питаться каким-то одним низкокалорийным продуктом. При почечной недостаточности хорошо проводить тыквенный, арбузный, картофельный, яблочный день.
Фруктовый или ягодный день заключается в том, что больному дают 5 раз в день по 300 г зрелых сырых фруктов или ягод: яблоки, груши, виноград, клубнику. В соответствующий сезон особенно рекомендуется «арбузный день». Можно к фруктам и ягодам добавлять сахар.
Овощной день состоит из 1,5 кг различных овощей. Из них готовят салаты и дают через каждые 3 часа по 300 г. К салатам добавляют немного сметаны, или растительного масла. Салаты не солят.
Из овощных дней особо полезен для почек огуречный разгрузочный день. 5 раз в день нужно съедать по 300–400 г свежих огурцов. К огурцам можно добавить 100–200 г сметаны.
При недугах почек рекомендуют и соковый день. 4 раза в день пьют по 150–200 мл овощного или фруктового несладкого сока, разбавленного водой и отваром шиповника. Всего на день – 600 мл сока, 200 мл воды, 600 мл отвара шиповника. Перед проведением сокового дня обязательно нужно посоветоваться с врачом: при некоторых состояниях он противопоказан.
Во время овсяного разгрузочного дня организм насыщается витаминами группы В, а кишечник и почки очищаются. За сутки нужно съесть 700–750 г овсяной каши на воде из 200 г овсяной крупы. Суточную порцию делят на 5 частей. В овсяный день нужно также выпить 1–2 стакана отвара шиповника.
Подсчет суточного количества белка в диете является обязательным.
Источник
Диета при почечной недостаточности у мужчин: рацион, меню на неделю с рецептами — Семейная клиника ОПОРА г. Екатеринбург
Питание людей с почечной недостаточностью должно соответствовать степени нарушения обмена веществ и выделительной функции. При остром состоянии иногда предпочтительнее парентеральное введение питательных веществ и растворов в условиях стационара. Рацион при хронической недостаточности функции почек должен быть с ограничением соли, оптимальным содержанием белка (при некоторых состояниях необходимо его снижение, а при других повышение потребления) и подходящей водной нагрузкой. Также необходимо с помощью лечебного питания корректировать дисбаланс веществ, которые появляются при нарушении функции нефронов. Для этого применяют лечебный стол № 7 и его разновидности.
1 Принципы диетотерапии почечной недостаточности
Почечная недостаточность (ПН) – нарушение выделительной функции почек, которое ведет к дезорганизации обмена веществ и водно-электролитным нарушениям в организме. Различают 2 вида почечной недостаточности (ПН):
- 1. Острая (ОПН) – внезапно возникшее обратимое состояние, появившееся вследствие нарушения почечного кровотока, острой патологии почек или внепочечных нарушений оттока мочи.
- 2. Хроническая (ХПН) – постепенная необратимая гибель функциональных почечных единиц – нефронов. Причины развития ХПН могут быть связаны как с самой хронической патологией почек, так и с болезнями других органов и систем (артериальная гипертензия, сахарный диабет, амилоидоз, ревматические заболевания и др.).
Рационализация питания больных почечной недостаточностью способна уменьшить выраженность патологических процессов и приблизить баланс питательных веществ к необходимому уровню. Поэтому лечить заболевания почек следует с соблюдением диеты.
Основные направления диеты при ПН у мужчин и женщин не различаются. Исходя из возникающих нарушений обмена веществ, они базируются на следующих принципах:
- максимально бережное использование функциональных ресурсов почек за счет ограничения потребления соли и повреждающих нефроны азотистых и безазотистых экстрактивных веществ;
- коррекция электролитных нарушений путем рационализации питьевого режима в соответствии с диурезом и поступления микроэлементов;
- уменьшение накопления в организме продуктов белкового обмена (мочевины, креатинина и др.) благодаря снижению потребления белка (при этом не допуская белкового голодания и усиления катаболизма);
- нормализация функции других органов и систем, уменьшение внепочечных проявлений: снижение артериального давления, схождение отеков, устранение ацидоза, анемии, нарушений свертывания крови и др.;
- обеспечение необходимой энергетической потребности организма преимущественно за счет полиненасыщенных жиров и углеводов (до 35 ккал/кг/сут);
- обогащение продуктов витаминами и незаменимыми аминокислотами.
Диета при заболевании почек у мужчин: меню и рецепты
1.1 Варианты лечебных диет
Для каждого заболевания почек и его периода рекомендуется определенная диета — стол №7 и его варианты. Они различаются по содержанию белка, соли и энергетической ценности.
Лечебный стол № 7 — малосолевая диета с содержанием белка, близким к значениям питания у здоровых людей:
| Характеристика диеты | Пояснение |
| Показания |
|
| Соотношение нутриентов (грамм) | Б/Ж/У – 70/90/360 |
| Питательная ценность (ккал) | 2700 (значение может быть изменено с учетом индивидуальных энергетических затратах пациентов) |
| Питьевой режим (литр) | До 2 л жидкости в сутки |
| Употребление поваренной соли | 1,5 — 2 г |
| Особенности | Стандартная малосолевая диета с некоторым лимитированием белка, назначаемая пациентам без признаков ПН на амбулаторном лечении |
К малобелковым диетам с резким ограничением соли и сниженной водной нагрузкой и энергетической ценностью, соответствующей затратам пациента при клинически значимом нарушении функции почек относят диеты 7 «а» и 7 «б»:
| Характеристика диеты | Пояснение к столу №7 «а» | Пояснение к столу 7 «б« |
| Показания |
| Гломерулонефрит острый и хронический (после диеты 7 «а») |
| Соотношение нутриентов (грамм) | Б/Ж/У — 20/80/350 | Б/Ж/У — 40/80/450 |
| Питательная ценность (ккал) | 2200 | 2700 |
| Питьевой режим (литр) | Рассчитывается по формуле: объем мочи за предыдущий день + 300-500 мл | Рассчитывается по формуле: объем мочи за предыдущий день + 300-500 мл |
| Употребление поваренной соли | 1,5 — 2 г | 2 — 3 г |
| Особенности | Рацион с резким снижением белковой пищи и соли, низкой водной нагрузкой. Назначается при ПН с выраженными симптомами | Питание с умеренным ограничением белка и соли, низкой водной нагрузкой. Назначается после диеты 7 «а» |
В особых случаях применяют высококалорийные рационы с увеличенным уровнем протеинов — 7 «в» и 7 «г»:
| Характеристика диеты | Пояснение к столу 7 «в» | Пояснение к столу 7 «г» |
| Показания | Нефротический синдром | ХПН |
| Соотношение нутриентов (грамм) | Б/Ж/У — 120/75/450 | Б/Ж/У — 60/110/450 |
| Питательная ценность (ккал) | 2900 | 2500-3000 |
| Питьевой режим (литр) | 0,7-0,8 | 0,8 |
| Употребление поваренной соли | 2-3 г | 2-3 г |
| Особенности | Диета с умеренным сдерживанием потребления соли и низкой водной нагрузкой, с увеличением содержания белка из-за его потерей с мочой | Рацион с увеличенным количеством белка в связи с катаболическим типом обмена веществ и его потерей при диализе, низкой водной нагрузкой и ограничением натрия, калия и фосфора |
При острой недостаточности функции нефронов питание определяет только врач.
В начальной стадии ХПН, когда нет клинических симптомов и значимых изменений показателей крови, придерживаются диеты № 7 с разгрузочными днями. На додиализном этапе ПН при выраженных клинических проявлениях применяют диеты 7 «а» и 7 «б». Для пациентов на диализе рекомендован стол 7 «г».
В настоящее время принято составлять рацион на основе имеющихся диет, но учитывая индивидуальные особенности пациента (степень поражения почек и потери фильтрационной функции, сопутствующие заболевания, нарушения метаболизма, энергетические потребности, уровень креатинина и др.).
Стол № 7: описание диеты, варианты, меню при заболеваниях почек с рецептами
2 Рекомендуемые и запрещенные продукты
Перечень продуктов стола № 7, которые рекомендуется и запрещается употреблять при повышенном креатинине:
| Группа продуктов | Можно | Нельзя |
| Хлеб и другая выпечка | Белый пшеничный отрубной хлеб, выпеченный без соли, безбелковый; дрожжевые бессолевые лепешки, блины, оладьи и т. д. | Магазинный хлеб, содержащие соль и соду изделия |
| Супы и бульоны | Вегетарианские с крупами | Наваристые мясные, рыбные и грибные бульоны |
| Блюда из мяса и рыбы | Мясо и рыба нежирных сортов (обжаривание возможно после предварительной варки) | Жирные сорта мяса и рыбы, тушенка, копчености, сосиски, колбасы, соленая и вяленая рыба, консервы, полуфабрикаты, икра |
| Яйца | Не более 1-2 яиц в день (омлет, вареное яйцо), в составе салатов, соусов и других блюд | Более 2 в день, жареные |
| Молоко и молочные продукты | В умеренном количестве цельное молоко, кефир, айран, простокваша, сливки, сметана, творог нежирный | Соленые и пряные сыры |
| Овощи и зелень | Картошка, капуста, огурец, свекла, морковь, салат, помидор, петрушка, укроп, отварные и в натуральном виде (при гиперкалиемии снижение потребления) | Лук, чеснок, редька, редис, щавель, маринованные овощи, квашеная капуста, грибы , горчица, хрен, перец |
| Фрукты | Все виды (при гиперкалиемии ограничить сухофрукты) | — |
| Десерты | Сахар, мед, фруктовое и ягодное пюре, джем, варенье, желе, мусс, кисель | Изделия на тугоплавких жирах и маргарине, шоколад |
| Крупы, макаронные изделия | Рис, кукуруза, перловка, гречка | Макароны с добавлением соли |
| Закуски и приправы | Сыр несоленый, заливная рыба, овощные салаты без соли, соусы молочные, томатные, безбелковые | Соленья, консервы, соусы на мясных, рыбных, грибных отварах |
| Напитки | Некрепкий чай (можно с молоком), отвар шиповника и черной смородины (разбавленный 1:1), фруктовые, овощные и ягодные соки | Алкоголь, крепкий кофе, горячий шоколад, какао, минеральные воды с высоким содержанием натрия |
На сегодняшний день разработаны специальные продукты для пациентов с недостаточностью функции почек. Например, изготовленные из крахмала злаковых культур безбелковый хлеб и другие кондитерские и макаронные изделия, желе, крупа саго и т. д.
Диета при оксалатных камнях в почках у мужчин
3 Питание при ОПН
Для пациентов с остро развившейся ПН рацион составляется в зависимости от состояния и периода заболевания:
- 1. В начальной стадии, если пациент находится в бессознательном состоянии в ОРИТ или другом отделении стационара, обеспечивается парентеральное питание.
- 2. В олигоурической стадии при стабилизации состояния следует ограничить потребление жидкости до 400 мл + потери с рвотой и диареей (если имеется), соли до 1-1,5 г, белка до 20 — 25 г и калия. Используют диету № 7 «а», подстраивая ее под индивидуальные особенности заболевания. Применяют разгрузочные диеты (кисельные, яблочные, сахарные и др).
- 3. В полиурической стадии, в связи с возросшим диурезом, необходимо увеличить потребление жидкости до 1500 л, белок ограничивают до нормализации остаточного азота крови. Калий можно не ограничивать. От соли следует воздержаться.
- 4. В восстановительный период необходимо придерживаться диеты № 7 «б» или № 7 на протяжении 6 — 12 месяцев.
4 Питание при ХПН
Доказано, что соблюдение особой диеты при ХПН приводит к замедлению прогрессирования склероза сосудистых клубочков нефрона. Питание пациентов на додиализном этапе значительно отличается от рациона больных, получающих диализ. Основные принципы диеты:
- 1. Ограничение потребления белка до 0,6-1,0 г/кг в сутки в зависимости от стадии ХПН и скорости клубочковой фильтрации (СКФ). Обязательным условием является выбор белковых продуктов высокой биологической ценности, содержащих незаменимые аминокислоты).
- 2. Ограничение потребления ионов натрия при повышенном давлении, калия (при уменьшении диуреза) и фосфора.
- 3. Уменьшение водной нагрузки в соответствии с диурезом (учитываются вода, соки, чай, супы и другие жидкости).
- 4. Обеспечение достаточной энергоемкости питания жирами и углеводами.
При начальных стадиях придерживаются диеты № 7. Основой для питания пациентов, не применяющих терапию гемодиализом, служат малобелковые диеты — 7 «а» и 7 «б». Стол 7 «а» рекомендуют на 1-2 недели в период выраженной уремии, затем переходят на лечебный рацион 7 «б».
Особенно важно назначение малобелковых диет на 3-й стадии ХПН. Если человек имеет сопутствующий сахарный диабет, то лечебное питание показано в любой стадии с момента появления микроальбуминурии.
Малобелковые диеты противопоказаны в следующих случаях:
- Нутритивная недостаточность. Возникает у больных с катаболическим типом обмена веществ, когда превалирует распад белка (в этом состоянии у пациентов наблюдается кахексия — выраженное истощение организма), при потере большого количества белка с мочой или при диализе.
- Тяжелые сопутствующие заболевания: сепсис, онкология, сердечно-сосудистая недостаточность высокого класса по Нью-Йоркской классификации, осложнения сахарного диабета, психические заболевания, параличи и др.
5 Примерное однодневное меню разных диет
При составлении рациона можно брать за основу существующие таблицы с меню, разработанные для питания пациентов. Пример рациона малосолевой диеты № 7:
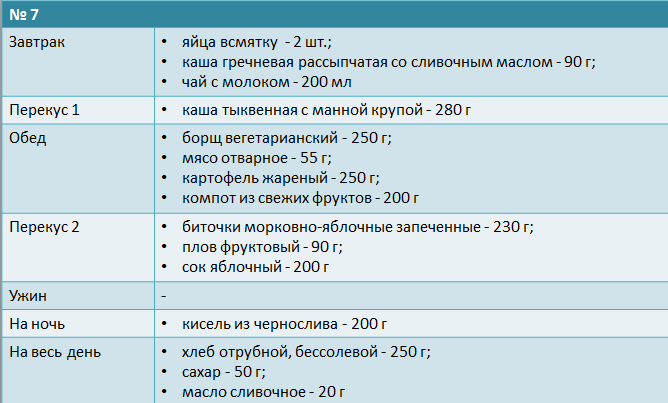
Меню диеты 7 «а» при выраженной почечной недостаточности:
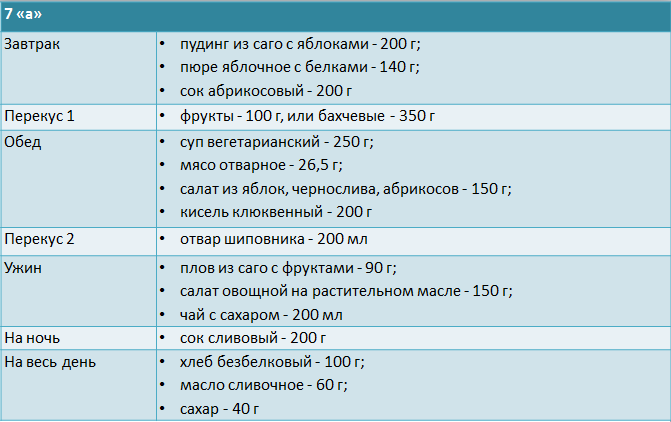
После диеты 7 «а» в рацион необходимо добавить больше белковых продуктов:
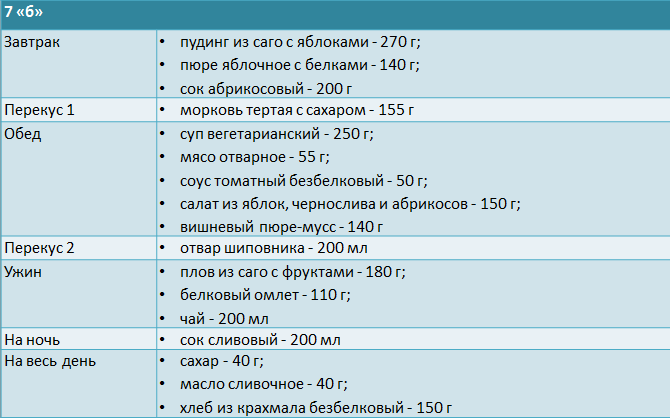
При нефротическом синдроме питание можно построить следующим образом:
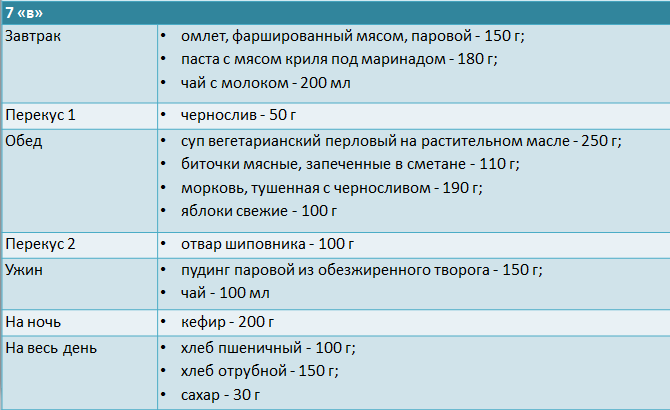
Рацион больных, находящихся на гемодиализе:
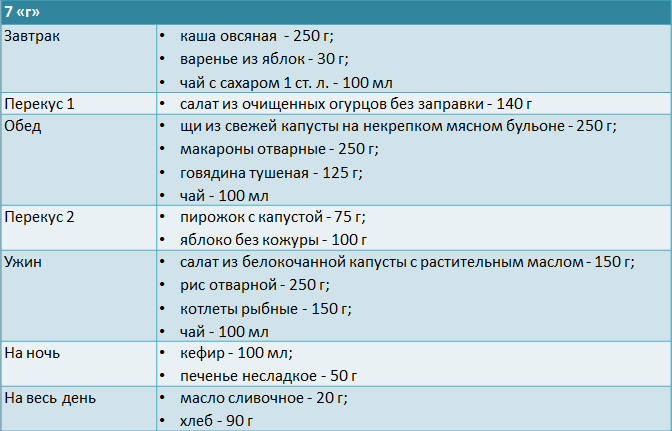
6 Меню на неделю
Меню на неделю самой назначаемой при почечной недостаточности диеты № 7 «б»:
| День недели | Завтрак | Перекус № 1 | Обед | Перекус № 2 | Ужин |
| 1 |
| Мякоть арбуза или дыни |
| Отвар шиповника |
|
| 2 |
| Мякоть арбуза |
| Сок абрикосовый |
|
| 3 |
| Морковь сырая тертая с сахаром |
| Отвар шиповника |
|
| 4 |
| Яблоко |
| Сок сливовый |
|
| 5 |
| Дыня |
| Отвар шиповника |
|
| 6 |
| Арбуз |
| Желе |
|
| 7 |
| Арбуз, дыня |
| Отвар шиповника |
|
На ночь разрешается пить соки: сливовый, вишневый, яблочный абрикосовый, смородиновый.
7 Рецепты блюд
Самые популярные рецепты блюд, которые можно кушать при почечной недостаточности:
| Название | Ингредиенты | Способ приготовления |
Щи вегетарианские из свежей капусты  |
|
|
Суфле морковное паровое  |
|
|
Плов из саго с сухофруктами |
|
|
Зразы картофельные, фаршированные саго и луком  |
|
|
Мясо отварное под овощным маринадом | Мясо нежирное — 300 г. Для соуса:
|
|
Источник