Можно ли делать прививку акдс при повышенных лимфоцитах
Содержание статьи
Низкие сегм. нейтр. и высокие лимфоциты.Можно ли ставить прививку?
1390 просмотров
12 апреля 2018
Добрый день.
Ребенку 2 года и 4 месяца.
Хотела бы узнать у Вас,возможно ли с такими анализами ставить прививки?!
У нас с рождения мед. отвод был из-за врожденной пневмонии,поэтому нет ни одной прививки и БЦЖ.
В прошлом году была железодефицитная анемия с гемоглобином 75.
Сейчас гемоглобин в норме
Анализ от 26.03.18
(WBC) 6.71 10*9/л
(RBC) 4.96 10*12/л
(Hb) 120.00 г/л
(Ht) 34.60 %
(MCV) 69.80 фл
(MCH) 24.20 пг
(MCHC) 347.00 г/л
(RDW CV) 15.0 %
Тромбоциты (PLT) 278.00 10*9/л
Палочкоядерные нейтрофилы 1.00 %
Сегментоядерные нейтрофилы 25.00 %
Эозинофилы 3.00 %
Базофилы 0.00 %
Лимфоциты 63.00%
Моноциты 8.00 %
Скорость оседания эритроцитов (СОЭ) 2.00 мм/час
Абсолютное содержание нейтрофилов 1.74 10*9/л
Абсолютное содержание эозинофилов 0.20 10*9/л
Абсолютное содержание базофилов 0.00 10*9/л
Абсолютное содержание лимфоцитов 4.23 10*9/л
Нейтр. всегда во всех анализах были понижены,а лимф. повышены.
Насколько эти отклонения от нормы критичны?
И возможно ли ставить с такими отклонениями прививки?
На сервисе СпросиВрача Вы можете задать вопрос гематологу по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно. Задайте свой вопрос и получите ответ сразу же!
Врач УЗД, Терапевт
Здравствуйте. Наличие повышение лимфоцитов говорит о наличие какой-либо вирус инфекции вероятно герпес вирус, оно может быть в хронич форме. В целом анализ у вас неплохой. Кровь спокойная. Соэ в норме и ле. Поэтому прививку можете ставить, но перед этим необходим осмотра педиатра. И если вы например болели до этого то после болезни должно пройти минимум 2 недели. Аикакую прививку делать хотите?
Акушер, Гинеколог
Здравствуйте, Катерина! Анализ в пределах нормы. У детей допустимо повышенное количество лимфоцитов. Прививку с таким анализом крови можно ставить без опасений. Здоровья малышу!
Невролог, Терапевт
Добрый день! Противопоказаний для вакцинации нет.
Терапевт
Здравствуйте, Катерина. Небольшие отклонения в пределах допустимого, прививку ставить можно.
Детский невролог, Невролог
Добрый день. С такими результатами прививки не является противопоказанием. Только перед БЦЖ необходимо проба Манту. Не затягивать прививок, ребенку необходимо иммунитет от инфекционных заболеваний.
Акушер, Гинеколог
Здравствуйте, нормальный анализ для, ребёнка вашего возраста. Если ребёнок не сопливая и не простуде, то никаких проблем с прививки нет
Педиатр, Терапевт, Массажист
Добрый день. У вас возрастная норма. У детей такое соотношение лимфацилы- нейтрофилы. У взрослых другое. Делайте прививку.
Гематолог
Здравствуйте. У вас общий анализ крови соответствует возрасту. Со стороны крови, прививки можно делать.
Гинеколог, Акушер
Небольшие отклонения от референтных значений, вакцинация возможна.
Гинеколог, Маммолог, Акушер
Здравствуйте!
Анализы в пределах норамы, если нет никаких жалоб и горло чистое то можете спокойно делать прививку!
Здоровья вам и вашему малышу!
Оцените, насколько были полезны ответы врачей
Проголосовало 2 человека,
средняя оценка 5
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ — получите свою онлайн консультацию врача.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально — задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
Прививка АКДС: в каком возрасте и какая лучше?

Гришина Александра Николаевна,
Врач-терапевт
Дата публикации: 26.08.2020
От чего прививка АКДС
АКДС — прививка, которая защищает сразу от трех опасных инфекционных заболеваний. Она считается основной для детей грудного возраста, однако переносится не очень легко. Родители могут сами выбирать какую вакцину колоть — российского или зарубежного производства, но в чем между ними разница и какая лучше, наверняка не знают.
АКДС расшифровывается как адсорбированная коклюшно-дифтерийно-столбнячная вакцина. Из расшифровки становится понятно, от чего она защищает.
Вакцина способствует формированию иммунитета от трех инфекционных болезней, которые встречаются как у взрослых, так и у детей — от столбняка, коклюша и дифтерии.
Почему так важно колоть АКДС? Болезни, от которых защищает прививка, приводят к тяжелым последствиям, высока вероятность летального исхода. Например, до введения обязательной вакцинации смертность от столбняка составляла 90%, от дифтерии — 25%. Хоть от коклюша дети умирают редко, однако болезнь имеет тяжелое течение, нередко приводит к осложнениям в виде бронхита, пневмонии, плеврита.

В каком возрасте делают прививку
Коклюш и дифтерия по праву считаются детскими заболеваниями, хотя иногда ими болеют и взрослые. Но именно дети младшего возраста тяжелее всего переносят болезнь, поэтому прививка АКДС делается грудничкам. Чем раньше будет завершен курс иммунизации, тем меньший риск заражения.
Ребенку делают 3 прививки АКДС, каждую последующую дозу вводят не ранее, чем через 1,5 месяца. Детям до 4-х лет укол делают в переднюю часть бедра, старше 4-х лет — в дельтовидную мышцу плеча.
Вам может быть интересно: Почему рождение ребенка не всегда в радость?

Необходимо строго придерживаться графика вакцинации, иначе не сформируется стойкий иммунитет.
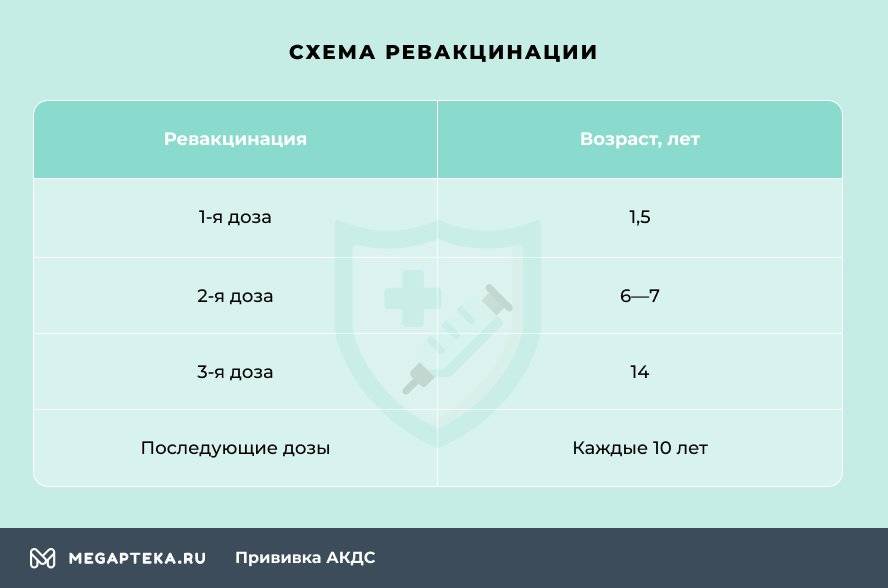
Через год после введения третьей дозы проводится первая ревакцинация, в 6-7 лет — вторая, в 14 лет — третья. Взрослым необходимо проходить ревакцинацию АКДС каждые 10 лет, поскольку введенная вакцина защищает от болезней на 5-7 лет.
Вакцинация проводится АКДС вакциной, ревакцинация для детей в возрасте 4-6 лет — АДС-анатоксином, для детей старше 6 лет — АДС-М-анатоксином.
Препараты для ревакцинации не содержат коклюшного компонента, поэтому легче переносятся.
Какие реакции возможны на АКДС
Вакцинация — это стресс для организма, удар по иммунной системе, поэтому не исключены негативные реакции на АКДС. Чтобы избежать излишних волнений, необходимо знать, какие возможны побочные действия.
Бесклеточные вакцины оказывают более мягкое воздействие, поэтому не вызывают бурных реакций.
Наиболее частым осложнением вакцинации является повышение температуры тела. Чаще речь идет о субфебрилитете, реже температурные показатели достигают 38-39 ˚С. Температура на фоне введения АКДС держится не более трех суток, с легкостью сбивается жаропонижающими.
Легче всего переносится первая прививка, сделанная в 3 месяца. Каждая последующая АКДС переносится тяжелее. Самые выраженные реакции могут быть на третью прививку.
Помимо высокой температуры, возникают такие побочные эффекты:
- ухудшение аппетита
- слабость, сонливость
- болезненность в месте укола, тянущая боль, распространяющаяся на всю ногу
- фебрильные судороги
- образование шишки в месте инъекции (уплотнение исчезает самостоятельно в течение 1-2 месяцев)
- аллергические реакции в виде крапивницы, отека Квинке
Если высокая температура после прививки держится больше двух дней, необходимо обращаться в больницу. При судорогах или развитии тяжелой аллергической реакции необходимо срочно вызывать скорую помощь.
В 1% случаев использования цельноклеточной АКДС возникают осложнения:
- тяжелые аллергические реакции (анафилактический шок, отек Квинке)
- энцефалит, менингит
- синдром острой дыхательной недостаточности
- нарушение сердечного ритма
- снижение или повышение артериального давления
- судороги, парез
Появление поствакцинальных осложнений может быть связано не только с реакцией иммунной системы, но и с наличием противопоказаний к введению вакцины.
Подписывайтесь на Мегасоветы
и читайте полезные статьи о здоровье каждую неделю
Какие вакцины АКДС бывают
Прививаться нужно обязательно, а вот какую вакцину выбрать? Основных три:
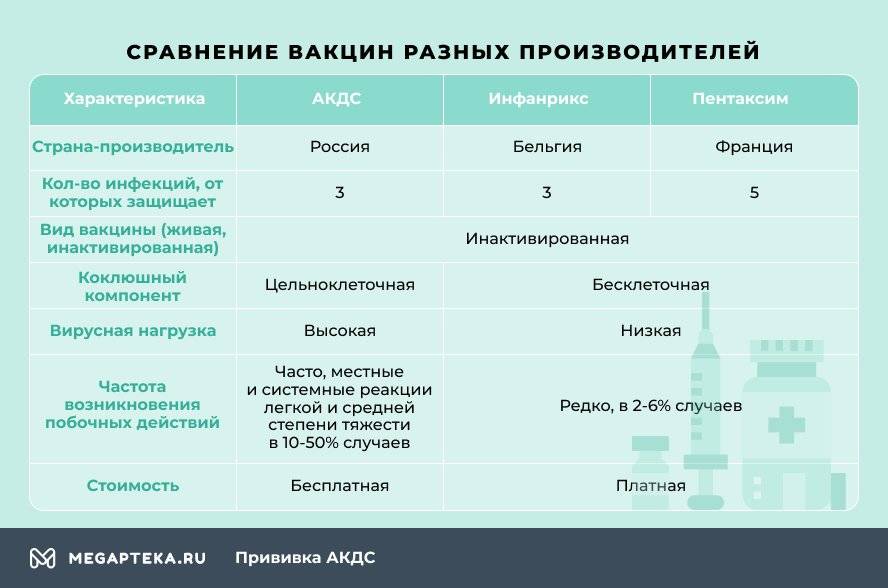
- АКДС. Это вакцина российского производства.
- Пентаксим. Комбинированная вакцина французского производства защищает сразу от пяти инфекционных заболеваний — столбняк, коклюш, дифтерия, полиомиелит и гемофильная инфекция (ХИБ).
- Инфанрикс. Это комбинированная вакцина от коклюша, столбняка и дифтерии бельгийского производства.
Отличаются эти вакцины не только страной-производителем и, конечно же, ценой, но и вирусной нагрузкой. Это и есть основной фактор, влияющий на выбор.
Сравнительный анализ вакцин
Чем Пентаксим отличается от АКДС? В отличие от российской, зарубежные вакцины бесклеточные, они содержат только белок коклюшного микроорганизма. Благодаря этому они легче переносятся детьми, реже вызывают негативные реакции. Даже если взять Пентаксим, который одновременно защищает от 5, а не от 3 инфекционных болезней, то он оказывает более мягкое воздействие на организм, нежели АКДС.
Российская вакцина цельноклеточная, содержит мертвые клетки коклюшного компонента, который становится причиной поствакцинальных осложнений.
Какую вакцину лучше выбрать
При вакцинации зарубежными препаратами снижается вирусная нагрузка. У Инфанрикса она минимальная, всего 7 антигенов, у Пентаксима 26, а у АКДС — 3002.
Подсчет проводился исходя из следующего:
- цельноклеточный коклюшный компонент — 3 тыс. антигенов
- антигены коклюша в бесклеточной вакцине — 1-5 шт.
- полиомиелите — 15 шт.
- ХИБ — 2 шт.
- столбняка — 1 шт.
- дифтерии — 1 шт.
Вместе с антигенной нагрузкой снижается риск поствакцинальных осложнений. Но не уменьшается ли эффективность вакцинации?
С точки зрения формирования иммунитета к инфекционным болезням предпочтение отдают цельноклеточным вакцинам. Их эффективность достигает 100%, они обеспечивают более продолжительную защиту — до 5-7 лет. Однако вводимые антигены вызывают сильную реакцию организма, из-за этого количество противопоказаний и побочных действий больше.
Часто болеющим детям, малышам, в анамнезе которых есть аллергические заболевания, иммунодефицитные состояния, хронические болезни, рекомендуется введение бесклеточных вакцин. Они более безопасные, редко вызывают негативные реакции, формируют защиту на 4-6 лет, а иммуногенность (эффективность) составляет 83-100%.
Единственный недостаток зарубежных вакцин — их нужно покупать самостоятельно. Согласно Национальному календарю прививок бесплатно можно проходить вакцинацию только отечественной АКДС.
Приложение Мегаптека.ру знает, в какой аптеке есть ваше лекарство
Отправить смс со ссылкой на установку?
Что делать после прививки
Если ребенок подвержен аллергическим реакциям, то первые 30 минут необходимо находиться под медицинским наблюдением. Придя домой, лучше принять противоаллергическое средство и дать препарат из группы НПВС, например, Нурофен. Лекарство будет действовать не только как жаропонижающее, но и обезболивающее, поскольку первые сутки может сильно болеть нога. Первые 2-3 дня необходимо регулярно измерять температуру тела. Сбивать ее по необходимости.
При температуре выше 38˚С у грудничка нужно давать жаропонижающее, поскольку есть риск фебрильных судорог.
Что еще необходимо делать после АКДС? Важно придерживаться гипоаллергенного питания, употреблять больше жидкости.
Гулять на улице после АКДС можно, но только в тех местах, где нет людей. На фоне вакцинации снижается иммунитет, поэтому повышается вероятность респираторных заболеваний.
Если в месте инъекции появилась большая шишка, которая самостоятельно не уменьшается в течение 2-3 недель, можно делать компрессы с магнезией. Это ускорит рассасывание.
Чего нельзя делать после прививки АКДС
После вакцинации нельзя делать следующее:
- мочить место укола в первый день
- париться, принимать горячую ванну в первые 2-3 суток (лучше мыться под душем)
- перегреваться или переохлаждаться
- перекармливать ребенка
- вводить в рацион новую пищу
- употреблять продукты-аллергены
- гулять в местах большого скопления людей
Из-за поствакцинальных осложнений АКДС вызывает страх. Однако нужно включить здравый рассудок и понимать, что негативные реакции после введения вакцины можно предотвратить, а вот защититься от смертельно-опасных болезней иным способом нельзя!
Установите бесплатное мобильное приложение Megapteka.ru
Мы отправим на ваш номер sms со ссылкой на установку
Источник
Иммунный ответ на сложный вопрос
Научный руководитель НИИ ревматологии им. В.А. Насоновой, главный внештатный специалист ‒ ревматолог России академик РАН Евгений Насонов и заведующий лабораторией изучения коморбидных инфекций и мониторинга безопасности лекарственной терапии Борис Белов в интервью «МВ» рассказали о сложностях вакцинации от COVID-19 людей с аутоиммунными заболеваниями.
— Каковы особенности иммунного реагирования при COVID-19?
‒ Евгений Насонов (Е.Н.): Сейчас все больше данных, что при тяжелом течении COVID-19 у половины пациентов выявляются аутоантитела, а нарушения в системе иммунитета очень напоминают картину аутоиммунных ревматических заболеваний, например, системной красной волчанки.

Иммунный ответ имеет колоссальное значение в развитии тяжелых осложнений коронавирусной инфекции. Нормальная реакция иммунной системы приводит к быстрому выздоровлению, это наблюдается у подавляющего большинства людей, несмотря на факторы риска тяжелого течения COVID-19.
У части пациентов развивается «гипериммунный ответ». Я бы назвал это «идеальным цитокиновым штормом» ‒ сложением большого числа не очень значительных обстоятельств, которые приводят к тяжелым последствиям. Это характерно для цитокинового шторма при COVID-19, в отличие от такового при противораковой терапии, трансплантации или сепсисе.
Получается: чем сильнее иммунный ответ на коронавирус, тем более неблагоприятный прогноз. Этот феномен характерен для аутоиммунных заболеваний, когда высокий уровень аутоантител коррелирует с тяжелой патологией органов.
— Какие факторы должен учесть врач для принятия решения о вакцинации против COVID-19 пациента с аутоиммунным заболеванием?
‒ Борис Белов (Б.Б.): Общепринятых рекомендаций пока не существует. Мы выступаем за вакцинацию, но до конца не знаем всех проблем, связанных с безопасностью и эффективностью вакцин. Есть моменты, которые необходимо учитывать: само заболевание, его активность, проводимую терапию. Влияние всех этих факторов на поствакцинальный ответ неизвестно и требует изучения.
В ближайшее время мы начнем клинические исследования, возможно, с привлечением других научно-клинических центров. Окончательные рекомендации представим после завершения клинического исследования на базе нашего института.

— При каких ревматических заболеваниях (или вариантах течения) противопоказана вакцинация против COVID-19?
‒ Б.Б.: Таких заболеваний нет. Главное — знать, когда, на какой стадии заболевания и терапии стоит применять вакцину.
В конце 2019 года Европейская антиревматическая лига выпустила рекомендации по вакцинации пациентов с аутоиммунными ревматическими воспалительными заболеваниями. В первую очередь они касаются вакцин против гриппа и пневмококковой инфекции, которые активно рекомендуются всем пациентам в период COVID-19. Единственным абсолютным противопоказанием может быть непереносимость каких-либо компонентов препарата.
При условии хорошего контроля наличие ревматического заболевания и проводимая терапия (с некоторыми оговорками) существенной роли не играют. С другой стороны, неконтролируемая активность заболевания ‒ один из важнейших факторов риска коморбидных инфекций. Принципиально важно сохранять защиту пациента, в то же время проводить активную терапию ревматического заболевания.
‒ Е.Н.: Хочу подчеркнуть один важный момент. Инфекционные осложнения, включая оппортунистические инфекции, являются специфическим побочным эффектом даже инновационных «таргетных» противовоспалительных препаратов. Но риск инфицирования не так высок, как при применении обычно назначаемых иммуносупрессивных препаратов.
Миллионы пациентов в мире и нашей стране длительно получают таргетную терапию, например, ингибиторы ФНО-альфа или ингибиторы интерлейкина-6. Можно длительно лечить новыми противовоспалительными препаратами, не увеличивая до критического уровня риск инфекционных осложнений, как это было при длительной терапии циклофосфаном или некоторыми другими препаратами.
Мы считаем, что проблема инфекций настолько важна для ревматологии, что тут все средства хороши. Самое лучшее из них — это вакцинация.
— Врач должен учитывать технологию, которая использована в вакцине: векторная, пептидная, инактивированная?
‒ Б.Б.: Для наших пациентов принципиально важно одно обстоятельство — вакцина должна быть инактивированная. Основную ставку мы делаем на «КовиВак», где представлен антигенный набор самого вируса, а не только S-белок.
Ведь до конца непонятно, каким образом иммунитет здорового человека и пациента, получающего иммуносупрессивную терапию, будет реагировать на те или иные наборы антигенов.
Подчеркиваю, мы также заинтересованы в исследовании препарата «Спутник V» на когорте пациентов с ревматологическими заболеваниями. Интерес научный очень большой, не говоря уже о практической значимости.
— Может ли вакцинация дать толчок к дебюту аутоиммунного заболевания?
‒ Е.Н.: Вне всяких сомнений. Очень важно соотношение риска и пользы. В данном случае польза от вакцинации превосходит риск.
В идеале хорошо было бы иметь биомаркеры для оценки и минимизации риска.
— Требуются ли дополнительные исследования больных с аутоиммунными ревматическими заболеваниями после введения вакцины?
‒ Е.Н.: Интересно посмотреть уровень нейтрализующих антител различных изотипов, клеточный иммунный ответ и, конечно, аутоантитела.
Мы должны понять, насколько аутоиммунный фон влияет на механизмы иммунизации, ведь это модель инфекции, только специальным образом измененная. Скорее всего пациенты будут защищены, но вопрос в том, не приведет ли это к каким-то последствиям.
При этом за научными проблемами ни в коем случае нельзя упускать важнейшую практическую составляющую: если пациенты все-таки заболевают, они переносят инфекцию легче. Поэтому мы сторонники вакцинации и обязаны давать только обоснованные рекомендации.
— Требуется ли дополнительный скрининг пациентов с отягощенным анамнезом (родственники первой или второй степени родства с аутоиммунной патологией) перед вакцинацией?
‒ Б.Б.: Есть термин «наследственная предрасположенность к аутоиммунным заболеваниям». Это не значит, что эта предрасположенность реализуется в течение жизни. Но при определенных факторах развитие аутоиммунной патологии возможно.
Нам интересно проследить родственников первой степени родства пациентов с аутоиммунными воспалительными ревматическими заболеваниями и их реакцию на вакцинацию против COVID-19. Это мы запланировали как следующий этап нашего исследования.
— Давайте сформулируем, что должен знать врач о пациенте, какие исследования провести, чтобы рекомендовать вакцинацию?
‒ Е.Н.: Самый простой вопрос: «Были ли в анамнезе какие-либо проблемы с вакцинацией?». Если были, это само по себе ограничение. Необходимо разобраться, о чем идет речь.
Следует обратить внимание на активность воспалительного процесса. Если у пациента СОЭ 40‒50 или 100 мм/ч или С-реактивный белок выше 20 мг/л, то есть признаки инфекции или неконтролируемой активности заболевания, в этой ситуации не следует рекомендовать вакцинацию. Это опасно, и мы даже не знаем, насколько.
Надо принимать во внимание, какое у пациента заболевание. В упрощенном виде ревматические заболевания можно разделить на две категории: иммуновоспалительные — это ревматоидный артрит и анкилозирующий спондилит, где центральную роль играет воспаление, и более редкие аутоиммунные — системная красная волчанка, например.
Следует принять во внимание терапию, которую получает пациент. Например, ритуксимаб занимает одно из центральных мест в лечении аутоиммунных заболеваний. Это единственный препарат, который способен подавлять активность B-клеток и, вне всяких сомнений, снижать противовирусный иммунный ответ. Это не значит, что пациенты чаще болеют или тяжелее переносят вирусные инфекции, что, кстати, парадоксально. Есть другие механизмы противовирусной защиты, не только антитела. Тем не менее у получающих ритуксимаб титры антител ниже, поэтому есть жесткие рекомендации: полгода между введениями вакцины.
В этом отношении удобными кажутся ингибиторы янус-киназы. Это таблетированные препараты очень короткого действия. Интуитивно (хотя это надо еще доказать) этот способ терапии представляется удобным. Препарат перестает действовать примерно через полтора-два дня после отмены. Это позволяет лучше гармонизировать терапию с вакцинацией. Это пока гипотеза, но, на мой взгляд, она имеет право на существование.
Источник