Можно ли быть донором при раке
Содержание статьи
Противопоказания к донорству крови: кому нельзя быть донором
Какие-бы кровезаменители не изобретали в современном научном мире, донорской крови и препаратам из нее отдается предпочтение. Донорство — путь к спасению жизни других людей. Это всегда нужно помнить и с почтением относиться к людям-донорам.
Однако не следует забывать, что не каждый человек может им стать. Существуют противопоказания к донорству крови. Их нарушение ведет к опасным последствиям для тех, кому показано переливание и для самого добровольца.
Имеется строгая инструкция министерства здравоохранения по поводу противопоказаний для донорства крови. От кабинетов переливания крови в крупных больницах и станций требуют полного соблюдения правил. Все нарушения строго караются законом.
Порядок проверки донора
Потенциальный донор в обязательном порядке проходит медицинский осмотр в поликлинике. На «Станцию переливания крови» или донорский пункт нужно принести официальную справку от врача-терапевта о состоянии здоровья, талон и заключение о прохождении флюорографии в текущем году, для женщин — справку от гинеколога.
Нельзя быть донором лицам моложе восемнадцати лет и весящим менее 50 кг. Даже, если вес соответствует росту, у подобных людей забор крови может осуществляться только по личному разрешению врача-трансфузиолога.

При медицинском осмотре следует честно отвечать на вопросы врача
Участковый терапевт обязан проверить общий анализ крови, мочи, биохимические тесты для исключения различной патологии. В инфекционном кабинете просматривают сведения о последних прививках и выявляют возможные контакты с установленными случаями инфекционных заболеваний.
Стандартом установлен забор 450 мл крови и 40 мл на проведение дополнительных анализов. Здоровый человек переносит такую потерю без последствий.
В день сдачи крови, непосредственно перед процедурой, проводится еще один осмотр терапевта. Измеряется температура, частота сердечных сокращений и артериальное давление. При повышении температуры выше 37 градусов кровосдача отменяется.
Учащение пульса и небольшое повышение давления могут быть вызваны волнением, поэтому для этих показателей установлены границы:
- для пульса от 50 до 100 в минуту;
- для артериального давления от 90/60 до 160/100 мм рт. ст.
Если при медицинском осмотре обнаруживаются показатели выше или ниже этих норм, то в текущий момент в проведении процедуры будет отказано.
Совершенно недопустима явка с похмелья или в нетрезвом виде. Требуется соблюдение сроков и правил:
- диеты за сутки до сдачи крови, отказ от жирной и острой пищи;
- не употреблять спиртных напитков (включая пиво) два дня;
- не менее двух недель должно пройти после проведения курса антибиотиков;
- три дня после приема аспириноподобных препаратов.
Вряд ли человек, который не хочет себя ни в чем ограничить, чтобы спасти других, скрывает необходимую информацию, нужен донорству.
Существующие приказы и инструкции выделяют четкие противопоказания для доноров крови. При этом они разделяются на постоянные (абсолютные) и временные.
Кто никогда не станет донором
Постоянные противопоказания устанавливаются до конца жизни. Они не зависят от желания человека, обусловлены наличием заболеваний внутренних органов, при которых уменьшение объема крови может вызвать обострение. Другая причина — опасность передачи с кровью заболевания донора. В перечень включены:
- хронически протекающие инфекционные болезни (независимо от стадии и успехов лечения) — СПИД, ВИЧ-инфицированные лица, вирусные гепатиты, сифилис, туберкулез, бруцеллез, туляремия, сыпной тиф и лепра;
- паразитарные инфекции — эхинококкоз, лейшманиоз, токсоплазмоз, тринаносомоз, филяриатоз;
- новообразования со злокачественным течением;
- болезни крови;
- заболевания сердца и сосудов (ишемическая и гипертоническая болезни, атеросклеротические изменения, пороки, воспалительные болезни сердца, артерий и вен);
- поражение органов дыхания (астма, обструктивные заболевания с эмфиземой);
- болезни пищеварительной системы (язва желудка и двенадцатиперстной кишки, гипоацидный гастрит, цирроз печени, калькулезный холецистит, неясные гепатиты);
- почечная патология (мочекаменная болезнь, гломеруло- и пиелонефриты);
- эндокринные заболевания с нарушениями обмена веществ;
- лучевая болезнь;
- сложные заболевания соединительной ткани;
- перенесенное удаление какого-либо органа;
- близорукость высокой степени (6 диоптрий и более);
- воспаление костной ткани (остеомиелит);
- гнойно-воспалительные болезни глаз, носоглотки;
- кожные аутоиммунные, грибковые и гнойничковые заболевания.

Боли в горле следует пролечить
Кто может сдавать кровь, но спустя определенный срок
Временные противопоказания установлены в соответствии с факторами риска по ухудшению здоровья потенциального донора или возможному переносу инфекции. Рассчитан минимальный срок, после которого донорство считается возможным.
Кровосдача способна внести нежелательное отягощение состояния человека, поэтому следует предоставить организму срок на восстановление после:
- перенесенной беременности и родов — в течение года;
- кормления грудью — три месяца;
- периода менструации — пять дней;
- удаления зуба — десять дней;
- последнего переливания крови и компонентов — полгода;
- перенесенных операций (касается и абортов) — полгода.
В каких случаях противопоказания вызваны возможностью заражения через донорскую кровь
Эта группа временных противопоказаний направлена на предотвращение инфицирования человека, которому предназначена кровь. Сроки определены с учетом минимальных рисков, возможного скрытого течения заболеваний.
- Проживание за границей дольше двух месяцев — полгода, а пребывание более трех месяцев в странах с высокой распространенностью малярии — три года.
- Лечение иглоукалыванием или татуировка — год.
- В случае контакта с больными гепатитами: тип А — три месяца, тип В — год.
- Малярия без обострений и при нормальных анализах — три года.
- Перенесенный брюшной тиф — год.
- После ОРВИ, гриппа, ангины — один месяц.
- Прочие инфекции, не вошедшие в абсолютные противопоказания — полгода.

Дни донора проводятся на предприятиях и в учебных заведениях
Прочие ограничения
Инструкция не разрешает быть донорами людям, перенесшим:
- аллергические реакции — два месяца;
- обострение вегетососудистой дистонии — один месяц;
- повышенную температуру — один месяц.
Кроме того, необходимо учитывать, сколько времени прошло после последней прививки. Противопоказания определены для каждого вида вакцин. Сроки временной задержки донорства составляют от десяти дней до года. Точно их указывает при обследовании врач-инфекционист.
При имеющемся заболевании, не вошедшем в перечень, приказ требует решать все спорные вопросы комиссионно (специалистами поликлиники и трансфузиологом «Станции переливания крови»).
Если человек очень хочет, но не может стать донором, не стоит огорчаться. Донорство всегда нуждается в помощниках по организации «Дней донора», пропаганде движения. Здесь можно принести не меньшую пользу.
Источник
Методы и способы переливания крови при онкологии, последствия процедуры переливания крови при раке
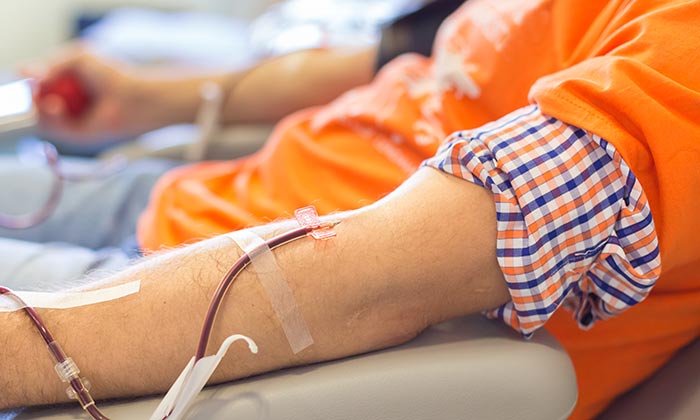
В онкологической практике переливание крови назначают часто и причин тому несколько:
- Есть опухоли, которые действуют на костный мозг — фабрику кроветворения. Они колонизируют его, вытесняя здоровые клетки и тем самым нарушая процесс образования клеток крови. Это приводит к глубоким анемиям, иммунодефицитам и тромбоцитопениям. Примерами таких опухолей являются лейкозы, лимфомы, миеломы.
- Побочные эффекты химиотерапии. К сожалению, химиотерапия оказывает токсическое действие не только на злокачественное новообразование, но и на все быстро делящиеся клетки организма, к коим относятся и клетки костного мозга, что приводит к резкому снижению популяции клеток крови. В ряде случаев, когда применяется высокодозная полихимиотерапия, костный мозг просто опустошается и для восстановления кроветворения обычного переливания крови недостаточно, здесь требуется пересадка стволовых клеток.
- При онкологии часто требуется проведение обширных операций, сопровождающихся обильной кровопотерей с развитием острой анемии. Для компенсации этого состояния необходимо переливание крови.
- Некоторые опухоли (рак шейки и тела матки, толстой кишки и желудка) сопровождаются хроническими кровотечениями, что приводит к развитию анемии. Переливание крови требуется, если уровень гемоглобина опускается ниже 70г/л.
От кого можно переливать кровь
Чаще всего для переливания крови используют донорский материал, который заготавливают на станциях переливания крови (СПК) — аллогенное донорство. Однако могут быть и другие варианты:
- Целевое донорство — донор сдает кровь для переливания конкретному пациенту. Как правило, на это идут знакомые или родственники больного.
- Аутологичное донорство — переливание собственной крови. В ряде случаев у больного до начала лечения производят забор крови, ее консервацию и выполняют трансфузию, когда это будет необходимо. К аутологичному донорству относится и переливание крови, собранной во время «кровавых» хирургических вмешательств. Кровь собирают, обрабатывают и переливают обратно больному.
Как проверяют кровь доноров
Донорская кровь подлежит обследованию на парентеральные инфекции, а также на групповую принадлежность по системе АВ0 и резус-фактор. В ряде случаев проводится дополнительное тестирование на другие групповые антигены, например, KELL, Kidd, Duffi и др.
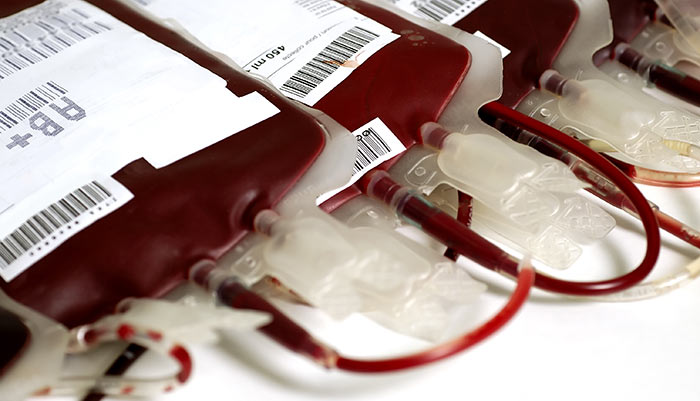
Чтобы исключить риски передачи инфекций во время переливания крови, проводят комплекс мероприятий:
- Перед кровосдачей донор заполняет анкету, благодаря которой можно установить, были ли у него в последнее время риски заражения инфекциями. Если есть вероятность инфицирования, донор к сдаче крови не допускается.
- Донор проходит стандартное медицинское обследование и сдает ряд лабораторных анализов. На этом этапе также происходит «отсев» доноров, например к донации не допускаются люди с высокими лейкоцитами, повышенными печеночными ферментами, билирубином и другими отклонениями в анализах.
- После донации, кровь подвергается исследованию на парентеральные инфекции, и если все хорошо, ее подвергают обработке (в частности делению на фракции — эритроциты, тромбоциты и плазма), консервируют и плазму ставят в карантин.
Зачем нужен карантин плазмы крови?
В инфектологии есть такое понятие как серое окно — это такое состояние, когда произошло инфицирование, но определить его имеющимися лабораторными методами пока невозможно. Поэтому полученную плазму замораживают и ставят в карантин, а донора приглашают прийти через 6 месяцев после донации и пройти повторное обследование на инфекции.
Почему именно плазма?
- Во-первых, форменные элементы крови не могут долго храниться, их необходимо использовать в регламентированные сроки.
- Во-вторых, форменные элементы крови подвергаются специальной очистке, после которой риск передачи инфекции минимальный.
- В-третьих, наибольшее количество вирионов содержится именно в плазме, соответственно именно при переливании плазмы крови, риски наибольшие.
Виды переливания крови
В настоящее время цельная кровь переливается крайне редко. В основном производится трансфузия отдельными компонентами, поскольку это безопаснее и эффективнее. В зависимости от того, каким именно компонентом осуществляется переливание крови, выделяют следующие виды процедуры:
- Переливание эритроцитарной массы. Ее выполняют при анемиях. Главной функцией эритроцитов является газообмен — они транспортируют к тканям кислород и удаляют из них углекисный газ. Если эритроцитов недостаточно, развивается анемия, сопровождающаяся симптомами гипоксии. При хронических анемиях организм приспосабливается к такому состоянию и компенсирует его, поэтому такие больные могут чувствовать себя более-менее удовлетворительно, даже при низких уровнях гемоглобина. А вот острая обширная кровопотеря сказывается сразу, поэтому необходимы радикальные меры. В онкологии такие ситуации развиваются на фоне кровопотери во время операции или распада опухоли.
- Переливание плазмы крови. Плазма — это жидкая часть крови без форменных элементов. Она выглядит как жидкость соломенно-желтого цвета. В ней находятся различные белки, ионы, микроэлементы и другие вещества. Из белков наибольший интерес представляют факторы свертывания крови — вещества, которые необходимы для образования кровяного сгустка при развитии кровотечения. Поэтому переливание свежезамороженной плазмы производят при развитии некупируемых кровотечений. Также трансфузию проводят при развитии такого грозного осложнения, как ДВС-синдром, при котором происходит сначала массовое образования тромбов, на которые расходуется весь запас факторов свертывания и тромбоцитов, а потом когда он исчерпает себя, развивается диффузное кровотечение.
- Переливание тромбомассы. Тромбоциты — это кровяные тельца, которые необходимы для образования тромба и остановки кровотечения. Снижение их уровня ниже критического значения может привести к развитию кровотечений. Такие состояния возникают при гемобластозах (лейкозы, лимфомы), после химиотерапии и лучевой терапии.
Количество гемотрансфузий определяется состоянием конкретного пациента. В одном случае достаточно 1-3 процедуры, в другом — требуются регулярные переливания.
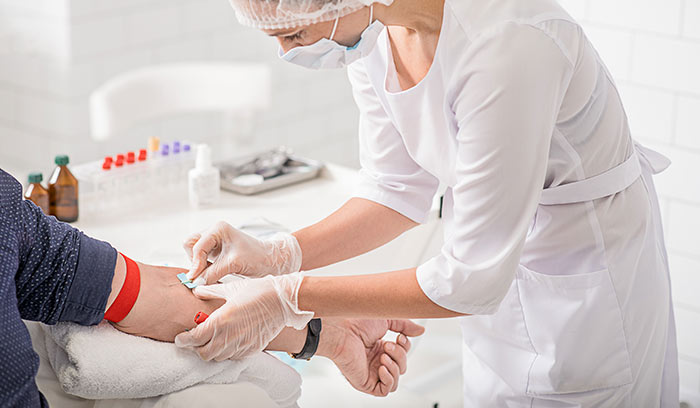
Опасные последствия переливания крови
Переливание крови является серьезной потенциально опасной процедурой и проводится по строгим показаниям с соблюдением всех мер предосторожности. Осложнения после переливания крови могут развиваться по самым разным причинам. Одни из них можно предотвратить, другие — нет. Возникать они могут непосредственно во время процедуры переливания крови, или через некоторое время после ее окончания. Отдельные осложнения могут проявляться даже через несколько лет.
Основные виды опасных последствий:
- Гемолиз — разрушение эритроцитов под действием агглютиногенов и антиэритроцитарных антител при переливании несовместимых групп крови или при повторных гемотрансфузиях.
- Повышение температуры. Возникает из-за действия иммунных клеток донора.
- Анафилактический шок. Связывают с действием находящихся в плазме иммуноглобулинов класса А.
- Крапивница. Развивается при образовании антител к белкам плазмы.
- Отек легких и сердечно-сосудистая недостаточность. Волемическая нагрузка, антитела против лейкоцитов, активация системы комплемента.
- Посттрансфузионная пурпура. Развивается при образовании антител против тромбоцитов.
- Развитие инфекций: ВИЧ, парентеральные гепатиты, сифилис, малярия.
Медперсонал всегда должен иметь в виду вероятность развития данных осложнений и предупреждать об этом пациента. Тот в свою очередь должен информировать врача об изменении самочувствия во время или после переливания крови — повышение температуры, озноб, появление сыпи, боли, особенно загрудинные, одышка, тошнота, покраснение кожи и др.
В заключение еще раз хотим отметить, хотя переливание крови хоть и является потенциально опасной процедурой, но в большинстве случаев оно проводится по жизненным показаниям, т. е. если ее не выполнить, есть высокий риск развития тяжелых осложнений вплоть до летального исхода.
Стоимость услуг в Европейской клинике
- Консультация врача-трансфузиолога — 4 500 р.
- Общий анализ крови (CITO) — 1 800 р.
- Проба на совместимость перед переливанием крови — 2 300 р.
- Эритроцитная взвесь, обедненная лейкоцитами (фильтрованная) — 21 760 р.
- Переливание компонентов крови — 3 900 р.
- Стоимость свежезамороженной плазмы (1 доза 250 мл) — 20 100 р.
- Тромбоцитарный концентрат (1 доза) — 68 000 р.
Источник
Противопоказания к донорству крови — кому не стоит быть донором — kardiobit.ru

Донорская кровь – продукт весьма востребованный. Переливания крови или ее компонентов требуются большинству пациентов с травмами, ожогами, во время восстановления после операции, особенно пересадку органов и кесарево сечение.
Кроме того, есть ряд заболеваний, при которых необходимо переливание крови, плазмы или определенных клеток крови.
Ситуация осложняется рядом факторов:
- В России катастрофически не хватает доноров. При норме ВОЗ в 40 доноров на каждую тысячу населения, в России этот показатель составляет всего 14 человек.
- При первой сдаче кровь находится на карантине несколько месяцев. Только в том случае, если при повторном анализе в ней не обнаружат ВИЧ и другие опасные инфекции, донорскую кровь можно будет переливать пациентам. По этой причине всплеск донорства после масштабных аварий ситуацию кардинально не меняет.
- Не всегда в наличии есть кровь нужной группы. Например, четвертую отрицательную найти весьма проблематично: в мире проживает всего 13% людей с IV группой, из них люди с отрицательным резусом составляют от силы пару процентов.
Для чего используется донорская кровь?
В чистом виде ее переливают довольно редко. В основном пациентам требуются отдельные компоненты и препараты на основе человеческой крови. Поэтому после забора ее разделяют на компоненты.
| Компонент | Когда и как используется? |
| Цельная кровь | Востребована при большой кровопотере в результате травм или оперативный вмешательств |
| Плазма | Необходима пациентам с ожогами, ослабленным и людям со сниженным иммунитетом. Плазма содержит много питательных компонентов и антител, поэтому фактически может стать заменой иммунной системы для тех, кто длительное время принимал иммуносупрессоры, или у кого ослаблен иммунитет после серьезного лечения. |
| Эритроциты | Красные кровяные клетки. Необходимы пациентам с анемией, онкологическими заболеваниями крови и костного мозга. Эритроциты можно сдавать как отдельный компонент. Обычно для донации красных кровяных клеток выбирают доноров-мужчин с крепким телосложением. |
| Тромбоциты | Клетки, ответственные за свертываемость крови. Их переливают пациентам с гемофилией, а также прошедшим курс химиотерапии. |
| Гранулоциты | Разновидность лейкоцитов – белых кровяных клеток. Переливают пациентам с тяжелыми инфекциями и инфекционными осложнениями. Гранулоциты не хранятся долго: их можно перелить только в течение нескольких часов после донации. |
Кто такие доноры?
 Это люди, которые добровольно жертвуют свою кровь кровь или ее компоненты для переливания другим людям.
Это люди, которые добровольно жертвуют свою кровь кровь или ее компоненты для переливания другим людям.
Существует также понятие аутодонорства – компоненты отбираются у самого человека перед курсом лечения или плановой операцией.
После вмешательства организм ослаблен, чужие клетки – большой стресс для него. Поэтому доктора настаивают на переливании собственного донорского материала пациента в тех случаях, это возможно.
Доноры бывают разовыми и постоянными. Первые сдают кровь однократно – помощь необходима родственнику, знакомому или в качестве помощи пострадавшим в масштабной аварии. Постоянное донорство предполагает несколько сдач в год.
В среднем в организме человека находится от 4,5 до 5,5 литров крови. Ее объем увеличивается и уменьшается при колебании массы тела. За одну процедуру можно взять не более 12%. Обычно порция составляет 450 мл.
Преимущества донорства:
- Регулярные бесплатные обследования – донорам они проводятся в обязательном порядке,
- Социальные привилегии и льготы,
- Возможность получить внеочередную медицинскую помощь,
- Польза для здоровья. Кровь регулярно обновляется, при этом организм сжигает калории, сосуды поддерживаются в тонусе,
- Возможность помочь другим людям и спасти чью-то жизнь.
Но в жизни донора есть и ограничения: им необходимо вести здоровый образ жизни, отказаться от вредных привычек, правильно и полноценно питаться, заниматься спортом, тщательно следить за здоровьем, не принимать медикаменты без надобности.
Кто может стать донором и с какого возраста можно сдавать кровь?
Обычно для сдачи на донорство допускаются люди старше 18 лет. В России присутствует возрастной ценз плюс требование, чтобы человек был гражданином страны. В других странах разрешено сдавать кровь и компоненты с 16-17 лет.
Требования к донору:
- Возраст более 18 лет,
- Наличие паспорта гражданина России,
- Минимальный вес – 50 кг,
- Отсутствие заболеваний крови, перенесенных опасных инфекций, онкологии,
- Отсутствие необходимости постоянного приема медпрепаратов,
- Женщине необходимо пройти обследование гинеколога, чтобы исключить беременность и наличие инфекций. В дальнейшем женщине-донору нужно регулярно проходить профилактические осмотры,
- Общий уровень здоровья.
При первой сдаче проводится комплексный анализ. Контрольный забор производится через 6 месяцев. Если оба раза показатели в норме, человек пригоден для донорства.
Женщины могут сдавать кровь не более 4 раз в год, мужчины – не более 5.
До скольки лет можно сдавать кровь?
Максимальный возраст донора 60 лет. В сильно преклонном возрасте абсолютное здоровье – большая редкость. Гипертония, которая диагностируется у большинства российских пенсионеров, является одним из противопоказаний к сдаче донорской крови.
Кому нельзя быть донором?
Список противопоказаний довольно большой. Люди с серьезными заболеваниями крови, онкологией, инфекциями не могут сдавать кровь для донорства вообще. Кроме того, бывают ситуации, когда человек имеет временный отвод от донорства (сроком от месяца до трех лет) – по причине перенесенных заболеваний и других вмешательств.
В некоторых случаях противопоказания могут быть условными. Например, если идет речь о неотложном спасении жизни близкого родственника, с которым имеется полная совместимость – но у потенциального донора есть временный отвод. При отсутствии альтернативы врач может взвесить все за и против и сделать исключение, если потенциальный риск не высок.

Рост и вес
Низкий или очень высокий рост не является противопоказанием – за исключением случаев, если он обусловлен заболеванием, при котором человек регулярно принимает гормональные препараты.
Вес менее 50 кг является противопоказанием. Такие люди тяжелее переносят потерю крови, даже незначительную. Избыточный вес тоже накладывает ограничения: обычно он связан с неправильным образом жизни или гормональным дисбалансом, которые отражаются на состоянии и составе кровяных клеток.
Временные противопоказания
 Они действуют в том случае, если в жизни потенциального донора были ситуации, которые могли вызвать негативные изменения в составе крови.
Они действуют в том случае, если в жизни потенциального донора были ситуации, которые могли вызвать негативные изменения в составе крови.
После определенного отрезка времени и дополнительного обследования они снимаются, и человек может сдавать кровь.
К временным ограничениям относятся:
- Перенесенные неопасные инфекции без осложнений,
- Плановые и внеплановые операции,
- Татуировки, пирсинг, иглоукалывание,
- Отравления и интоксикации,
- Обострение хронических заболеваний, которые в стадии ремиссии не являются противопоказанием,
- Прививки,
- Женщинам в России нельзя сдавать кровь в период менструации. Во многих странах это ограничение не действует,
- Ухудшение показателей крови – до стабилизации состояния здоровья.
Временные противопоказания к сдаче крови для постоянных доноров
| ОРВИ, грипп | 1 месяц после полного выздоровления |
| Татуировки и пирсинг | 1 год, допуск после контрольного анализа |
| Удаление зуба (без осложнений и присоединенной инфекции) | 10 дней |
| Роды | 1 год после родов, 3 месяца после остановки лактации |
| Прививки | От 10 дней до года |
| Посещение стран с неблагоприятной инфекционной ситуацией | От 1 до 3 лет с периодическим контролем показателей крови |
| Снижение уровня гемоглобина | 6 месяцев |
В день сдачи крови донора могут отстранить, если:
- Он явился на процедуру в состоянии алкогольного или наркотического опьянения,
- У него температура и симптомы лихорадки,
- Накануне он принимал медикаменты,
- Употреблял жирную или острую пищу,
- Не завтракал перед процедурой.
При каких заболеваниях никогда нельзя быть донором?
Ограничения распространяются на:
- Активные заболевания, острые и хронические.
- Перенесенные в прошлом, но в крови содержатся компоненты, которые могут привести к заражению реципиента.
Полным противопоказанием к донорству является наличие:
- ВИЧ и СПИДА,
- Туберкулеза в любой форме,
- Инфекционных кожных заболеваний, в т.ч. нельзя сдавать кровь при псориазе,
- Болезней сердца и сосудов,
- Нарушений свертываемости крови, заболевания органов кроветворения,
- Онкопроцессов (в том числе перенесенных),
- Астмы,
- Алкоголизма, наркомании,
- Психических заболеваний,
- Язвенной болезни,
- Заболеваний печени, в т. к. цирроза,
- Гепатитов,
- Заболеваний почек,
- Перенесенных операций по удалению жизненно важных органов,
- Необходимости постоянный прием гормональных препаратов,
- Гнойных воспалительных процессов,
- Паразитарных заболеваний,
- Инфекций, передающихся половым путем.
Появление этих заболеваний у постоянного донора – причина для пожизненного прекращения сдачи крови, независимо от донорского стажа.
Ограничения для мужчин
Не разрешено сдавать кровь мужчинам, которые:
- Ведут нездоровый образ жизни,
- Регулярно курят или употребляют алкоголь,
- Перенесли венерические болезни,
- Имели гомосексуальные контакты. Это связано с риском инфицирования и без того ослабленного организма пациента вирусами иммунодефицита и гепатита С, которые распространены среди гомосексуальных мужчин.
Недостаточная или избыточная масса тела, прием стероидов также ограничивают возможность мужчины выступить в качестве донора.
Противопоказания у женщин
Женщины могут быть донорами наравне с мужчинами, но физиологических противопоказаний у них намного больше. В первую очередь ограничения касаются тех, чей вес менее 50 кг, артериальное давление ниже 90/60.
Перенесенные операции по удалению матки или яичников вследствие воспаления, новообразований, являются полным противопоказанием.
Нельзя сдавать кровь женщинам, в анамнезе которых числится эндометриоз. Анемия может являться временным ограничением: при нормализации уровня гемоглобина сдавать кровь можно.
| Менструация | 5 дней от начала цикла |
| Беременность | На весь период |
| Роды | 1 год |
| Лактация | 3 месяца после прекращения |
| Аборт | полгода |
Могу я сдать кровь после удаления зуба?
Если удаление зуба не сопровождается продолжительным нагноением, сдавать кровь можно через 10 дней после операции. Эта процедура является хирургической операцией, которая сопровождается потерей крови и риску инфицирования.
Видео
Загрузка…
Источник