Можно ли беременеть если есть пролапс
Содержание статьи
Сердце будущей мамы: чем грозит пролапс митрального клапана?
Человеческое сердце – неутомимый труженик. В среднем этот мышечный орган весит всего лишь около 300 грамм, однако ежедневно прокачивает 2 тысячи литров крови через 90 тысяч километров кровеносных сосудов.
Сердце состоит из четырех камер – правых и левых предсердий и желудочков. Его правая и левая половинки выполняют разные функции. В норме они друг от друга изолированы, а вот одноименные предсердия и желудочки разделены между собой особыми клапанами. Правое предсердие и правый желудочек имеют трехстворчатый клапан, а левосторонние отделы – двустворчатый, или митральный. Задача этих клапанов – обеспечение правильного кровотока. А именно: когда сокращаются предсердия, кровь должна свободно попадать в желудочки, а когда сокращаются желудочки – направляться далее в кровеносные сосуды. То есть клапаны препятствуют обратному кровотоку (регургитации). Венозная кровь (насыщенная углекислым газом) поступает в правое предсердие, а затем и в правый желудочек. Далее она идет в легкие, где обогащается кислородом и становится артериальной, приобретая ярко-алый цвет. Это так называемый малый круг кровообращения. Артериальная кровь перекачивается в левое предсердие и, минуя митральный клапан, оказывается в левом желудочке. Отсюда благодаря мощным мышечным сокращениям кровь поступает в аорту – самую крупную артерию организма. Далее по системе кровеносных сосудов богатая кислородом кровь направляется ко всем тканям и органам. Это большой круг кровообращения. Но если есть повреждения сосудов, сердца или клапанов, то в этом идеальном механизме могут происходить сбои.
.jpg)
Пролапс митрального клапана: «хлопающая» створка
Митральный клапан представляет собой две створки – переднюю и заднюю, которые разделяют полости левого желудочка и левого предсердия. Это обеспечивает правильный кровоток – при сокращении сердечной мышцы кровь должна двигаться только в одном направлении. При пролапсе митрального клапана (другие названия этой патологии – «хлопающий» или «парусящий» клапан, синдром Барлоу, синдром позднего систолического шума) его створки смыкаются не полностью, как бы «провисают». При этом левый желудочек и левое предсердие испытывают постоянную повышенную нагрузку, вызванную избыточным объемом крови. В тяжелых случаях подобное длительное воздействие на сердце грозит серьезными неприятностями.
Ищем причины пролапса митрального клапана
Что же является причиной этой аномалии? Очень часто – наследственность, а именно, нарушение развития соединительной ткани (соединительнотканная дисплазия). Дело в том, что соединительная ткань составляет половину массы тела и выполняет множество функций: защитную, опорную, механическую и т.п. Другими словами, она образует скелет, суставы, сухожилия, связки, наружные покровы, формирует стенки сосудов, входит во все органы и системы организма. Правильное функционирование соединительной ткани во многом зависит от того, как происходило развитие ребенка в утробе мамы. Нарушение формирования соединительной ткани у плода является причиной многих врожденных заболеваний, включая и пролапс митрального клапана. И очень часто пролапс сопровождается другими «диагнозами-компаньонами», вызванными недостаточностью соединительной ткани, варикозным расширением вен, опущением внутренних органов, близорукостью, нарушениями со стороны нервной системы.
Что же провоцирует соединительнотканную дисплазию? Ответ медиков единодушен: одна из главных причин – дефицит микроэлементов, в частности, калия и магния. Как можно обогатить свой рацион необходимыми микроэлементами? Включите в меню блюда из свежего мяса, молоко, гречку, курагу, печеный картофель, шпинат, бананы, орехи. Полностью исключите простые углеводы – сладкую выпечку, сахар, а также чай и кофе. Если есть подозрения на дисплазию соединительной ткани, беременной женщине наряду со специальной диетой назначается дополнительный прием препаратов калия и магния.
.jpg)
Среди других причин – перенесенные воспалительные заболевания, травмы, возрастные изменения, нарушения эластичности соединительной ткани.
Виды пролапса митрального клапана
Пролапс митрального клапана (ПМК) делят на две группы:
анатомический (врожденный);
как синдром, связанный с нарушением работы нервной и гормональной систем, а также возникший на фоне различных заболеваний – ревматизма, ишемической болезни сердца или при травме грудной клетки.
Чем значительней несмыкание его створок, тем сильнее возрастает нагрузка на сердце, которому приходится перекачивать больший объем крови. Левое предсердие, испытывающее постоянное давление, увеличивается. А во время беременности и родов, когда сердце и без того работает «за двоих», дополнительные нагрузки могут нести угрозу здоровью будущей мамы и плода.
Различают три степени пролапса митрального клапана:
- I степень – несмыкание створок на 3–6 мм;
- II степень – 6–9 мм;
- III степень – свыше 9 мм;
Также принято различать степень выраженности обратного кровотока (регургитации):
- I степень – регургитация на уровне створок;
- II степень – регургитация до середины предсердия;
- III степень – регургитация до противоположной стороны предсердия.
.jpg)
Оценим риски пролапса митрального клапана при беременности
Во время беременности к большому и малому кругу кровообращения добавляется третий – маточно-плацентарный. Если женщина ждет одного малыша, то объем крови в среднем увеличивается на 30–50%. Если двойню или тройню – то еще больше. Мудрая природа подготовила организм женщины к подобным нагрузкам – во время беременности размеры сердца несколько увеличиваются, его мышечные стенки утолщаются. Примерно с 20-й недели учащается сердцебиение – на 10–12 ударов в минуту. Благодаря этим изменениям формирующийся плод обеспечивается всеми необходимыми веществами, поступающими с кровью.
Как правило, в женской консультации обязательны посещения кардиолога при беременности, даже если у будущей мамы нет абсолютно никаких жалоб. Важно своевременно проинформировать своего гинеколога обо всех имеющихся (и имевшихся) проблемах с сердцем.
У молодых женщин незначительный пролапс митрального клапана, как правило, никак себя не проявляет и обнаруживается только при эхокардиографии.
При незначительно выраженном пролапсе и небольшой регургитации (I–II степени) будущая мама обычно чувствует себя нормально. Беременность протекает благополучно, и рожает женщина самостоятельно. В этом случае пролапс рассматривается не как болезнь, а как индивидуальная анатомическая особенность. В специализированном наблюдении или лечении у кардиолога такие беременные не нуждаются.
Если степень регургитации и провисания митрального клапана несколько больше, женщине достаточно каждые 3 месяца проходить контрольное обследование у кардиолога.
С возрастом при глубоком пролапсе появляются специфические симптомы: нарушения ритма, одышка, боли в сердце. И если у будущей мамы пролапс III степени с симптомами сердечной недостаточности (такими, как отечность, одышка, нарушение сердечного ритма), то за ее состоянием во время беременности должны следить и гинеколог, и кардиолог.
Чтобы снизить все возможные риски, таким будущим мамам очень важно соблюдать строгий режим сна, питания и физических нагрузок. Из меню им придется исключить соль и ограничить потребление жидкости, чтобы снизить риск возникновения отечности.
.jpg)
Нужна ли госпитализация при пролапсе митрального клапана во время беременности?
Как уже было сказано, при легкой степени пролапса достаточно лишь наблюдения у кардиолога.
Показанием к госпитализации у беременных женщин с ПМК может служить развитие гестоза (осложнение второй половины беременности, при котором повышается давление, появляются отеки и белок в моче), увеличение пролапса, острое повышение давления в левом предсердии, сопровождающееся одышкой, обморочным состоянием и тупыми болями в груди.
В этом случае будущую маму госпитализируют и назначают ей лечение, направленное на устранение основных проявлений пролапса митрального клапана, нарушения сердечных ритмов, а также на предупреждение поражения сердечной мышцы.
Лечение пролапса митрального клапана
Специального лечения при этом диагнозе не требуется. Вмешательство необходимо лишь в тех случаях, когда наблюдается аритмия (любое нарушение регулярности или частоты нормального сердечного ритма), боли в сердце. При этих состояниях хорошо помогают успокаивающие препараты (например, средства, содержащие пустырник и валериану). Если необходимо, врач назначит лекарства для профилактики аритмии, а также препараты, содержащие магний.
Пожалуй, наиболее часто встречающийся вопрос при диагнозе пролапс митрального клапана – можно ли рожать самостоятельно? Выдержит ли сердце? Врачи спешат успокоить: этот диагноз не является противопоказанием для беременности и родов. Важно лишь следить за своим самочувствием и помнить, что вы в ответе не только за свое здоровье, но и за здоровье своего ребенка.
Передается ли пролапс митрального клапана по наследству? Увы, да. Наличие этой аномалии у беременной – один из самых распространенных факторов риска, и в подавляющем большинстве случаев пролапс является врожденным дефектом сердечного клапана.
.jpg)
У большинства людей с этим диагнозом есть близкие родственники с аналогичной патологией. Дети с пролапсом имеют худощавое сложение, у них часто встречаются нарушения со стороны костно-мышечного аппарата (сколиоз, плоскостопие, слабые связки). Они беспокойны, быстро утомляются.
Но есть и хорошие новости. Пролапс митрального клапана, как правило, не имеет какой-либо значимой симптоматики и не нуждается в лечении (если речь идет о I и II степенях). Часто состояние митрального клапана остается неизменным на протяжении всей жизни. В ряде случаев, по мере роста ребенка, пролапс может уменьшиться или вовсе исчезнуть. И в немалой степени это будет зависеть от правильного питания будущей мамы и малыша.
При незначительном пролапсе (I–II степени) роды проходят в обычных роддомах – специального наблюдения в этом случае, как правило, не требуется.
В более серьезных случаях рожать придется в специализированном роддоме, где принимают роды у женщин с серьезными сердечно-сосудистыми заболеваниями. В бригаду врачей, кроме акушера-гинеколога, неонатолога и анестезиолога, входит еще и кардиолог, который пристально следит за работой сердца роженицы. Если есть показания, будущей маме проводят кесарево сечение.
Источник
Можно ли забеременеть при опущении матки, и чем это опасно?
Опущение матки – это довольно сложная патология. В результате нее женщине тяжело забеременеть, выносить и родить малыша. В таком случае матка покидает свое привычное местоположение, поэтому яйцеклетке труднее прикрепиться к эндометрию. Можно ли забеременеть при опущении матки? В принципе, зачатие возможно, однако во время беременности могут появиться сложности.
Вероятность беременности
Если положение матки нарушено, то во время роста плода она опустится вниз. В некоторых случаях она даже выпадает из влагалища. Такое состояние очень опасно для плода, поэтому в большинстве случаев беременность заканчивается выкидышем. В результате этого появятся большие сложности в вынашивании малыша. Поэтому прежде чем совершать попытки забеременеть рекомендуется вылечить любые гинекологические патологии, чтобы не случилось опущение матки при беременности.
Однако есть ситуации, когда нельзя забеременеть из-за опущения органа:
- Если в организме наблюдаются гормональные сбои, которые и привели к изменению положения матки. Беременность при гормональных нарушениях практически невозможна – предварительно в организме женщины должен быть нормализован уровень гормонов. Для этого женщина должна пройти курс гормональной терапии.
- Если матка опущена настолько, что она выпадает из влагалища. В таком случае заниматься сексом запрещается, поэтому зачатие естественным путем не происходит. Проводить ЭКО можно только после лечения.
- Если в результате опущения матка очень воспалилась, в результате чего вход в шейку перекрыт. Таким образом, оплодотворенная яйцеклетка не сможет попасть в маточную полость. Такое состояние даже может привести к внематочной беременности.
Однако в большинстве случаев беременность и опущение матки совместимы. То есть, женщине можно забеременеть даже с невылеченной патологией. Тем не менее, следует учитывать, что из-за недуга во время беременности могут появиться серьезные сложности. Поэтому в период вынашивания плода нужно будет регулярно проходить обследование у гинеколога, а иногда даже требуется ложиться на сохранение.
к содержанию ↑
Чем опасна беременность?
Опущение матки во время беременности считается патологическим состоянием. Оно может привести к различным последствиям:
- На ранних сроках очень высока вероятность выкидыша или замирания беременности. Это связано с тем, что отсутствуют нормальные условия для развития эмбриона. Ведь он находится в неестественном положении, его сдавливают другие внутренние органы, в результате чего на поверхности маточной стенки могут появиться различные деформации.
- Если матка при беременности опущена, но при этом также наблюдается воспалительный процесс, это может привести к абсцессу. Единственным решением такой ситуации станет аборт. В очень запущенных случаях требуется частичное или полное удаление матки. В результате этого женщина станет бесплодной.
- При нормальном протекании беременности по мере развития плода матка начинает сдавливать другие органы. В результате этого у женщины наблюдаются частые запоры, изжога, учащенное мочеиспускание. При опущении матки все эти симптомы становятся намного более выраженными.
Для сохранения беременности в большинстве случаев женщинам приходится ложиться на сохранение. Притом они должны как можно меньше двигаться, так как на все органы малого таза оказывается очень сильное давление.
к содержанию ↑
Симптомы опущения матки при беременности
Если матка опускается, появляются очень выраженные симптомы, которые женщина может обнаружить у себя самостоятельно. Появляются такие признаки патологического процесса:
- Сильные боли в нижней части живота и поясницы, которые усиливаются даже при незначительных физических нагрузках.
- Диспареуния, то есть, боль при занятии сексом. Иногда она настолько выраженная, что у женщины снижается либидо, а половая близость вызывает у нее отвращение.
- Ощущение распирания во влагалище. Однако такой симптом появляется в том случае, если уже произошло выпадение матки.
- Выделения из влагалища вне менструального цикла. Они могут быть прозрачными слизистыми или содержать примеси крови.
- Осложнение при мочеиспускании. Нередко женщина не может подолгу пописать. Хотя в некоторых ситуациях, наоборот, наблюдается недержание мочи.
- Боли во время дефекации. Они локализуются в области прямой кишки, но отдают в центральную часть живота. Особенно они усиливаются при запорах.
Опущение шейки матки при беременности чревато серьезными последствиями. Риск выкидыша по сравнению с нормальным протеканием беременности возрастает в 20 раз. Поэтому при возникновении вышеперечисленных признаков необходимо срочно проконсультироваться с врачом.
к содержанию ↑
Что делать для устранения патологии?
При опущении шейки матки необходимо установить причину, которая привела к такой патологии. Она может быть связана с гормональными сбоями в организме, чрезмерным весом, заболеваниями дыхательной системы, значительными физическими нагрузками. Для начала следует уменьшить воздействие негативных факторов на организм.
Кроме того, можно выбрать один из таких вариантов устранения проблемы (только после консультации с доктором):
- Ношение бандажа. Это специальная конструкция, необходимая для поддержания внутренних органов в нормальном положении. Особенно он необходим при излишнем весе, так как способствует правильному распределению массы.
- Выполнение гимнастики Кегеля. Необходимо поочередно сжимать и разжимать мышцы влагалища. Делать это можно в любое время и неограниченное количество раз. Такое упражнение подходит как для лечения, так и для профилактики выпадения матки.
- Использование пессария. Это кольцо, выполненное из пластикового материала, которое вводится непосредственно во влагалище. Благодаря ему матка держится на благоприятном уровне. Ввести кольцо может только доктор гинеколог. Он должен расположить его таким образом, чтобы он не оказывал негативное воздействие на плод.
Кроме того, если при беременности матка опустилась, можно воспользоваться средствами народной медицины. Например, эффективными считаются свечи из мумие, приготовленные своими руками. Однако использовать их можно только после предварительной консультации с гинекологом.

к содержанию ↑
Роды при опущенной матке
Когда опускается шейка матки при беременности, рожать женщине можно, однако в послеродовой период могут появиться осложнения. Высока вероятность возникновения воспалительного процесса, который приведет к абсцессу. В результате этого потребуется частичное удаление органа, из-за чего в дальнейшем женщина не сможет стать матерью. Однако яичники будут продуцировать здоровые яйцеклетки, поэтому можно будет воспользоваться суррогатным материнством.
Самым оптимальным вариантом в таком случае станет кесарево сечение. Кроме того, во время операции хирург даже может выполнить пластику матки и закрепить ее в нужном положении. При этом возможность последующих родов сохраняется.
Источник
Беременность и роды при опущении шейки матки: чем опасно, что делать
При нарушении нормального анатомического строения органов малого таза, обеспечивающих репродуктивную функцию, беременность и роды у женщин осложняются. При опущении матки беременность протекает с осложнениями и существует риск ее преждевременного прерывания. Не менее опасными являются послеродовые осложнения, есть вероятность прогресса нарушения, оканчивающегося полным выпадением детородного органа. Допустимы ли естественные роды при опущении матки и влияет ли такое изменение на зачатие? Какие медикаментозные методы позволяют предотвратить развитие осложнений в процессе беременности? Полные ответы на перечисленные вопросы представлены вниманию читателей.
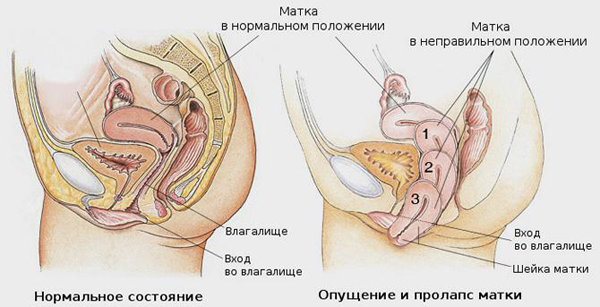
Что такое опущение матки
Матка – полый орган, располагающийся в области малого таза. Она состоит из мышц. В нормальном физиологическом положении ее удерживают связки, каждая беременность и роды способствует их растяжению, они ослабевают. Женщины, имеющие несколько родов в анамнезе, рискуют столкнуться с патологией опущение матки. Это одна из форм пролапса тазовых органов.
Положение матки изменяется под влиянием нескольких причин. В процессе беременности орган смещается вниз. Опущение детородного органа – довольно распространенная патология, с которой сталкивается каждая 10 женщина. Предпосылки для развития нарушения имеют старородящие. Фактором, усиливающим вероятность опущения, является процесс естественного старения, на фоне которого мышцы ослабевают.
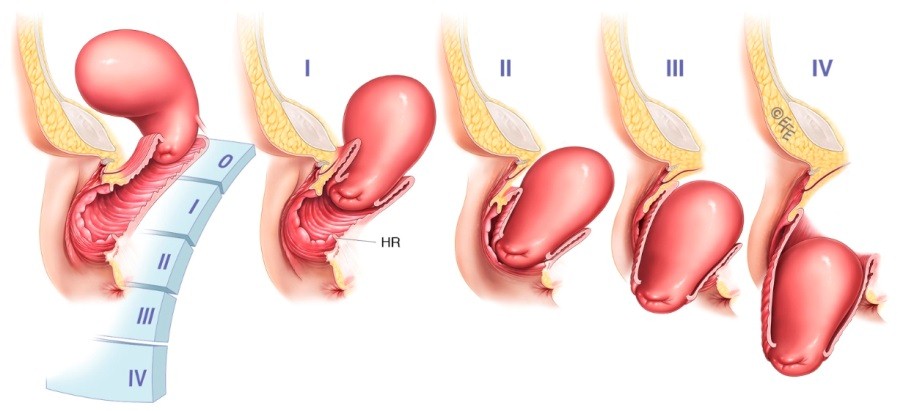
Опущение матки классифицируют по степеням:
| Степень | Характеристика |
| I степень | Зев смещается до середины влагалища. |
| II степень | Шейка не выступает за пределы половой щели. При натуживании шейка выступает из половой щели. |
| III степень | Шейка выходит за пределы влагалища, но тело матки остается за пределами влагалища. |
| IV степень | Орган выпадает в промежность. |
Описанная классификация не учитывает положение детородного органа, а зависит от определения выпавшей части матки. Зарубежные гинекологи в своей практике применяют другую классификацию, учитывающую положение матки.
Исходя из этого, можно констатировать, что:
- опущение матки возможно только при 1 степени процесса;
- при второй степени диагностируют частичное выпадение органа;
- третья стадия указывает на неполное выпадение;
- при четвертой степени диагностируют пролапс, для которого характерно полное выпадение матки.
Естественные роды и благополучное течение беременности возможно только при 1 степени опущения. Если опущение шейки матки произошло при беременности, вынашивание осложняется, патологический процесс прогрессирует из-за постоянно увеличивающегося размера и веса детородного органа. Женщине показано родоразрешение путем кесарева сечения.
Можно ли забеременеть при выпадении матки
При 1 степени опущения проблемы с зачатием не прослеживаются при условии, что другие причины бесплодия – отсутствуют. Начальная степень не осложняет процесс оплодотворения яйцеклетки и не препятствует естественному прикреплению эмбриона к стенке матки. Первый триместр чаще всего протекает без осложнений. Проблемы проявляются и прогрессируют по мере увеличения размеров матки.
При 3 и 4 степени выпадения, существенно изменяется анатомическое строение органов малого таза. Зачатие и оплодотворение осложняется под влиянием таких факторов:
- невозможность полового акта при полном выпадении детородного органа;
- прогрессирующие воспаления в области цервикального канала и эндометрия;
- нарушение процесса кровоснабжения;
- изменения гормонального фона, снижение активности продукции женских половых гормонов яичниками;
- неспособность матки создать необходимые условия для развития плода.
Внимание! Точно ответить на вопрос, возможна ли беременность при генитальном пролапсе, сможет врач после проведения осмотра и оценки общего состояния органов малого таза. Лечение основывается на консервативных методах, если оно пройдет успешно, препятствий для наступления беременности и ее благополучного завершения нет.
Осложнения беременности при опущении матки
При условии успешного зачатия женщине стоит как можно раньше обратиться к специалисту, чтобы можно было создать необходимые условия для благополучного развития плода внутри утроба. Постоянный контроль снизит риск дальнейшего прогресса опущения шейки матки и позволит предупредить опасные осложнения, к которым относят:
- прерывание беременности на ранних сроках в первом триместре из-за недостаточного кровоснабжения матки;
- у женщин с опущением детородного органа чаще диагностируют внематочную и замершую беременность;
- преждевременные роды из-за раннего раскрытия наружного и внутреннего зева матки на фоне истмико-цервикальной недостаточности;
- повышается риск преждевременной отслойки плаценты.
Перечисленные осложнения относят к разряду довольно опасных, но риск их проявления можно минимизировать за счет медикаментозной поддержки будущей мамы. Если опущение прогрессирует, женщине показана госпитализация и постоянное наблюдение.
Перечень менее опасных осложнений, вероятность появления которых возрастает при генитальном пролапсе, включает:
- периодические тянущие боли внизу живота, присутствующие в течение всего периода беременности;
- обострение инфекционных процессов, имеющих локализацию в женских половых органах, состояние сопровождается активным выделением белей, зудом и жжением;
- нарушение процесса дефекации, задержка каловых масс, постоянные запоры, (устраняются только при помощи слабительных препаратов);
- энурез или неспособность удерживать мочу из-за постоянного давления растущей матки на мочевой пузырь;
- болезненные ощущения в тазовых костях, появляющиеся из-за неправильного положения главного детородного органа.
Женщина должна понимать, что во время беременности ребенок в утробе постоянно растет, потому перечисленные симптомы будут усиливаться. Матка под давлением будет опускаться и сильнее давить на мочевой пузырь и прямую кишку. На последних неделях беременности лучше находиться под постоянным контролем гинеколога. Соблюдая рекомендации гинеколога, женщина сможет доносить плод весь срок и родить здорового малыша.
Послеродовые осложнения
Удобный метод родоразрешения при генитальном пролапсе определяют в индивидуальном порядке. На начальной стадии, когда риск выворота и массивных кровотечений минимален – возможны естественные роды, но любой гинеколог будет всячески отговаривать беременную от возможности родить самостоятельно.
Внимание! Опущение матки 1 степени, в условиях наличия сопутствующих факторов, осложняющих процесс естественного родоразрешения (узкий таз, многоплодная беременность, крупный плод, риск кровотечения), является показанием для проведения операции кесарева.
При естественных родах возможны следующие осложнения:
- стремительный прогресс генитального пролапса при переходе заболевания с первой стадии на 2-3;
- отсутствие родовой деятельности, приводящее к гибели ребенка в родах;
- массивное маточное кровотечение из-за неспособности детородного органа к сокращению;
- железодефицитная анемия после родов.
Наиболее удобный и безопасный метод родоразрешения должен подбирать врач, а женщине стоит с ним согласиться. Если гинеколог рекомендует проведение кесарева сечения, значит, этот метод является оптимальным. Чаще всего методику выбирают для снижения риска послеродового прогресса пролапса у женщины.
Как сохранить беременность при опущении матки
На этапе планирования беременности при опущении шейки матки, женщине стоит использовать различные методики, обеспечивающие укрепление мышц тазового дна. Женщинам, имеющим лишний вес, гинекологи рекомендуют сбросить его. Часто причина избыточной массы тела заключается в эндокринных расстройствах, потому готовясь к беременности нужно посетить профильного специалиста.
После зачатия женщина должна уделить внимание необходимости соблюдения таких правил, обеспечивающих успешное вынашивание:
- Коррекция режима питания, основанная на снижении объемов употребления продуктов, содержащих жиры и углеводы. Такое условие необходимо для снижения интенсивности набора массы.
- Отказ от интимной близости на весь период беременности.
- Снижение физической активности, прекращение тяжелой работы (женщине стоит взять отпуск за свой счет или предоставить работодателю справку о необходимости снижения нагрузок).
- Прием медикаментов, обеспечивающих сохранение беременности по назначению врача в регламентируемых им дозах.
- Постоянный контроль состояния шейки матки при помощи УЗИ.
- Использование специального бандажа в период с 22 недели беременности.
- Если цервикальный канал коротки и есть риск преждевременных родов, женщине показано ношение акушерского пессария (кольцо, надеваемое на шейку матки).
В чем опасность опущения матки при беременности
Об опущении шейки матки при беременности свидетельствуют следующие симптомы:
- боль внизу живота и в поясничном отделе;
- простреливающая боль в области лобка;
- болезненность полового акта;
- ощущение распирания во влагалище;
- бесцветные или кровяные выделения;
- нарушение оттока мочи;
- непроизвольное мочеиспускание;
- затруднение процесса опорожнения кишечника.
Если матка в процессе беременности находится ниже необходимого положения, такое состояние грозит опасными осложнениями. На ранних сроках риск самопроизвольного прерывания беременности возрастает в 10 раз, потому женщине рекомендуют лечь на сохранение в гинекологическое отделение.
Внимание! На фоне опущения матки возникает риск преждевременных родов.
В третьем триместре беременности, женщине с опущением матки показана госпитализация, подобная рекомендация гинекологов связана с риском стремительного начала родовой деятельности. Нужно понимать, что опущение в первом триместре гораздо опаснее, чем на поздних сроках.
Опущение дна матки непосредственно перед родами является естественным процессом, обеспечивающим самостоятельное родоразрешение. Если этот процесс начался после 30 недели беременности, беспокоиться не о чем. В случае преждевременных родов ребенку и матери смогут оказать необходимую помощь. Недоношенные дети не отличаются от рожденных в срок, но в первый год жизни отстают в развитии.
Можно ли родить самостоятельно при генитальном пролапсе
При пролапсе матки риск преждевременного родоразрешения возрастает в несколько раз, потому беременную госпитализирую минимум за 2-2,5 недели до родов. Оптимальным методом родоразрешения является операция кесарева сечения, потому что потуги во время естественных родов повышают риск выворота матки.
На начальной стадии патологического процесса, когда существенных признаков прогресса болезни нет, врач может дать разрешение на естественные роды. Но перед тем как соглашаться, стоит хорошо взвесить все за и против. Помимо присутствующего риска выворота, есть вероятность обильного маточного кровотечения.
При тяжелой форме болезни, в условиях выпадения матки 2 или 3 степени, присутствует вероятность полного выпадения матки. Это состояние опасно растяжением мышц кишечника и тазового дна. Такое осложнение грозит летальным исходом. Полное выпадение матки является прямым показанием для ее полного удаления.
Существует несколько степеней опущения матки. При 1 степени беременность протекает без осложнения, есть возможность естественных родов, если во время беременности ухудшение самочувствия женщины не прослеживается. В случае с выпадением 2 степени, беременность может наступить естественным путем, но роды возможны только при помощи кесарева сечения. При патологии 3 и 4 степени, зачатие невозможно, потому что наблюдается существенное выпадение детородного органа.
При диагностированном опущении матки до беременности женщине стоит обратиться к доктору в момент ее планирования. Врач проведет лечение и скажет как нужно вести себя на ранних сроках, чтобы не спровоцировать выкидыш. При условии беспрекословного соблюдения рекомендаций доктора, вынашивание завершится успешно и мать встретиться со своим здоровым ребенком.
Данная статья размещена исключительно в образовательных целях и не является научным материалом или профессиональным медицинским советом. Всегда доверяйте в первую очередь своему лечащему врачу!
Источник